caricato da
avvp.vp
Scale di Valutazione Infermieristica: Apgar, ASA, ABI

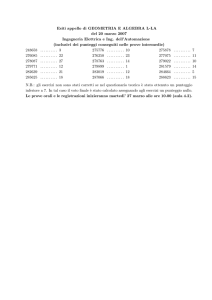
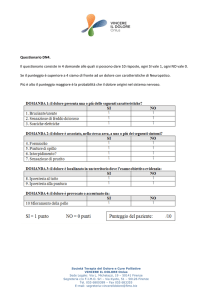
SCALE DI VALUTAZIONE Le Scale di Valutazione Infermieristica sono strumenti scientificamente validati utili per effettuare una misurazione precisa dell’oggetto di valutazione.La loro utilità si esprime nella conseguente individuazione di obiettivi e nella pianificazione di interventi utili al raggiungimento degli stessi.Le scale di valutazione hanno necessità di essere somministrate nuovamente a cadenza temporale o ad ogni variazione dello status dell’assistito. INDICE DI APGAR è uno dei più usati in neonatologia ed è utile per calcolare lo stato di salute generale del neonato! L’indice prende il nome da Virginia Apgar che per prima, nel 1952, valutò questi parametri dopo il parto. Il pediatra Joseph Butterfield riprese il nome suggerendo di usarlo come acronimo inverso infatti si valuta Appearence, il colorito, Pulse, il battito, Grimace, i riflessi, Activity, il tono muscolare e Respiratoryeffort, l’attività respiratoria. Questo acronimo fu pubblicato sul Journal of the American Medical Association (JAMA) nel 1963. Come abbiamo detto, grazie all’indice APGAR andiamo a valutare lo stato di salute del neonato calcolando un punteggio secondo la seguente tabella: Una volta assegnati i vari valori e sommato il totale, occorre riportare questa somma ed interpretarla in base a questi range: APGAR < o = 4 neonato critico, inizio manovre di rianimazione APGAR 5 o 6 neonato da vigilare, attenzione massima APGAR da 7 a 10 valori considerati nella norma Come valutare i parametri che formano il punteggio? La Frequenza Cardiaca è il più importante parametro, per calcolarla il più velocemente bisogna metter due dita sopra l’ombelico. L’assegnazione del punteggio dell’Attività Respiratoria è più immediato, se in apnea si considera 0 se presenta un pianto valido 2, tutti gli altri tipi di respiro 1. Il Tono Muscolare allo stesso modo si può assegnare con un colpo d’occhio. Al neonato flaccido verrà assegnato 0 e a quello tonico 2. I Riflessi si valutano stimolando una reazione del neonato. La più comune stimolazione è l’aspirazione dell’orofaringe durante la quale il neonato utilizza i muscoli mimici, starnutisce o tossisce. Il Colorito è tra i cinque il parametro più difficile. Il colore della cute infatti dipende, oltre dai parametri visti prima, dalla fisiologia del parto (i neonati sono tutti cianotici alle estremità) o dalle caratteristiche etniche o personali. In ogni caso se le mucose e le estremità sono coerenti al colore normale per l’etnia (in quella caucasica è una tonalità rosea) si assegna 2 con estremità e mucose cianotiche è 1, se presenta cianosi estesa o pallore 0. L’APGAR in situazioni fisiologiche normali va rivalutato altre due volte e per questo che sentiamo spesso l’espressione APGAR a 1 minuto, A. a 5 minuti, A. a 10 minuti. Scala ASA: valutazione del rischio anestesiologico: prezioso strumento per valutare il rischio anestesiologico per gli interventi chirurgici. La Scala ASA (che prende il nome dalla società scientifica statunitense American Society of Anesthesiologists) è un prezioso strumento utile a capire l’idoneità o meno di un paziente in procinto di intervento chirurgico. In Italia viene somministrata specialmente in fase di preospedalizzazione chirurgica ed è stata adottata da diversi sistemi sanitari regionali (uno su tutti l’Emilia Romagna). L’ASA prevede una valutazione dello stato di salute complessivo del paziente con conseguente classificazione in 6 stadi: 1) Nessuna alterazione organica, biochimica o psichiatrica. 2) Malattia sistemica lieve correlata o no alla ragione dell’intervento. 3) Patologia sistemica severa ma non invalidante correlata o no alla ragione dell’intervento. 4)Malattia sistemica grave con prognosi severa che pregiudica la sopravvivenza indipendentemente dall’intervento. 5) Paziente moribondo che non sopravviverà alle prossime 24 ore successive, che viene sottoposto a intervento come ultima possibilità. 6) Paziente dichiarato deceduto cerebralmente i quali organi sono destinati a espianto. Questa scala ha visto inserire anche un nuovo stadio, grazie ad alcune revisioni ispirate alla pratica clinica. E. Intervento chirurgico non dilazionabile e che non permette una completa valutazione del paziente e la correzione di ogni anomalia. Dove E sta, ovviamente, per Emergenza. ABI index: Si tratta di una scala di valutazione della vascolarizzazione. Molto importante per il trattamento di alcune lesioni cutanee. L’Indice caviglia/Braccio (ABI) detto anche indice di Winsor, misura la vascolarizzazione globale di un arto ed in base al valore si può dedurre una possibile occlusione o stenosi ma non è possibile individuare il punto esatto. Lo stesso indice però può anche indicare l’eventuale non comprimibilità di un vaso a causa di differenti fattori (Arterie calcifiche o poco elastiche). Si calcola dividendo la Pressione sistolica rilevata sull’arto inferiore con la pressione sistolica brachiale. Per esempio: un paziente ha una pressione arteriosa brachiale di 120/70 ed una pressione arteriosa alla caviglia di 140/95. Il calcolo dell’ABI è dato dalla divisione di 140:120 = 1,16 Rappresenta l’indicatore di aterosclerosi ed altri eventi vascolari meno costoso e più semplice da applicare nella clinica ambulatoriale rispetto ad altri marker. Può essere eseguito da misuratori automatici che escludono l’errore umano e la soggettività della misurazione. La sensibilità diagnostica aumenta significativamente se la valutazione viene eseguita al termine di un test da sforzo, dove nel paziente sano si osserva una riduzione del 5% dell’ABI con il ripristino del valore pressorio pre-esercizio nell’arco di circa due minuti. Nei pazienti con problemi di vascolarizzazione e quindi con Arteriopatia Obliterante periferica detta anche AOP, si potrà osservare una variazione di circa il 30% di mmHg rispetto ai valori di partenza con una riduzione percentuale dell’ABI di circa il 20%. Il ripristino della pressione pre-esercizio si realizzerà dopo circa 3 minuti. Può essere utile anche il test della Dorsi flessione del Piede per avere una maggiore accuratezza nella misurazione dell’Indice. Tale tempo aumenterà progressivamente all’aumentare della gravità dell’AOP. Come interpretare i valori: ABI Perfusione Status > 1,3 Elevated, incompressible vessels > 1,0 Normal ≤ 0,9 LEAD ≤ 0,6 to 0,8 Borderline ≤ 0,5 Severe ischemia < 0,4 Critical ischemia, limbthreatened La soglia dell’< a 0,9 è considerata la conferma di patologia AOP (Classe I – LOE A) Se nel tempo si rilevano alterazioni anche di 0,15 si devono interpretare come significativi di una evoluzione della AOP (Classe IIa – LOE B). Un valore >1,40 deve essere considerato come indicatore di arterie calcifiche o con pareti rigide ed incomprimibili. In ogni caso bisogna integrare la valutazione con tecniche di imaging o misurare la pressione dell’Alluce (indice alluce-braccio, TBI) Indicazioni La misurazione serve per fare diagnosi di PAD (Disordini periferici a carico dei distretti arteriosi) Chi misura l’Indice ABI? Se sono un Infermiere specializzato in Wound Care: Conoscere l’indice ABI ti permette di bendare con la giusta compressione. Inoltre se segui il territorio, rilevare l’indice ABI ti permette di individuare pazienti a rischio di sviluppare una TVP, effettuare una predizione sulla possibilità di guarigione di un ulcere, indirizzare il paziente da un chirurgo vascolare per eventuale rivascolarizzazione dell’arto. Se sei uno specialista in chirurgia Ortopedica. Calcolare l’indice ABI prima di un intervento di Protesizzazione d’anca o di Ginocchio, serve per rilevare alterazioni di circolo che possono compromettere l’intervento. Quindi la possibilità di mettere in atto interventi post operatori antitrombotici sia con Farmaci che con DVP. Se sei un Podologo e ti interessi di Piede diabetico: Sei il professionista che ha più possibilità di effettuare a monte uno screening predittivo per patologie perfusive che coinvolgono l’arto inferiore. Il tuo intervento preventivo può salvare un arto dall’amputazione. Se sei un Fisioterapista Sei il professionista che ha più possibilità di effettuare manovre di riabilitazione che possono avere drastiche ripercussioni a livello degli arti inferiori. Professionisti impiegati nei percorsi di: Day Hospital per pazienti con Ipertensione arteriosa Percorsi per pazienti con Diabete Percorsi per pazienti con patologie Renali. Tutti questi percorsi di screening devono effettuare una valutazione dell’Indice ABI in quanto predittivo per PAD (Alterazioni Arteriopatiche Periferiche) permette quindi di evidenziare un deficit perfusivo arterioso. Durante la Rilevazione bisogna usare i seguenti Accorgimenti: L’ambiente deve essere sufficientemente climatizzato, temperature ambientali basse possono determinare una vasocostrizione ed inficiare la lettura della pressione alla caviglia Assicurarsi che il manicotto non sia né troppo aderente né troppo lento. Se il paziente presenta sull’arto una lesione, si può in ogni caso procedere alla misurazione posizionando sulla stessa una garza sterile (isolando la lesione). AgitatedBehavior Scale (ABS)misura lo stato di agitazione del paziente con danno cerebrale nella fase acuta del ricovero. E’ molto utilizzata dai professionisti Infermieri ed è uno degli strumenti principali da abbinare alla diagnosi precoce. È costituita da 14 Items a cui possono essere assegnati punteggi da 1 a 4: 1 Comportamento assente 2 Comportamento presente in misura leggera (il paziente apporta spontaneamente una modifica al proprio comportamento adeguandolo alla situazione senza compromettere alcuna altra attività) 3 Comportamento presente in misura moderata (il paziente necessita sostegno per adeguare il proprio comportamento alla situazione approfittando delle indicazioni del personale) 4 Comportamento presente in misura importante (il paziente non riesce ad adeguare il proprio comportamento neanche attraverso l’indicazione o l’impulso del personale) Il punteggio minimo è 14. L’utilizzo di questa scala di valutazione permette di: Valutare lo stato del paziente uniformando il linguaggio tra i professionisti Monitorare la necessità di mettere in atto trattamenti non farmacologici per contenere lo stato agitativo Monitorare l’efficacia di questi interventi ed eventualmente pianificare un adeguamentodegli stessi Valutare la necessità di attuazione/adeguamento di interventi farmacologici Questo aspetto conduce inevitabilmente al tema della CONTENZIONE a cui è bene che ogni professionista venga sensibilizzato, di seguito due link per un approfondimento http://www.fnopi.it/ecm/percorsi-guidati/la-contenzione-id7.htm http://www.lucabenci.it/?tag=contenzione-e-codice-deontologico Scala ASIA:strumento validato per valutare il danno neurologico per gli ambiti riabilitativi. Definire con criteri oggettivi e semplificati la valutazione neurologica a livello sensitivo e motorio di un danno spinale è fondamentale in campo clinico, riabilitativo e sperimentale per assistere il paziente. Giungere a standard di misura e di valutazione a livello riabilitativo è fondamentale, come anche nello studio delle mielolesioni arrivare a criteri di valutazione obiettivi e riproducibili. Questi sono i criteri da cui è nata all’inizio degli anni ’80 del secolo scroso la scala ASIA che letteralmente riprendere il nome dell’American SpinalInjury Association. La classificazione di A.S.I.A. serve per poter definire con correttezza di termini tutte le lesioni midollari: tetraplegia, paraplegia, dermatomero, miomeri, livello neurologico, livello di conservazione della sensibilità, livello motorio, livello scheletrico o vertebrale, lesione completa, lesione incompleta, zone di parziale conservazione (ZPP), sindrome clinica centromidollare, sindrome di Brown-Sequard, sindrome spinale anteriore, sindrome del cono midollare, sindrome della cauda equina. Ad oggi ASIA Classification è un codice di criteri e termini specifici per aiutare nella comunicazioni tutti coloro che prendono parte al processo riabilitativo, siano essi medici. fisioterapisti, infermieri, logopedisti o tecnici occupazionali. Tale classificazione serve a rappresentare il livello neurologico di una lesione mielica venga identificato dal più caudale segmento del midollo spinale che presenti integre le funzioni sensitive e motorie da entrambi i lati del corpo. Per essere iù precisa possibile la classificazione A.S.I.A. identifica dei punti chiave sensitivi corrispondenti ai 28 dermatomeri per ogni lato del corpo, oltre ad una serie di muscoli chiave riferentisi a 10 differenti miomeri per ogni lato del corpo. Attraverso un esame neurologico di forza muscolare e sensibilità, rispettivamente nei vari punti chiave sarà possibile definire: a) il livello neurologico motorio e sensitivo. b) un punteggio sensitivo finale (per la sensibilità tattile il Light Touch Score, per la dolorifica il Pin Prick Score) utilizzando una scala a punti da 0 (assenza di sensibilità) a 2 (normale sensibilità), assegnando un punteggio ad ogni punto sensitivo chiave testato e procedendo alla somma finale c) un punteggio motorio finale (Motor Score) utilizzando la conosciuta scala per la valutazione della forza muscolare, con punti da 0 a 5, assegnando ad ogni muscolo chiave il rispettivo punteggio e procedendo alla somma finale. I punteggi ed i livelli definiti secondo i criteri della A.S.I.A. Classification danno importanti informazioni sulla gravità della menomazione (impairment) come del resto fa la ASIA IMPAIRMENT SCALE. Scala BADL: scala di valutazione infermieristica dell’autonomia La BADL Scale si basa su una valutazione di dipendenza o autonomia ed è fondamentale per la pianificazione assistenziale. Nasce nel 1970 presso il Beniamin Rose Hospital, a Cleveland. Tale scala viene usata in ambito geriatrico o psicogeriatrico e riguarda sia la prevenzione che la valutazione degli effetti riscontrati dai trattamenti. I parametri presi in considerazione sono 6: Capacità di fare il bagno Capacità di vestirsi Uso di servizi Capacità di spostarsi Continenza Capacità di alimentarsi Per potergli attribuire un valore numerico si ha una scissione di ogni parametro in 3 livelli differenti: autonomia totale necessità di aiuto dipendenza totale Riguardo all’assegnazione dei valori, si avvale di questi parametri: autonomia si attribuisce il valore 0 dipendenza il valore 1 la necessità di aiuto varia il proprio punteggio in base al parametro di appartenenza. Eseguendo la somma tra i punteggi attribuiti, il valore 0 rappresenta la totale autonomia, il valore 6 invece la totale dipendenza. In base a tale valore si può stabilire una valutazione quanto più oggettiva dell’autonomia del paziente. Questa risulta importante nella pianificazione assistenziale che sarà quanto più personalizzata e improntata sulle esigenze della persona che si assiste. E se si necessita di una valutazione sulle attività di vita quotidiana più complesse? In tal caso si invita a consultare e utilizzare la IADL Scale: ovvero la instrumental activities of daily living Scala di Borg: La scala di Borg consente attraverso i suoi item di tradurre in dati le percezioni dei pazienti al fine di aiutare medici e infermieri a identificare gli stati di sforzo fisico. Dal nome dell’ideatore Gunnar Borg, la scala RPE (Rate of PerceivedExertion) fu ideata per valutare il sintomo percezione dell sforzo. All’epoca negli anni ’50 del secolo scorso Borg ideò due scale sicuramente la prima fu la RPE. Il fine di Borg era quello di quantificare la percezione dello sforzo per consentire ai professionisti una valutazione più accurata sia dal punto di vista psicologico sia fisiologico dello sforzo compiuto dal paziente. L’ RPE (Ratings of PerceivedExertion) è una scala messa a punto per valutare la percezione dello sforzo. Durante l’esercizio incrementale su ciclo-ergometro, il Dottor Borg registrò il crescere lineare della frequenza cardiaca (FC) e del carico lavorativo. Egli scelse quindi i numeri crescenti da 6 a 20, corrispondenti all’aumentare della FC durante sforzo: 6 corrisponde a 60 battiti/minuto, ovvero una FC a riposo media e 20 corrisponde a 200 battiti/minuto, ovvero una FC massima raggiungibile durante sforzo. Questi 15 item traducono i dati di Frequenza e il Massimo consumo di O2 in dati per oggettivare la sensazione percepita dal paziente, tenendo conto anche del lattato ematico e del dolore muscolare. Questa scala negli anni è stata usata con successo anche per valutare la dispnea e la fatica percepita durante lavoro fisico. La seconda scala venne ideata qualche anno dopo affinando i suoi studi. Il nome fu CR-10 (Category Ratio scale 10) questa scala si compone di 11 item e rispetto alla prima è meno precisa nell’identificare lo sforzo, ma sicuramente più facile da usare per i pazienti in quanto il loro sforzo fisico viene tradotto in un dato analizzabile immediatamente. Questa scala tiene conto di: lavoro respiratorio, sforzi muscolari, temperatura corporea. Scala di Bristol: L’aspetto, la forma e come si presentano le feci è rilevante ai fini clinico assistenziali, per questo è di notevole importanza saper definire il prodotto di scarto del nostro organismo. La Scala di Bristol fu ideata a fine anni ’90 per evidenziare la prevalenza dei disturbi gastroenterologici della defecazione. Le feci sono innanzitutto il prodotto solido di scarto del nostro organismo: esse se il corpo funziona in maniera fisiologica si presentano morbide, di aspetto cilindrico e di colore marrone. Il colore deriva dal processo di trasformazione, ad opera dei batteri ubiquitari dell’intestino, del prodotto birililubina in stercobilina. Vari cambiamenti patologici possono portare ad un cambiamento dell’aspetto, la scala di Bristol ci aiuta nel comunicare in modo corretto e immediato ciò che abbiamo visto. La Scala di Bristol consta di sette items: 1. 2. 3. 4. 5. 6. 7. Blocchi separati tra loro e duri, di difficile espulsione; aspetto come nocciole; A forma di salsiccia ma formata da vari blocchi; A forma di salsiccia con eventuali spaccature sulla superficie; A forma di salsiccia, liscia e morbida; Masse morbide ben separate tra loro, di colore chiaro; Pezzi soffici e leggeri con bordi frastagliati, pastose; Acquosa, nessun pezzo solido. Completamente liquida; Tale scala ci permette quanto meno la descrizione dell’aspetto, ma è utile per gli operatori ricordare anche altri particolari come il colore e l’odore che non vengono descritti in questa scala. Le feci ideali sono Bristol 3 e 4: facili da espellere presentano la forma dell’ampolla rettale. Le feci Bristol 1 e 2 sono rappresentative di situazioni di estrema stitichezza, mentre quelle Bristol 5-6-7 indicano diarrea. Barthel Index Code: scala di valutazione dell’autonomia funzionale: La scala di Barthel o Indice di Barthel è il più utilizzato strumento di valutazione e monitoraggio dell’autonomia funzionale degli assistiti. La valutazione complessi del grado di autonomia nelle attività di vita quotidiana (ADL, activities day living) avviene attraverso la realizzazione di un numero da 0 a 100, ottenuto grazie alla valutazione di 10 item diversi: -Alimentazione -Fare il bagno -Igiene personale -Vestirsi -Continenza fecale -Continenza urinaria -Trasferimento in bagno -Trasferimento sedia/letto -Deambulazione -Salire le scale -Questi dieci item rappresentano dieci diverse attività a cui si assegna: -0 punti, in caso di totale mancanza di autonomia -5 punti, in caso di parziale autonomia -10 punti in caso di autonomia (non previsto per fare il bagno e igiene personale) -15 punti previsto solamente per trasferimenti sedia/letto e deambulazione -Nota bene: per alcuni item come fare il bagno e igiene personale sono previsti soltanto i punteggi 0 e 5. -Per trasferimenti sedia/letto e deambulazione sono previsti i punteggi 0, 5, 10, 15. Scala di valutazione Braden: La Scala Braden è una delle scale infermieristiche più utilizzate per la valutazione del rischio all’integrità cutanea e insorgenza di UdP. La sua valutazione è necessaria alla presa in carico ed altrettanto necessaria è la sua rivalutazione, almeno a cadenza settimanale. Il valore complessivo della valutazione è un numero uguale o inferiore a 23, ottenuto attraverso l’assegnazione di valori a 6 item: 1- Percezione Sensoriale: La valutazione numerica passa assegnando come valori: 4 punti se Non limitata 3 punti se Leggermente limitata 2 punto se Molto limitata 1 punto se Completamente limitata 2- Umidità: La valutazione assegna i seguenti valori rispetto alla possibilità dell’assistito di ritrovarsi bagnato: 4 punti se Raramente bagnato 3 punti se Occasionalmente bagnato 2 punto se Spesso bagnato 1 punto se Costantemente bagnato 3- Attività :La valutazione avviene assegnando come valori: 4 punti se Cammina frequentemente 3 punti se Cammina occasionalmente 2 punto se Non cammina e si alza in poltrona 1 punto se E’ permanentemente allettato 4- Mobilità del paziente: Sono assegnabili valori secondo questi criteri: 4 punti se Non presenta limitazioni 3 punti se Limitata parzialmente 2 punti se Molto limitata 1 punto se Completamente limitata 5- Stato nutrizionale: La valutazione numerica passa assegnando i seguenti valori: 4 punti se Eccellente 3 punti se Adeguata 2 punto se Probabilmente inadeguata 1 punto se Molto povera 6- Frizione e scivolamento: La valutazione numerica passa assegnando come valori: 3 punti se in Assenza di problemi apparenti 2 punto se Possibili problemi 1 punto se Esistono attivamente problemi Nel punteggio complessivo, il numero del cut-off è 16, uguale o inferiore al quale è da considerarsi soggetto a pericolo dell’integrità cutanea e sarà necessario pianificare interventi preventivi in merito. Scala di Cincinnati: La Scala di Cincinnati si utilizza per valutare la potenziale presenza di eventi ischemici nel paziente che abbiamo davanti. Il suo ambito di utilizzo è prettamente preospedaliero. E’ ad uso di Infermieri o Soccorritori del servizio emergenza-urgenza nella fase critica. Si compone di 3 item. Ad ogni item positivo si aggiunge uno score positivo fino ad un massimo di 3: dove 0 indica assenza di rischio di Ictus e 3 indica un alto rischio di Ictus. Descrizione: chiedere al paziente di sorridere o di mostrare i denti e chiedere di notare se entrambi i lati del viso si muovono ugualmente; Valutazione: Positiva – patologica, il paziente non riesce a muovere un lato del viso bene come l’altro Negativa – fisiologica, il paziente muove entrambi i lati del viso ugualmente Deficit motorio relativo agli arti superiori Descrizione: chiedere al paziente di estendere gli arti superiori per 10 secondi mentre tiene gli occhi chiusi e chiedere di notare se gli arti si muovono alla stessa maniera; Valutazione: Positiva – patologica, il paziente non riesce a muovere un braccio oppure un braccio resta più basso rispetto all’altro; Negativa – fisiologica, il paziente muove ugualmente bene entrambi gli arti superiori o non li muove ugualmente. Anomalie del linguaggio Descrizione: chiedere al paziente di ripetere una frase (ad esempio “trecentotrentatreesimo reggimento della cavalleria”) e chiedere di notare se il paziente usa correttamente con linguaggio. Valutazione: Positiva – patologica, il paziente farfuglia, pronuncia le parole in modo errato oppure non riesce a parlare Negativa – fisiologica, il paziente pronuncia correttamente le parole senza farfugliare Attualmente in Emilia-Romagna è stata validata la Scala Cincinnati pre-ospedaliera (CPSS – Cincinnati PrehospitalStroke Scale), il cui uso è prettamente riservato al triage intra ed extra ospedaliero. Attualmente è in corso una campagna regionale per la lotta all’ictus, ecco il link relativo alla campagna: Contro l’ictus insieme a Giacobazzi: ecco come riconoscere i sintomi Ictus, la rete metropolitana di Bologna Scale di valutazione del dolore: L’International Association for the Study of Pain (1986) definì il dolore come un’esperienza multidimensionale, esso viene descritto nel seguente modo: “Un’esperienza sensoriale ed emozionale spiacevole associata a danno tissutale, in atto o potenziale, o descritta in termini di danno. È un’esperienza individuale e soggettiva, a cui convergono componenti puramente sensoriali (nocicezione) relative al trasferimento dello stimolo doloroso dalla periferia alle strutture centrali, e componenti esperienziali e affettive, che modulano in maniera importante quanto percepito” Il dolore può essere suddiviso in 3 tipologie, ognuno delimitato e ben definito, caratterizzato da caratteristiche cliniche precise, durata nel tempo, responsività terapeutica: 1. Acuto: dolore localizzabile in un’area o punto, segno di lesione tissutale in atto con una durata di alcuni giorni che tende a scomparire con la guarigione. 2. Cronico: dolore persistente e duraturo, è dovuto allo stimolo dannoso o ai fenomeni di automantenimento 3. Da procedure: in genere è correlata a indagini diagnostiche/terapeutiche, insorge quando esse vengono eseguite o nel tempo immediatamente successivo. Il dolore può essere altresì diviso in base all’eziopatogenesi, esso può essere di 4 tipi: 1. 2. 3. 4. Nocicettivo: rilevato dai nocicettori Neuropatico: interessa il sistema nervoso centrale e/o periferico Psichico: correlato a motivazioni psico-relazionali Misto: con la presenza di tutte o alcune delle componenti precedenti Si può riconoscere il dolore anche come: 1. Dolore somatico: le zone interessate sono cute, sottocute e muscoli, esso viene descritto come un dolore caratterizzato da crampi; 2. Dolore viscerale: le zone interessate sono i visceri e viene descritto come un dolore lancinante o penetrante. La rilevazione del dolore è diventata obbligatoria con l’entrata in vigore della Legge 38 del 15 marzo 2010, la quale sostiene che all’interno della cartella medico-infermieristica si riporti una sezione adibita alla rilevazione del dolore, diventando così quasi un quinto parametro vitale da monitorare durante tutto il ricovero, dall’ingresso alla dimissione. All’interno della cartella devono essere descritte anche le tecniche o terapie antalgiche utilizzate per alleviare il dolore, con relativo risultato. Al fine di rilevare e in seguito valutare il dolore si ricorre all’autovalutazione o all’analisi di parametri fisiologici, comportamentali e strumentali. Per avere quanta più oggettività nella rilevazione del dolore utilizziamo delle scale di valutazione, diverse tra loro in base all’ambito in cui vengono sottoposte e in base alle necessità del singolo paziente. Per definizione tali scale sono dotate di: Validità Affidabilità Sensibilità Oggettività Le scale per la rilevazione del dolore possono essere unidimensionali o multidimensionali, in base a ciò che viene preso in considerazione. Tra le scale unidimensionali possiamo citare (in continua implementazione!) : Scala VAS- visivo-analogica: La Scala di valutazione visivo/analogica (VAS) appartiene alla categoria delle scale unidimensionali di valutazione del dolore. Essa viene rappresentata da un segmento lungo 10 centimetri, alle estremità del quale si trovano i due parametri: dolore assente a sinistra massimo dolore a destra. Il paziente, a cui viene somministrata tale scale, deve indicare con una X lungo il segmento la quantità di dolore percepito. Il somministratore deve in seguito misurare la distanza dalla X agli estremi. Più l’X è spostata a sinistra e meno dolore il paziente prova, più è a destra e maggiore sarà il dolore percepito. Tra i vantaggi della scala VAS troviamo l’Alta sensibilità. I svantaggi invece sono innumerevoli: È una scala soggettiva, in quanto misura la percezione del dolore da parte del paziente, quindi il valore di massimo dolore varia da soggetto a soggetto, può rappresentare il massimo dolore di cui il paziente ha esperienza o il massimo dolore che il paziente può sopportare. Necessita di una forma cartacea. Necessita di pazienti senza deficit fisici o cognitivi. Necessita di pazienti collaboranti. NRS: Scala di valutazione numerica: L’NRS scale è uno strumento di valutazione del dolore molto diffuso per la sua semplicità di somministrazione. Si tratta di una scala di tipo unidimensionale, ovvero che va a considerare soltanto il dolore e nessun altro fattore. L’NRS consiste in una scala numerica da 0 a 10 dove: Il valore 0 indica dolore assente. Il valore 10 indica dolore massimo. I valori tra 1 e 9 compresi indicano una ingravescente presenza di dolore. La sua semplicità permette all’NRS di essere somministrata anche telefonicamente o in soggetti dalle capacità comunicative limitate. Scala VRS: valutazione verbale: La scala di valutazione verbale (VRS) appartiene alla categoria delle scale unidimensionali di valutazione del dolore. Essa viene rappresentata visivamente da un segmento all’interno del quale si trovano 5 aggettivi che quantificano il dolore. Al paziente a cui si somministra questa scala si richiede di dare un aggettivo al dolore percepito. Partendo da sinistra verso destra troviamo le seguenti opzioni: 0 – Dolore assente 1 – Dolore lieve 2 – Dolore moderabile 3 – Dolore forte 4 – Dolore insopportabile I vantaggi sono innumerevoli, ovvero: Semplice e pratico nella somministrazione. Non necessita di supporto cartaceo, in quanto può essere somministrato anche solo verbalmente. Offre maggior spazio alla descrizione qualitativa più che quantitativa. A suo discapito però si può sottolineare la bassa sensibilità. Scala Wong-Baker: La scala di Wong Baker o scala delle espressioni facciali (HFPRS) appartiene al gruppo delle scale di valutazione del dolore unidimensionali. Essa viene rappresentata graficamente da 5 facce, numerate da 5 a 1, con espressioni che variano dal pianto disperato al sorriso. Il sorriso sta a rappresentare l’assenza di dolore, invece il pianto disperato rappresenta il massimo del dolore possibile. Il paziente deve indicare la faccia che più rappresenta il suo status ed è espressione del suo dolore. Questa scala tra i suoi vantaggi ha la facile somministrazione, in quanto può essere somministrata a bambini e a pazienti adulti con deficit fisici e cognitivi, purtroppo essa può necessitare di supporto cartaceo. Tra le scale multidimensionali invece possiamo citare (in continua implementazione!) : 1. PQ-MG GILL PAIN QUESTINNAIRE 2. BPI-Brief Pain Inventory 3. PAINAD. Scala FLACC: strumento di valutazione pediatrica del dolore fra i 2 mesi ed i 3 anni di vita! Nel 1997 Merkel et al. svilupparono una scala di valutazione del dolore applicabile ai bambini dai 2 mesi ai 3 anni, che prese il nome di “FLACC” dai 5 parametri che vengono presi in considerazione: 1. Face – faccia 2. 3. 4. 5. Legs – gambe Activity – attività Cry – pianto Consolability – consolabilità Osservando questi 5 parametri è possibile attribuire un punteggio da 0 a 2 per ogni parametro. La scala FLACC appartiene alle scale di misurazione del dolore multidimensionali. Il punteggio massimo è 10 e rappresenta la massima espressione della dolorabilità, il minimo è 0 e rappresenta l’assenza di dolore. L’osservazione deve essere eseguita per circa 5 minuti. I punteggi vengono attribuiti nella seguente maniera: FACE – FACCIA 0. rilassata, senza una particolare espressione 1. se presenta occasionalmente smorfie, atteggiamento introverso o una espressione poco rilassata 2. se presenta frequentemente o costantemente mandibola serrata e mento tremante LEGS – GAMBE 0. rilassate, in posizione neutra 1. tese o irrequiete 2.gambe contratte o se scalcia ACTIVITY – ATTIVITÀ 0. quieto, posizione neutra, si muove facilmente 1. agitato e teso, si muove avanti e indietro 2. rigido e compie movimenti a scatto CRY – PIANTO 0.assente 1.gemiti, pianti di breve durata, lamentele occasionali 2.pianto costante, grida singhiozzi e lamentele frequenti CONSOLABILITY – CONSOLABILITÀ 0. rilassato e contento 1. si può distrare facilmente, consolabile con un tocco occasionale, abbracci o parlandogli 2. difficile da consolare Interpretazione del punteggio ottenuto dalla sommatoria dei parametri presi in considerazione 0 = Rilassato, dolore assente 1-3 = Sofferenza lieve 4-6 = Dolore moderato 7-10 = Grave sofferenza o massima espressione di dolore Fruh-Reha Barthel Index: come valutare l’indipendenza del paziente neurologico: è una scala di valutazione che si inserisce nel contesto della Riabilitazione Neurologica Precoce. Il principio di questo processo di cura è l’inizio precoce della riabilitazione dopo l’evento scatenante il danno neurologico. Si inserisce nel mezzo tra il trattamento del paziente appena dopo l’evento (ospedale per acuti) e la successiva riabilitazione. I pazienti interessati sono pazienti con importanti compromissioni delle funzioni del corpo dovute ad un evento acuto, che hanno necessitato cure intensive per lungo tempo, persone che hanno avuto complicazioni e portatori di precedenti malattie croniche o disabilità. Le compromissioni riguardano in particolare alterazione della coscienza, delle abilità cognitive, delle funzioni senso -motorie, della deglutizione e dell’alimentazione, delle cure personali. La riabilitazione precoce prevede un lavoro multidisciplinare e centrato sulla persona, alla quale ogni giorno vengono proposte intensive e nuove attività. Questa scala di valutazione amplia il conosciuto Barthel Index con ulteriori 7 voci ognuna delle quali abbassa il punteggio di -50 (tranne una) aumentando la complessità e la dipendenza del paziente. 1. 2. 3. 4. 5. 6. 7. Necessità di monitoraggio intensivo (-50) Tracheostomia che necessità aspirazione (-50) Disorientamento (-50) Disturbi del comportamento (-50) Supporto respiratorio (-50) Importante compromissione della comprensione (-50) Disturbi della deglutizione (-25) Il risultato della scala è un risultato in NEGATIVO dato dalla somma del FrühReha Index più il normale Barthel Index FRB = – (FRI+BI) Functional Indipendence Measure, scala valutazione indipendenza: ’infermieristica è una fantastica sfida nella quale occorre destreggiarsi tra l’equilibrio instabile di soggettività ed oggettività che nasce dall’incontro tra la razionalità della scienza e le emozioni umane. Al fine di rispondere al requisito sostanziale di veridicità della documentazione infermieristica sono state messe a punto le scale di valutazione, il cui obiettivo è appunto misurare, oggettivare diversi aspetti della vita, uniformando il linguaggio tra i professionisti attori del processo di cura. Veridicità Questo criterio viene inteso come l’effettiva corrispondenza tra ciò che è stato segnalato e quanto è realmente accaduto. Nella pratica clinica ritroviamo una quantità non trascurabile di dati. Essi possono essere oggettivi, cioè rilevabili con osservazioni o rilevazioni che si possono raccogliere attraverso i 5 sensi, con strumenti o rilevabili attraverso test strumentali e/o di labor atorio, ma anche soggettivi cioè non misurabili né osservabili, che possono essere ricavati dal rapporto dialogico con il paziente. La scala Functional Indipendence Measure (F.I.M) oggetto di questo articolo è uno di questi strumenti. Nata negli anni 1983-84 negli Stati Uniti, fu pubblicata con Copyright del Uniform Data System for Medical Rehabilitation nel 1987 (Keith, Granger, Hamilton, Sherwin) ed è basata sull’International Classification of Imparements, Disabilities and Handicaps. Attraverso questa scala è possibile valutare il livello di dipendenza della persona assistita nelle attività di vita quotidiana e l’eventuale compromissione delle capacità che compromettono invece l’autonomia del paziente (intesa come consapevolezza e capacità di prendere decisioni). Come funziona La scala comprende in totale 18 Items: 13 indagano la dimensione della cura della persona (6 Items), le funzioni sfinteriche (2 Items) e la mobilità (5 Items); gli ultimi 5 valutano la dimensione della comunicazione e delle capacità cognitivo-relazionali. Ad ogni item occorre dare un punteggio da un minimo di 1 ad un massimo di 7, dove uno equivale all’assistenza completa e dove sette descrive l’autosufficienza completa. Il punteggio minimo è 18, quello massimo 126. Approfondimenti su questa scala di valutazione li trovate nei link riportati a fine articolo. Come già accennato le scale di valutazione sono utili per oggettivare aspetti della vita altrimenti interpretabili secondo i valori del professionisti che valuta (attenzione, talvolta la scala di valutazione riduce, ma non elimina i pregiudizi che ogni persona ha in sé mentre valuta) e per uniformare il linguaggio tra i diversi operatori che hanno in cura il paziente. Non solo: le scale di valutazione sono anche un indice dell’effetto dell’assistenza e del cambiamento dell’assistito ed uno strumento attraverso cui indirizzare in maniera più efficace ed appropriata gli interventi all’interno del processo di cura. La Glasgow Coma Scale (GCS) è la più diffusa scala di valutazione neurologica infermieristica utilizzata in caso di stato comatoso o trauma cranico. Il suo utilizzo è stato proposto in principio per la valutazione degli effetti neurologici del trauma cranico, successivamente il suo utilizzo è stato esteso anche ad altri settings quali stoke unit e terapia intensiva. La valutazione avviene assegnando dei valori numerici fino ad un massimo di 15 con cut-off fissato nel numero 8, sotto o pari al quale si presenta uno stato comatoso. Gli elementi da valutare sono: 1. Apertura degli occhi La valutazione numerica passa assegnando come valori: 1 punto occhi continuativamente chiusi 2 punti apertura allo stimolo doloroso 3 punti apertura allo stimolo verbale 4 punti apertura spontanea 2. Risposta verbale La valutazione numerica avviene assegnando: 1 punto nessuna risposta 2 punti emette lamenti 3 punti pronuncia parole sconnesse fra loro 4 punti si presenta confuso 5 punti risposte appropriate 3. Risposta Motoria La valutazione numerica avviene assegnando: 1 punto nessuna risposta 2 punti risposta se stimolo estensivo 3 punti risposta se stimolo flessivo 4 punti ritrazione a stimolo doloroso 5 punti risposte a stimolo doloroso con sua localizzazione 6 punti risposta coerente al comando verbale La IADL Scale (Instrumental activities daily living) fu ideata nel 1969 da Lawton e Brody, e trova utilizzo specialmente nelle realtà geriatriche. Essa prende in considerazione 8 parametri, ciascun parametro a sua volta può avere differenti gradi di autonomia, a ciascun grado di autonomia è possibile attruire il valore 1 o il valore 0, per un massimo complessivo di 8 punti. Tale concetto può essere schematizzato nel seguente modo: Capacità di usare il telefono Usa il telefono di propria iniziativa 1 punto Compone solo alcuni numeri ben conosciuti 1 punto Risponde ma non è capace di comporre il numero 1 punto Non risponde al telefono 0 punti Fare Acquisti Fa tutte le proprie spese senza aiuto 1 punto Fa piccoli acquisti senza aiuto 0 punti Ha bisogno di essere accompagnato 0 punti Completamente incapace di fare acquisti 0 punti Preparazione del cibo Organizza, prepara e serve pasti adeguatamente preparati 1 punto Prepara pasti adeguati solo se sono procurati gli ingredienti 0 punti Scalda o serve pasti preparati oppure prepara cibi ma non mantiene una dieta adeguata 0 punti Ha bisogno di avere cibi preparati e serviti 0 punti Governo della casa Mantiene la casa da solo o con occasionale assistenza (per esempio aiuto per i lavori pesanti) 1 punto Esegue compiti quotidiani leggeri ma non mantiene un accettabile livello di pulizia della casa 1 punto Ha bisogno di aiuto in ogni operazione di governo della casa 0 punti Non partecipa a nessuna operazione di governo della casa 0 punti Biancheria Fa il bucato personalmente e completamente 1 punto Lava le piccole cose 1 punto Tutta la biancheria deve essere lavata da altri 0 punti Mezzi di trasporto Si sposta da solo sui mezzi pubblici o guida la propria auto 1 punto Si sposta in taxi ma non usa mezzi di trasporto pubblici 1 punto Usa i mezzi di trasporto se assistito o accompagnato 1 punto Può spostarsi solo con taxi o auto e con assistenza 0 punti Non si sposta per niente 0 punti Responsabilità nell’uso dei farmaci Prende le medicine che gli sono state prescritte 1 punto Prende le medicine se sono preparate in anticipo e in dosi separate 0 punti Non è in grado di prendere le medicine da solo 0 punti Capacità di maneggiare il denaro Maneggia le proprie finanze in modo indipendente 1 punto È in grado di fare piccoli acquisti 1 punto È incapace di maneggiare i soldi 0 punti Ogni parametro prende in considerazione anche la non applicabilità, essa deve essere segnata con la sigla NA. A termine della valutazione, eseguendo la somma dei valori si può avere un punteggio che varia da 0 a 8. Il valore 0 rappresenta la totale dipendenza, l’opposto invece la totale autonomia. E se si necessita di una valutazione sulle attività di vita quotidiana basilari? In tal caso si invita a consultare e utilizzare la BADL Scale: ovvero la basic activities of daily living. L’utilizzoa Scala di Kelly è dedicato a medici e infermieri di area critica per valutare la presenza di alterazioni dello stato di coscienza, è un’alternativa alla Glasgow Coma Scale che è più indicata nel trauma. Siamo abituati a utilizzare la scala di Glasgow sempre quando dobbiamo accertare lo stato di coscienza, ma tale scala non è indicata sempre. Nei pazienti che presentano sintomatologia respiratoria (dispnea, uso muscoli accessori, ..) la scala più indicata per la valutazione dello stato di coscienza sarà la scala di Kelly. Tale scala è utile anche nei disturbi metabolici dove potremo rilevare ipossiemia e/o ipercapnia dovuti a insufficienza respiratoria acuta. Sappiamo che tali alterazioni possono portare a modificazioni delle funzioni del Sistema Nervoso Centrale senza focalità di lato ed evoluzione rostro-caudale, ben identificabile mediante la Glasgow Coma Scale nei pazienti traumatizzati. Sarà utile utilizzare la seguente scala che si compone di 6 item in base alle risposte del paziente: 1. 2. 3. 4. 5. 6. paziente sveglio esegue ordini complessi sveglio esegue ordini semplici soporoso, ma risvegliabile al comando verbale ed esegue comandi semplici soporoso risvegliabile allo stimolo doloroso in coma senza alterazioni del tronco encefalico in coma con alterazioni del tronco encefalico Con tale scala è aumentata la sensibilità nelle variazioni di vigilanza, distinguendo tre diversi livelli (items 1, 2 e 3) corrispondenti del GCS 15 o 14 Quando valuteremo un paziente con Kelly 5 e 6, sarà nostra premura valutare la presenza di riflessi del tronco encefalico corneale, pupillare faringeo, oculo-cefalici, oculo-vestibolari conservati o non. Solo dopo si procederà alla ventilazione meccanica invasiva. Se un paziente presenta grado Kelly di 4 sarà da trattare mediante ventilazione non invasiva solo qualora la causa dell’alterazione dello stato di coscienza saranno ipossia o ipercapnia. La Scala Ramsay è una scala di valutazione molto utilizzata sopratutto nei settings di terapia intensiva perchè valuta il grado di sedazione dell’assistito. La scala Ramsay riconosce 6 diversi livelli di sedazione, discriminati in base alla differente presenza di sedazione/agitazione dell’assistito. Come descritto nella classificazione dei vari livelli, per la valutazione è previsto l’aiuto di un forte stimolo uditivo (es. Chiamarlo ad alta voce) o la pressione del naso, come stimolo doloroso. I livelli sono così differenziati: I livello: Paziente agitato, irrequieto, ansioso II livello: Paziente collaborante, tranquillo III livello: Paziente responsivo solamente alla voce IV livello: Paziente soporoso ma responsivo a forte stimolo uditivo o pressione alla radice del naso V livello: Paziente soporoso e debolmente responsivo a forte stimolo uditivo o pressione alla radice del naso VI livello: Paziente soporoso e non responsivo a forte stimolo uditivo o pressione alla radice del naso La sua rivalutazione ad orario è importante, sopratutto nella fase di scalaggio di dose di sostanze sedanti. La Scala di Rankin si utilizza per valutare il livello di inabilità totale ed è a uso prevalente dell’infermiere. Il suo ambito di utilizzo è principalmente quello dell’Ictus, sia in fase acuta, sia post-critica (es. dopo una trombolisi). Si compone di 7 item, con uno score da 0 a 6 (dove 0 indica l’assenza di disabilità e 6 il massimo dell’inabilità). Ecco gli items: 0. Nessun sintomo 1. Nessuna inabilità significativa, pur manifestando sintomi: svolge ogni funzione e attività usuali 2. Leggera inabilità: incapace di svolgere tutte le attività precedenti, ma capace di occuparsi di sé senza assistenza 3. Inabilità moderata: richiede aiuto, ma cammina senza assistenza 4. Inabilità moderatamente severa: cammina con assistenza e necessita di assistenza per i propri bisogni corporei 5. Inabilità severa: allettamento, incontinenza, totalmente dipendente 6. Deceduto Attualmente in Emilia-Romagna è stata validata la scala Rankin modificata (MRS – Modified Rankin Scale) che varia minimamente dalla scala sopra descritta ovvero: è stato rimosso l’ultimo item quello riguardante il paziente deceduto. Questa scala, sia nella versione originale che in quella modificata, si caratterizza per un andamento gerarchico. In caso di dubbio va attribuito il punteggio più alto. Score Silverman e Andersen: scala di valutazione del distress respiratorio nel neonato! Nel 1956 i due pediatri statunitensi William Silverman e Dorothy Andersen idearono uno score di valutazione del neonato con sindrome da distress respiratorio. Lo score si basa su 5 parametri, ai quali si attribuisce un valore che oscilla tra 0 e 2, ottenendo così un punteggio massimale di 10, che rappresenta la gravità del distress respiratorio. I parametri presi in considerazione sono: 1. 2. 3. 4. 5. Retrazione toracica Retrazioni intercostali Retrazione al giugulo Alitamento delle pinne nasali Gemito espiratorio I valori attribuibili sono: 1 – Nel caso in cui la retrazione toracica sia sincrona o gli altri parametri siano assenti. 2 – Nel caso in cui la retrazione toracica abbia una minima depressione e l’addome si espande, il gemito espiratorio sia udibile con fonendoscopio e gli altri parametri siano appena visibili. 3 – Nel caso in cui la retrazione toracica abbia un movimento ondoso e il gemito espiratorio sia udibile con le orecchie, per quanto riguarda gli altri parametri essi devono essere marcati. Grazie a questa Scala è quindi possibile pianificare interventi commisurati alla gravità del distress respiratorio. VIP: scala infermieristica utile a valutare lo stadio delle flebiti e pianificare il giusto intervento. Il termine medico flebite sta ad indicare un infiammazione a carico di una vena. La scala VIP valuta proprio questo. Per poter valutare l’insorgenza o meno di una flebite bisogna ricorrere a scale di valutazione oggettive. A tale scopo la Infusion nurses standards of practise raccomanda l’utilizzo della scala VIP (visual infusion phlebitis score). Tramite essa possiamo oggettivamente valutare il grado di flebite, se presente, in base ai segni presenti nella zona coinvolta o nel sito di inserzione del cvp/altro device. Riconoscendola si può intervenire tempestivamente per ridurre i danni da essa causata. La scala VIP prevede l’assegnazione di uno score da 0 a 5. 0 – se il sito endovenoso appare sano, senza nessun segno di alterazione. In tal caso non è presente nessun segno di flebite. È indicato solo di osservare e rivalutare il sito/device. 1 – se dopo il controllo si evidenzia sul sito di inserzione o un leggero dolore alla palpazione o un leggero rossore. In tal caso siamo presenti a un possibile primo segno di flebite. È indicato mantenere sotto osservazione sito/device. 2 – se nel sito di inserzione solo presenti almeno due dei seguenti segni: dolore, arrossamento o gonfiore. In tal caso si ha una fase iniziale di flebite. Se presente, è consigliabile rimuovere e riposizionare il device. 3 – se sono presenti tutti i seguenti segni: dolore lungo il percorso del device, arrossamento attorno al sito di inserzione e/o gonfiore. La flebite si trova nella fase intermedia. È raccomandabile rimuovere il device e valutare se la zona è da trattare. 4 – se tutti i segni sono evidenti ed ampi: dolore lungo il percorso del vaso o del device, eritema attorno al sito, gonfiore, indurimento o presenza di “cordone venoso”. In tal caso siamo difronte a una fase avanzata di flebite o addirittura di fronte all’insorgenza di una tromboflebite. È consigliabile in tal caso rimuovere e riposizionare il device e valutare se da trattare. 5 – se tutti i segni sono evidenti ed ampi: dolore lungo il percorso del vaso o del device, eritema attorno al sito, gonfiore, indurimento o presenza di “cordone venoso”. In tal caso siamo difronte a una fase avanzata di tromboflebite. È consigliabile in tal caso rimuovere e riposizionare il device e iniziare il trattamento. Maggiore sarà il numero, maggiore sarà la gravità dell’infiammazione e maggiore sarà, quindi, la portata degli interventi da pianificare.