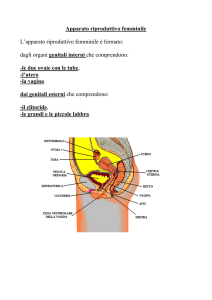
L’asse riproduttivo e la funzione riproduttiva nella donna
La regolazione della funzione gonadica
femminile nelle diverse epoche della vita
Stefano Venturoli
Clinica Ginecologica e Fisiopatologia della Riproduzione Umana
Università di Bologna
Alma Mater Studiorum
L’asse riproduttivo e la funzione riproduttiva nella donna
FUNZIONE RIPRODUTTIVA
Asse Riproduttivo: Anatomia e
Fisiologia
1) Sistema Nervoso Centrale
a) Ipotalamo mediobasale e area preottica
b) Corteccia cerebrale (stimoli mondo esterno)
c) Sistema limbico (olfatto)
d) Tronco cerebrale (fasci noradrenergici e serotononergici)
e) Epifisi (stimoli luce/buio)
2) Ipofisi
3) Ovaia
4) Utero e Salpingi
5) Vagina
L’ipotalamo è sito alla base del cervello, dietro il chiama ottico e
costituisce la base del III° Ventricolo. E’ composto di tessuto nervoso
dentro cui sono distinguibili numerosi nuclei, costituiti da grosse
cellule che producono i Releasing Factors. Stimoli nervosi, sangue e il
fluido cerebrospinale inviano stimoli chimici all’ipotalamo
GnRH: pGLU-HIS-TRP-SER-TYR-GLY-LEU-ARG-PRO-GLY-NH2
NUCLEO ARCUATO :
produzione e rilascio del GnRH ,
NUCLEO SOPRACHIASMATICO:
controllo del rilascio pulsatile
Gli studi di Knobil (1970-80) sui primati portano
alla individuazione nel SNC del GnRH pulse
generator e alla definizione delle sue modalità di
azione
Effetti della somministrazione “pulsatile” o
“continua” di GnRH sulle gonadotropine FSH e LH
Ritmo Pulsatile Ultradiano: rilascio di gonadotropine con picchi che
si caratterizzano, secondo ll’età
’età biologica, per una:
Frequenza
Ampiezza
Ritmo Pulsatile Ultradiano
Frequenza
Ampiezza
Andamento nelle 24 ore
Pulsazioni di:
LH,
Estradiolo
Estrone
Riflesso ed Importanza della secrezione pulsatile
ipotalamo/ipofisaria sulla steroidogenesi ovarica
Noradrenalina
(NA)
Dopamina (DA)
Serotonina (5HT)
Melatonina (MT)
β Endorfine (β EP)
Leptina (LPT)
Acido gammaaminobutirrico
(GABA)
Ipotalamo : rappresenta il cardine su cui convergono gli stimoli esterni ed
interni. Corteccia cerebrale (stimoli mondo esterno)
Sistema limbico (olfatto)
Tronco cerebrale (fasci noradrenergici e serotononergici)
Epifisi (stimoli luce/buio)
NEO- CORTECCIA CEREBRALE
gioca un ruolo centrale in meccanismi
mentali complicati
Memoria
Concentrazione
Pensiero
Linguaggio
Coscienza
ADENOIPOFISI
La parte più voluminosa della ghiandola (75%),
rappresenta il lobo anteriore.
Presenta cellule epiteliali disposte in gruppi o
cordoni, rinforzati da tessuto connettivo
lasso e circondati da ricca rete di vasi
capillari sinusoidali.
L’ adenoipofisi presenta due
diversi tipi di cellule:
1. Cellule cromofile: acidofile e
basofile
2. Cellule cromofobe (di scarsa
importanza funzionale)
GH
PRL
TSH
Ossitocina
Vasopressina
FSH - LH
ACTH
MSH
GONADOTROPINE E PROLATTINA
• FSH- LH
• Glico-proteine composte da due sub unità α e β
• Sub-unità α, aspecifica e comune; sub-unità β
specifica, costituita per FSH da 117 aminoacidi e
per LH da 121 aminoacidi
• PRL
• Singola catena peptidica di 198 aminoacidi
RUOLI DELLE GONADOTROPINE
FSH e LH inducono specifici effetti
selettivi e maturativi sui follicoli, sull’
ovocita e sul corpo luteo e stimolano la
steroidogenesi ovarica
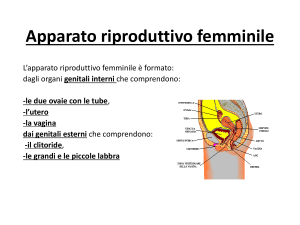
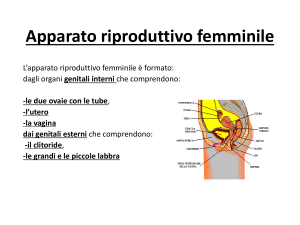
OVAIO
organo deputato a svolgere due
funzioni primarie
1. FUNZIONE GAMETOGENETICA
2. FUNZIONE STEROIDOGENETICA
ARCHITETTURA E CLASSIFICAZIONE DEI
FOLLICOLI OVARICI
CICLO VITALE DELLE STRUTTURE
FOLLICOLARI
COLESTEROLO
STEROIDOGENESI E VIE
STEROIDOGENETICHE
nelle ghiandole endocrine
e nell’ovaio
STEROIDOGENESI
OVARICA
STEROIDOGENESI OVARICA
STRUTTURE FOLLICOLARI NELLA STEROIDOGENESI
OVARICA
Il flusso mestruale si
verifica
come
conseguenza di una
interazione
tra
l’ipotalamo, l’ipofisi
e le ovaia, in grado di
produrre
-l’ovulazione e
- alterazioni cicliche
negli organi bersaglio
(endometrio, cervice,
e vagina)
La regolazione della funzione gonadica
femminile nelle diverse epoche della vita
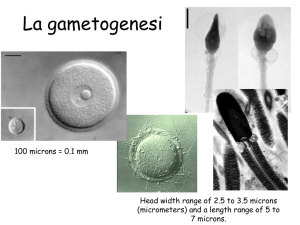
OVOCITA/FOLLICOLO:
Principale elemento funzionale
dell’ovaio
Il patrimonio Oocitario/Follicolare è una risorsa
riproduttiva che segue un processo di esaurimento
continuo dalla vita endouterina alla menopausa
Contestualmente al processo di esaurimento l’unità
funzionale oocita/follicolo si sviluppa, matura, si
modula ed opera in modo differente nelle differenti
fasi della vita per le differenti finalità riproduttive
Le regole che guidano i meccanismi funzionali
dell’oocita/follicolo variano da momento a momento
con modalità e priorità differenti secondo le varie
epoche biologiche
Ovocita/Follicolo
Evoluzione durante la vita della donna
VITA ENDOUTERINA
VITA POSTNATALE
1° Anno di vita
Infanzia
Pubertà-adolescenza
Età fertile
Climaterio-menopausa
Processo di Mitosi e Atresia delle cellule
germinali
20 settimane
6 milioni di cellule germinali
2/3
1/3
Oociti primari
Oogoni
I^ interfase meiotica
I ^ interfase meiotica:
La meiosi è un processo di divisione
mediante il quale una cellula eucariotica
con corredo cromosomico diploide dà
origine a quattro cellule con corredo
cromosomico aploide
DALLA 20° SETTIMANA DI VITA INTRAUTERINA IL
DEPAUPERAMENTO OOCITARIO E’ INCESSANTE ED
IRREVERSIBILE
(Johnson et al. 2004 )
20° settimana di sviluppo:
6-7 milioni di oociti
ATRESIA
Nascita:
1-2 milioni di oociti
Dal V° mese postnatale cessa la neoformazione di follicoli primordiali
Menarca:
Menopausa:
400-500 mila oociti
1-3 mila oociti
DECREMENTO DEL PATRIMONIO OOCITARIO
Dalla 20^ settimana, alla nascita e fino alla menopausa
Te Velde Maturitas, 1998
Summit Nazionale in Medicina della Riproduzione
La sterilità di coppia ed il fattore età
Siena 22-24 Aprile 2010
THE PERCENTAGE OF OVARIAN RESERVE REMAINING AT AGES FROM BIRTH TO 55 YEARS
-Grande variabilità della
disponibilità follicolare
alla nascita (2 Milioni/35
mila)
2.000.000 – 35.000
12 %
3%
30
- Indipendenza dei livelli
di fertilità dalla
regolarità mestruale
40
Wallace WH, PLoS One. 2010 Jan 27;5(1):e8772
DECREMENTO DEL PATRIMONIO OOCITARIO
ETA’-CORRELATO
PUNTO CRITICO A 37,5 ANNI: 25.000 FOLLICOLI
REGRESSIONE “BROKEN-STICK”
ACCELERATO DECLINO DELLA FERTILITA’
MENOPAUSA (∼ 51 ANNI): 1.000 FOLLICOLI
NB: Verosimilmente i follicoli di migliore qualità sono reclutati e
selezionati in età più giovane…con il passare degli anni aumenta la
percentuale di oociti di qualità “peggiore”
(Nikolaou and Templeton, 2003)
OVARIAN FOLLICLE NUMBERS:
“BROKEN-STICK” REGRESSION
A) numero ridotto
37,5 ANNI
B) qualit
à peggiore
qualità
Sviluppo e
Maturazione del follicolo
Dal V° mese (e fino alla menopausa) la maturazione follicolare è
continua e praticamente tutti gli stadi di sviluppo possono
essere osservati (ad eccezione, nel feto) del follicolo
ovulatorio)
Sviluppo delle cellule germinali della gonade
femminile durante la vita intrauterina
HISTOLOGICAL ANALYSIS
Follicolo primordiale
FRESH TISSUE
FROZEN/THAWED TISSUE
Hum. Reprod. Med. Unit Bologna Italy (Fabbri, 2003)
HISTOLOGICAL ANALYSIS
Follicolo primario
HISTOLOGICAL ANALYSIS
Follicolo secondario
FRESH TISSUE
FROZEN/THAWED TISSUE
Hum. Reprod. Med. Unit Bologna Italy (Fabbri, 2003)
HISTOLOGICAL ANALYSIS
Follicolo secondario avanzato
L’unità funzionale oocita/follicolo
procede nei suoi percorsi maturativi,
rispondendo
a) in parte a fattori genetici e
paracrini
b) in parte a fattori endocrini,
differenziati sulla base dell’età e della
fase di sviluppo della unità funzionale
stessa
Oogonio
Oocita
Oocita
primario
Follicolo
primordiale
Fase Avvio
Fase Fine
16 sett.
6 mesi postnatali
Follicolo
primario
Follicolo
secondario
Follicolo
terziario
precoce
Follicolo
terziario
di Graaf
5°mese
menopausa
Crescita tonica
Crescita esponenziale
Reclutamento
Selezione-Dominanza
GONADOTROPINO
INDIPENDENTE
NON
GONADOTROPINO
INDIPENDENTE
GONADOTROPINO
DIPENDENTE
SELEZIONE E MATURAZIONE DEL FOLLICOLO
DOMINANTE (gonadotropino dipendente)
La crescita e maturazione dei follicoli richiede alcuni
mesi per passare da follicolo primordiale a maturo
SISTEMA DI REGOLAZIONE IPOTALAMO-IPOFISARIO
Vita endouterina
Età neonatale
Infanzia
Pubertà-Adolescenza
Età Fertile
Climaterio-Menopausa
L’ipotalamo è sito alla base del cervello, dietro il chiama ottico e
costituisce la base del III° Ventricolo. E’ composto di tessuto nervoso
dentro cui sono distinguibili numerosi nuclei, costituiti da grosse
cellule che producono i Releasing Factors. Stimoli nervosi, sangue e il
fluido cerebrospinale inviano stimoli chimici all’ipotalamo
L’ipotalamo, l’ipofisi e le ovaia
interagiscono e si condizionano
reciprocamente durante tutta la vita:
da quella endouterina fino alla menopausa.
FSH E LH NEL SISTEMA IPOTALAMO/IPOFISARIO
FETALE
Secreti in modo pulsatile dalla 20^ settimana, calano alla 30^
FSH
30^ sett.
Sensibilità al
retrocontrollo
steroideo
PRINCIPIO del
FEED BACK
LH
SISTEMA DI REGOLAZIONE IPOTALAMO-IPOFISARIO
Età neonatale
LIVELLI PLASMATICI DI FSH, LH, ESTRADIOLO
NELLE PRIME SETTIMANE DI VITA
FSH
LH
ESTRADIOLO
12/24 MESI
“PULSATILITÀ DELLE GONADOTROPINE”
NEI PRIMI GIORNI DI VITA POSTNATALE
↑ ↑ ↑ FSH
↑ ↑ ↑ LH
verosimilmente a
causa del drastico
calo di estrogeni
placentari
MORFOLOGIA OVARICA A TRE MESI DI VITA
SISTEMA DI REGOLAZIONE IPOTALAMO-IPOFISARIO
Infanzia
2-11 ANNI:
PAUSA SECRETORIA DELLE GONADOTROPINE
↓ FSH-LH
↓ TASSO ESTROGENICO
indipendente dal feedback
degli steroidi ovarici
INIBIZIONE CENTRALE
(esatta natura sconosciuta)
-RIDOTTO RITMO DI MATURAZIONE FOLLICOLARE
- BASSA CAPACITA’ STEROIDOGENETICA
SISTEMA DI REGOLAZIONE IPOTALAMO-IPOFISARIO
Pubertà
Teoria dell’orologio
biologico:
A metronome is any device
that produces a regulated
aural, visual or tactile pulse
to establish a steady tempo
in the performance music.
Metronomes may be used
by musicians when
practing in order to
maintain a constant tempo.
AVVIO DELLA MATURAZIONE DELLA
FUNZIONE RIPRODUTTIVA
E’ il risultato finale di una sequela di complessi
cambiamenti organici e funzionali articolati su due
processi fondamentali
1) la scomparsa della inibizione centrale della funzione
riproduttiva, tipica del’infanzia
2) la progressiva acquisizione da parte delle strutture
riproduttive (ipotalamo-ipofisi-ovaio) della capacità di
lavorare insieme in modo sincrono e ciclico
Progressiva maturazione ed
attivazione del:
feed back positivo degli estrogeni
Maturazione puberale
avanzata con presenza di
picchi di LH ancora
inadeguati per indurre
ll’ovulazione
’ovulazione e in assenza
di ciclo mestruale
• L’acquisizione del “picco ovulatorio e
della
capacita` ovulatoria” e` il coronamento finale del
processo maturativo stesso, in virtu` della
acquisita capacita` di tutte le strutture coinvolte di
lavorare in modo sincrono
SINTESI DEL PROCESSO MATURATIVO
RIATTIVAZIONE
MESSAGGIO PULSATILE IPOTALAMICO
↑FREQUENZA PULSATILE DEL GnRH
↑AMPIEZZA PULSAZIONI NOTTURNE DI LH
↑ PRODUZIONE STEROIDEA
PICCO LH-OVULAZIONE
(Feedback positivo)
coronamento finale del processo maturativo
(necessari anche 5 anni)
SISTEMA DI REGOLAZIONE IPOTALAMO-IPOFISARIO
Pubertà-Adolescenza
CICLO MESTRUALE E OVULAZIONE
PERFEZIONE E CONTINUITÀ DELL’EVENTO
OVULATORIO
• E’ ben noto che la perfezione e la continuità
dell’evento ovulatorio spesso si raggiunge in un
periodo variabile dal menarca, così come i cicli
possono mostrare a lungo un ritmo irregolare
• Con la perfezione dell’evento ovulatorio
inizia l’Età Fertile Matura e Adulta
ANOVULATORIETA’ CRONICA DELLA
ADOLESCENZA
• Condizione
clinica
del
periodo
adolescenziale
caratterizzata
da
anovulatorietà persistente, ovulatorieta’
saltuaria,
e/o
da
ricorrente
inadeguatezza della fase luteale
Condizione spesso parafisiologica
!!!!?????
SISTEMA DI REGOLAZIONE IPOTALAMO-IPOFISARIO
Età fertile
COMPLETA MATURAZIONE
DELL’ASSE IPOTALAMO-IPOFISI-GONADI
SINCRONISMO FUNZIONALE DELL’ASSE
OVULAZIONE COSTANTE E PERIODICA
VARIAZIONI DELL’AMPIEZZA E DELLA
FREQUENZA DELLE PULSAZIONI DI LH
NELLE DIFFERENTI FASI DEL CICLO
SISTEMA DI REGOLAZIONE IPOTALAMO-IPOFISARIO
Età fertile/premenopausa
Transizione dall’Età Fertile alla Subfertile
fino alla Menopausa
INVECCHIAMENTO RIPRODUTTIVO
deplezione ovarica di follicoli primordiali
disorganizzazione del fuso meiotico oocitario
SISTEMA DI REGOLAZIONE IPOTALAMO-IPOFISARIO
Perimenopausa
Stages of Reproductive Aging
7 STAGES:
- five that precede and
- two that follow the final menstrual period
EZIOPATOGENESI DELLE
MODIFICAZIONI PERIMENOPAUSALI
L’esatta natura e la sequenza clinica dei
cambiamenti non sono ben conosciuti
La produzione ovarica di Inibina B (agente
↓ con l’aumentare della
inibitore dell’ FSH)↓
età e di pari passo con la riduzione del
numero di follicoli
La ridotta produzione di Inibina B e di
Estradiolo rimuovono il feedback inibitorio
sul sistema ipotalamo/ipofisi determinando un
↑ compensatorio delle gonadotropine
PERIMENOPAUSA
1^ fase
Aumentano i livelli di FSH nella fase follicolare iniziale
I livelli di Estradiolo possono essere normali o elevati
La ciclicità mestruale è normale e l’ovulazione è presente
anche se diminuisce il progesterone
2^ fase
Aumentano anche i livelli di LH e continua l’incremento del FSH
I livelli di Estradiolo tendono ad abbassarsi
I cicli mestruali sono più brevi o compare qualche irregolarità
3^ fase
I livelli di LH e l’FSH continuano ad aumentare
I livelli di Estradiolo sono bassi
La ciclicità mestruale è assente
Pulsatilità delle gonadotropine in menopausa
In assenza del
retrocontrollo
steroideo
sull
’ipotalamo e sulla
sull’ipotalamo
ipofisi
il sistema iperfunziona in
modo compensatorio
aumentando le
pulsazioni di FSH e LH
ma non la produzione
di Estradiolo
ERROR: undefined
OFFENDING COMMAND: Asse
STACK:
(Microsoft PowerPoint - 1)
/Title
()
/Subject
(D:20130418084947)
/ModDate
()
/Keywords
(PDFCreator Version 0.8.0)
/Creator
(D:20130418084947)
/CreationDate
(stefano.venturoli)
/Author
-mark-