PUBBLICA ASSISTENZA
HUMANITAS FIRENZE S.M.S.
Introduzione
Il Supporto di base delle funzioni vitali (Basic Life Support BLS) consiste nelle procedure di
rianimazione cardiopolmonare (RCP) necessarie per soccorrere una persona che:
-
ha perso coscienza;
-
ha un’ostruzione delle vie aeree o si trova in stato di apnea per altri motivi;
-
è in arresto cardiaco;
l’obbiettivo principale del BLS è la prevenzione dei danni anossico celebrali; le procedure sono
finalizzate a:
-
prevenire l’evoluzione verso l’arresto cardiaco in caso di ostruzione respiratoria;
-
provvedere alla respirazione e alla circolazione artificiale in caso di arresto del circolo;
le procedure di BLS sono standardizzate e riconosciute valide da organismi internazionali
autorevoli (American Heart Association, European Resuscitation Council, Italian Resuscitation
Council. componenti ILCOR) che periodicamente provvedono ad una revisione critica e ad un
aggiornamento in base all’evoluzione delle conoscenze.
Inoltre, le presenti procedure, sono state ufficialmente percepite dalla Regione Toscana tramite
apposita delibera e pubblicazione sul Bollettino Ufficiale della Regione Toscana n°35 del
29/08/2007
Il presente manuale non vuol essere esaustivo sull’argomento ma deve essere soltanto di ausilio ai
corsi teorico-pratici svolti all’interno dell’associazione. Per qualsiasi dubbio o chiarimento
rivolgersi al Gruppo Addestramento.
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 2
Cenni d’anatomia e fisiologia dei sistemi
Respiratorio, cardiovascolare e
cerebrovascolare
Questa sezione riporta cenni di anatomia a puro titolo illustrativo. Le nozioni riportate non vogliono
essere complete ed esaustive, hanno puro scopo informativo per cultura generale. Non
compromettono o influiscono sulla buona applicazione del protocollo di seguito descritto.
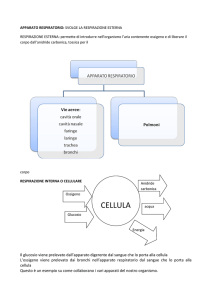
Il sistema respiratorio
Anatomia del sistema respiratorio
Il sistema respiratorio è costituito da quattro parti:
1) le vie aeree, che portano l’aria dall’esterno all’interno del corpo;
2) gli alveoli, piccoli sacchi d’aria nei polmoni dove si verifica lo scambio dei gas;
3) la componente neuro-muscolare;
4) le arterie, i capillari e le vene stesse.
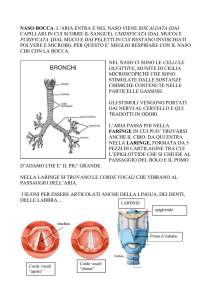
Le vie aeree sono divise in superiori e inferiori. Le vie aeree superiori comprendono il naso e la
bocca, la faringe (dietro la lingua) e la laringe. Le vie aeree inferiori comprendono la trachea, i
bronchi principali (un bronco al polmone destro e uno a quello sinistro). La componente
neuromuscolare del sistema respiratorio è composta dal centro respiratorio nell’encefalo, i nervi da
e per i muscoli respiratori e i muscoli respiratori stessi. La gabbia toracica è composta dalle coste,
che sono attaccate posteriormente alla colonna vertebrale e anteriormente allo sterno. I principali
muscoli della respirazione sono:
1) il diaframma, che è attaccato ai margini delle
coste inferiori, si estende in senso
anteroposteriore a separare la cavità toracica
da quella addominale;
2) i muscoli tra le costole (intercostali);
3) lo sternocleidomastoideo;
4) i piccoli pettorali;
5) i muscoli delle pareti addominali;
Gli alveoli sono piccoli sacchetti che ricevono l’aria
appena inspirata (contenente il 21% d’ossigeno – o più, se si utilizza ossigeno supplementare) dalle
vie aeree e anidride carbonica dal sangue. Gli alveoli confinano con un sottile strato di cellule.
Sull’altro lato di questo strato vi è una delicata rete di capillari. Gli alveoli e i capillari ad essi
associati sono l’unità base dei polmoni.
Le arterie polmonari portano sangue a basso contenuto d’ossigeno dal cuore destro ai capillari
circostanti gli alveoli tramite il circolo polmonare. I capillari portano sangue agli alveoli per
prendere l’ossigeno ed eliminare l’anidride carbonica. Le vene polmonari riportano sangue ad alto
contenuto d’ossigeno dai polmoni al cuore sinistro.
Fisiologa del sistema respiratorio
La funzione del sistema respiratorio è di portare ossigeno dall’aria nel sangue e di eliminare
l’anidride carbonica dall’organismo. Tutte le cellule del corpo necessitano di un apporto continuo
d’ossigeno per funzionare. Con l’attività metabolica si produce anidride carbonica che deve essere
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 3
eliminata. Se l’apporto d’ossigeno alle cellule è insufficiente o se si riduce l’eliminazione d’anidride
carbonica, si sviluppa acidosi.
La funzione del sistema cardiovascolare è di trasportare sangue ossigenato dai polmoni alle cellule
del corpo e di trasportare sangue contenente anidride carbonica dalle cellule del corpo ai polmoni.
Se l’ossigenazione del sangue nei polmoni è ridotta a causa di un’insufficienza respiratoria o se
l’apporto di sangue (portata cardiaca) è ridotto per alterata funzionalità cardiovascolare, l’apporto
d’ossigeno alle cellule si riduce (ipossia tissutale). A questo punto le cellule devono passare dalle
vie metaboliche aerobie (che necessitano d’ossigeno) a quelle anaerobie, che producono acido
lattico e altri acidi, perciò il paziente sviluppa acidosi metabolica.
Se la funzione respiratoria è alterata, l’eliminazione di anidride carbonica può essere ridotta, con
conseguente ipercapnia (elevato livello di anidride carbonica nel sangue). Se l’ipercapnia è acuta,
genera un’acidosi respiratoria. Se è cronica (che dura più di 24-48 ore), il complesso renale può
trattenere bicarbonato per tamponare l’acidosi, correggendo parzialmente l’acidosi.
Nella maggior parte della popolazione sana i livelli di ossigeno e anidride carbonica rimangono
relativamente costanti. Lo stimolo alla respirazione viene dal centro respiratorio cerebrale, e lo
stimolo principale per la variazione della profondità e della frequenza del respiro è costituito dal
livello di anidride carbonica nel sangue arterioso in prossimità di questa regione cerebrale. Quando
il livello di anidride carbonica si eleva, il centro respiratorio del cervello invia un numero crescente
di impulsi nervosi ai muscoli respiratori. La frequenza e la profondità della respirazione aumentano
fino a che il livello di anidride carbonica non si abbassa. Quando si verifica questo abbassamento i
segnali inviati dal centro respiratorio si riducono e la frequenza respiratoria diminuisce. Un sistema
a feed-back determina di norma una relazione costante (lineare) tra il livello di anidride carbonica e
la frequenza e profondità del respiro. In questo modo il livello ematico di anidride carbonica viene
mantenuto in un intervallo limitato. L’aria ambiente contiene circa il 21% di ossigeno e il 79% di
azoto. Poiché solo un quarto dell’ossigeno presente nell’aria inspirata passa nel sangue a livello dei
polmoni durante la respirazione, l’aria espirata contiene ancora una concentrazione significativa di
ossigeno (circa il 16%) così come una piccola quantità di anidride carbonica (5%) e di vapore
acqueo. Nella ventilazione d’emergenza l’aria espirata dal soccorritore e fornita alla vittima
contiene una quantità sufficiente di ossigeno a sostenere l’ossigenazione del paziente.
L’ispirazione è un processo attivo. Il diaframma è il principale muscolo responsabile
dell’inspirazione. Contraendosi si abbassa verso la cavità addominale aumentando il volume
all’interno del torace (intratoracico). Al contempo i muscoli intercostali si contraggono e sollevano
la gabbia toracica, aumentando ulteriormente il volume intratoracico. Quando questo volume
aumenta la pressione intratoracica e quella intrapolmonare cadono al disotto di quella atmosferica.
La differenza di pressione tra l’atmosfera e i polmoni spinge l’aria nei polmoni.
L’espirazione è in genere un processo passivo. Con il rilasciamento muscolare le coste discendono e
si solleva il diaframma, riducendo il volume della cavità toracica. Il polmone, che è elastico, si
riduce passivamente di dimensioni e l’aria presente al suo interno esce.
Insufficienza e arresto respiratorio
Con arresto respiratorio si indica la mancanza di respiro. L’insufficienza respiratoria implica che
benché vi possa essere attività respiratoria, questa è inadeguata a mantenere i livelli normali di
ossigeno e anidride carbonica nel sangue. I pazienti in arresto respiratorio necessitano di
ventilazione a pressione positiva con tecnica bocca-bocca, bocca maschera o pallone-maschera. I
pazienti in insufficienza respiratoria possono necessitare di ventilazione a pressione positiva o di
ossigeno supplementare per assicurare un’adeguata ossigenazione dei tessuti.
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 4
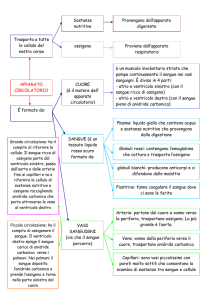
Il sistema cardiovascolare
Anatomia del sistema cardiovascolare
Il sistema cardiovascolare comprende il cuore, le arterie, i capillari e le vene. Il cuore di un adulto
non è molto più grande di un pugno. Giace al centro del torace, dietro lo sterno, davanti alla colonna
vertebrale (tratto toracico) e sopra il diaframma. Eccetto che per la porzione posta davanti alla
colonna e per una striscia sottile al centro della faccia anteriore, il cuore è circondato dal polmone.
Il cuore è un organo cavo le cui camere sono tappezzate dal sottile e tenace endocardio. La robusta
parete muscolare del cuore si
chiama miocardio. Il cuore è
circondato da un involucro a sacco,
il pericardio.
Il cuore è diviso in quattro sezioni,
composte da due camere superiori
(gli atri) e da due inferiori (i
ventricoli). La camera superiore
(atrio) e quella inferiore (ventricolo)
del lato destro ricevono sangue
proveniente
dall’organismo.
Il
ventricolo destro pompa questo
sangue nell’arteria polmonare perché arrivi ai polmoni. Il ventricolo sinistro pompa questo sangue
ossigenato nell’aorta, fornendolo all’organismo. Delle valvole poste tra gli atri e i ventricoli e le due
maggiori arterie (arteria polmonare e aorta) portano via il sangue dal cuore. Queste valvole aiutano
a mantenere il flusso anterogrado dal sangue attraverso le camere cardiache e nell’arteria polmonare
e nell’aorta. Il cuore ha un suo proprio sistema di approvvigionamento di sangue. Le arterie
coronariche sono i primi rami a distaccarsi dall’aorta e forniscono sangue ossigenato a miocardio ed
endocardio.
Le due arterie principali, la coronaria destra e la sinistra, si ramificano in una complessa rete di
arterie che approvvigionano tutte le aree del cuore.
Fisiologia del cuore
La funzione del cuore è di pompare sangue ai
polmoni e all’organismo. Le arterie e le vene
portano il sangue dal cuore ai tessuti e
viceversa. Nei tessuti avviene lo scambio di
ossigeno e di anidride carbonica tra sangue e
cellule. Questo processo avviene nei polmoni,
nel resto dell’organismo e nello stesso
muscolo cardiaco. Tutte le cellule del corpo
necessitano di un continuo apporto di
ossigeno per svolgere le loro normali
funzioni. Inoltre, l’anidride carbonica, il
prodotto di scarto del metabolismo, deve essere eliminato dall’organismo tramite i polmoni.
Il cuore è, di fatto, una doppia pompa. Una pompa (il cuore destro) riceve sangue che ritorna
dall’organismo dopo avervi rilasciato l’ossigeno ai tessuti. Il cuore pompa questo sangue scuro,
rosso bluastro ai polmoni dove esso si libera dall’anidride carbonica e raccoglie l’ossigeno
apportato diventando cosi rosso vivo.
La seconda pompa (il cuore sinistro) riceve il sangue ossigenato dai polmoni e lo spinge tramite il
vaso principale (aorta) nelle arterie più piccole, che lo distribuiscono a tutte le parti del corpo.
Il cuore dell’adulto, a riposo, batte da 60 a 100 volte al minuto. A ogni battito espelle circa 70
millilitri di sangue. A riposo il cuore pompa circa 5 litri di sangue al minuto. Sotto sforzo il cuore
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 5
può pompare sino a 35 litri al minuto. Il volume di sangue circolante totale di una persona che pesa
75 chili è di circa 6 litri.
Ogni contrazione del cuore, o battito cardiaco, è indotta da uno stimolo elettrico che insorge nel
segnapassi fisiologico del cuore ed è trasmesso al muscolo cardiaco tramite un sistema di
conduzione speciale. Il muscolo cardiaco si contrae dopo che viene stimolato da questo impulso
elettrico. La contrazione è seguita da un periodo nel quale il sistema di conduzione e il muscolo
cardiaco vengono ricaricati per essere pronti per il battito successivo. Il cuore ha il suo proprio
pacemaker elettrico. La frequenza cardiaca può tuttavia essere alterata da impulsi nervosi
provenienti dal cervello o da varie sostanze presenti nel sangue che influenzano il pacemaker e il
sistema di conduzione.
Sistema cerebrovascolare
Anatomia del cervello
Il sistema nervoso centrale si compone di encefalo e midollo spinale. La
parte più grande dell’encefalo è costituita dal cervello, dove sono
localizzati i centri nervosi che regolano tutte le attività motorie e
sensitive del corpo. Il cervello è diviso in metà destra e sinistra, o
emisferi, ognuno dei quali contiene un insieme completo di centri motori
e sensitivi. In genere l’emisfero destro controlla il lato sinistro del corpo
e l’emisfero sinistro il lato destro.
Gli emisferi cerebrali si suddividono poi in lobi, sezione con distinte
funzioni specifiche. La carenza di apporto di sangue ai tessuti cerebrali
in una specifica aerea può quindi determinare la perdita isolata della
funzione specifica controllata da quella particolare area cerebrale.
Il midollo allungato, cioè la parte inferiore dell’encefalo, è costituito da fasci a tratti di nervi che
percorrono il midollo spinale partendo dal cervello. Il midollo allungato ha anche dei centri nervosi
specifici. I più importanti di questi controllano e regolano la funzione respiratoria e circolatoria.
Circolazione cerebrale
L’encefalo necessita di un apporto costante di sangue ossigenato; se
l’afflusso di sangue si interrompe, ne può conseguire un danno cerebrale o
la morte. La maggior parte dall’apporto di sangue all’encefalo (80%) è
fornito dalle due grosse arterie (destra e sinistra) poste davanti nel collo,
chiamate arterie carotidi, il resto del flusso ematico all’encefalo deriva
dalle due arterie (destra e sinistra) situate posteriormente nel collo, le
arterie vertebrali, che forniscono sangue al midollo allungato. Queste due
arterie si uniscono poi alla carotide a formare una rete che fornisce sangue
al resto dell’encefalo.
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 6
Obbiettivi del B.L.S.
L’obbiettivo principale del B.L.S. è quello di ridurre la mortalità e gli effetti invalidanti in un
soggetto in cui risultano compromesse le funzioni vitali ovvero che:
• Non respira
• Non ha circolo
mediante:
• Il pronto riconoscimento dell’evento
• L’attivazione precoce del sistema di emergenza
• Il supporto precoce del respiro e del circolo
Tutto questo per “congelare” una situazione di arresto cardio-respiratorio e per sostituirsi a ciò che
il corpo del paziente non fa più autonomamente.
Morte cardiaca improvvisa
Per morte cardiaca improvvisa si intende una morte naturale per cause cardiache preceduta da
un’improvvisa perdita di coscienza, solitamente entro un’ora dalla comparsa di una sintomatologia
acuta.
Colpisce circa 3 persone su 2000 ogni anno.
In Italia circa 57.000 evenienze annue:
156 al giorno – 1 ogni circa 9 minuti
(Congresso Mediterraneo di Cardiologia 05/2007)
Dati impressionanti, che hanno portato alla convinzione che sia necessario, per tutti, conoscere quei
protocolli operativi grazie ai quali cercare di limitare i danni provocati da questa piaga sociale.
Il B.L.S. viene insegnato in molti ambienti di lavoro e nei luoghi pubblici; a maggior ragione deve
essere il punto fondamentale nella formazione di chi si accinge a diventare un soccorritore in
ambulanza.
Una corsa contro il tempo
Una persona che vede mancare le proprie funzioni vitali (respiro e circolo), vede ridursi l’apporto di
ossigeno ai propri tessuti e soprattutto al cervello.
Questa evenienza porta rapidamente verso a lesioni cerebrali e quindi verso la morte.
La “corsa contro il tempo” dei soccorritori (qualunque essi siano) è quella che si corre nei confronti
dei danni derivanti dalla mancanza di ossigeno, e non è certo una passeggiata. Basti pensare che già
dopo 5 minuti dall’avvento dell’arresto cardiaco inizi il danno neurologico (morte clinica), e che
dopo 10 minuti, il danno diventa irreversibile (morte biologica). Se a questo aggiungiamo che, sul
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 7
territorio fiorentino, il tempo garantito di intervento da parte di un’ambulanza dovrebbe essere di
circa 8 minuti, si capisce che chiamare un’ambulanza non basta, bisogna agire subito!
Il danno anossico cerebrale
La mancanza di apporto di ossigeno alle cellule celebrali (anossia celebrale) produce quindi lesioni
che diventano irreversibili dopo circa 5 minuti di assenza di circolo. L'attuazione di procedure atte a
mantenere un’ossigenazione d'emergenza può interrompere la progressione verso una condizione di
irreversibilità dei danni tessutali. Qualora il circolo venga ripristinato ma il soccorso sia stato
ritardato o inadeguato, l'anossia cerebrale prolungata si manifesterà con esiti di entità variabile:
stato di coma persistente, deficit motori o sensoriali, alterazioni delle capacità cognitive o della
sfera affettiva. Le possibilità di prevenire il danno anossico dipendono dalla rapidità e dall’efficacia
delle procedure di soccorso, ed in particolare dalla corretta applicazione della "Catena della
sopravvivenza".
Segni di allarme dell’arresto
cardiaco
Quando una parte del muscolo cardiaco non riceve un adeguato flusso di sangue per un periodo
prolungato (circa 20-30 minuti) si manifesta una condizione clinica comunemente chiamata
“attacco cardiaco”, che può in alcuni casi portare all’infarto miocardio, cioè alla morte di un certo
numero di cellule cardiache.
Nel caso di un attacco cardiaco è possibile che si verifichi la cessazione improvvisa dell’attività di
pompa del cuore (arresto cardiaco) dovuta in molti casi a fibrillazione ventricolare; in tale caso i
presenti, se sono in grado di farlo, devono tempestivamente mettere in atto le procedure del BLS e
attivare il sistema di emergenza.
Tuttavia, è opportuno conoscere i segni premonitori che possono farci sospettare che un arresto
cardiaco sia imminente o possibile, così da poter mettere in atto un soccorso precoce; è opportuno
cioè conoscere i segni di allarme dell’attacco cardiaco:
-
-
dolore o senso di oppressione al centro del torace o localizzato alle spalle, al collo, alla
mandibola, alla parte superiore dell’addome in corrispondenza dallo stomaco o al braccio
sinistro;
sudorazione, nausea, sensazione di “mancanza di respiro” e di debolezza;
il dolore non viene necessariamente descritto come “acuto”; a volte può essere di entità
modesta ed essere presente solo difficoltà respiratoria;
i sintomi possono comparire in qualsiasi luogo ed in qualsiasi momento, sia che il paziente
stia facendo uno sforzo, sia che si trovi a riposo.
La catena della sopravvivenza
La sopravvivenza integra dopo un arresto cardiaco avvenuto in sede preospedaliera dipende dalla
corretta realizzazione di una serie di interventi; la metafora della “catena” sta a significare che se
una delle fasi del soccorso è mancante, le possibilità di sopravvivenza sono ridottissime.
Come illustrato in figura, i quattro anelli della catena sono costituiti da:
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 8
1234-
Accesso precoce al sistema d’emergenza → 118
Inizio precoce delle manovre di rianimazione → B.L.S.
Defibrillazione precoce → B.L.S. - D
Immediato supporto avanzato → A.C.L.S.
La catena della sopravvivenza deve essere ben radicata nella popolazione ed ancor più negli
operatori sanitari per poter ottenere i migliori risultati in termini di percentuali di sopravvivenza in
chi è colpito da arresto cardiocircolatorio. La forza della catena della sopravvivenza è data dalla
solidità di ciascuno degli anelli e si interrompe dove c’è l’anello più debole.
Sequenza di B.L.S. nell’adulto
Ai fini del presente manuale e del corso che stiamo svolgendo, viene riportata la sequenza di
BLS per due soccorritori con appositi presidi. La sequenza BLS ad un soccorritore, senza
presidi dedicati, non verrà trattata nel presente manuale.
Questo protocollo deve intendersi esclusivamente per il soccorso e la rianimazione di pazienti
che non hanno subito traumi (cadute, incidenti stradali o altro), anche presunti dalla
valutazione dello scenario in cui ci si trova.
In questo caso è necessario mettere in pratica il protocollo adeguato.
Sicurezza dello scenario:
In ogni sequenza di B.L.S., come in qualsiasi altro intervento, prima di avvicinarsi al paziente
bisogna assicurarsi che lo scenario sia sicuro:
Controllare che l'ambiente in cui andremo a operare non presenti rischi immediati o evolutivi e nel
caso che questi siano presenti NON INTERVENIRE e NON AVVICINARSI ma richiedere tramite
la C.O.118 l'invio del personale adeguato per mettere in sicurezza l’area (p.e. CC., Polizia, VV.UU.,
VV.F).
MAI INTERVENIRE e MAI AVVICINARSI se non è garantita l'incolumità nostra e della
squadra!
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 9
Fase “A” (Airways)
Valutazione dello stato di coscienza:
La prima cosa da fare davanti ad una persona che supponiamo
necessiti di un aiuto è valutarne lo stato di coscienza.
Il soccorritore si avvicinerà lateralmente al paziente lo chiamerà
a voce alta “Signore mi sente?!” prendendolo per le spalle e
scuotendolo progressivamente più forte.
Nel caso che il paziente non risponda, si dovrà contattare
IMMEDIATAMENTE la C.O. 118.
Alzando un braccio e guardando l'altro soccorritore gli
diremo: “il paziente è privo di coscienza, chiama il 118”.
Questo è fondamentale ed irrinunciabile ai fini di un buon
esito del soccorso in quanto è il primo anello della catena del
soccorso.
Alla Centrale Operativa 118 , tramite il telefono cellulare in dotazione o la radio , dovremo
comunicare :
- Chi siamo (p.e. Delta Isolotto)
- Dove Siamo (via , piazza etc.)
- Le condizioni (coscienza, traumi etc.)
Posizionare il paziente:
Il paziente incosciente dovrà essere posizionato:
-supino (pancia sopra)
-su un piano rigido possibilmente asciutto
-gli dovrà essere scoperto il torace (tagliando gli abiti con le apposite forbici,se è necessario)
-gli arti andranno allineati lungo il corpo per ridurre l'ingombro (raramente ci troveremo a lavorare
in ambienti ampi)
Anche se ai familiari potrà apparire sgradevole, il paziente dovrà essere tolto dal letto e messo sul
pavimento; questo serve perché, quando dovremo eseguire determinate manovre di questo
protocollo, lavorare su un materasso annullerebbe l'effetto che noi tentiamo di produrre (ovvero il
massaggio cardiaco). Inoltre, in occasione di arresto cardiaco e a differenza del trauma, il paziente
subirà meno danni quanto meno il suo corpo sarà protetto dal freddo.
N.B. Il materasso della barella è da considerarsi un piano rigido.
Pervietà delle vie aeree:
Procederemo adesso alla valutazione della pervietà delle vie aeree che in inglese si chiamano
Airways e che danno il nome alla fase.
Metteremo una mano sulla fronte del pz. e con l'altra appoggeremo il dito medio sul pollice della
stessa mano e inseriremo le dita in bocca al paziente, una volta dentro, faremo scivolare il medio
lateralmente sul pollice in modo da aprire la bocca.
Fatto questo, con l'indice formeremo un uncino con il quale andremo a togliere eventuali ingombri
solidi (protesi, dentiere, cibo...).
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 10
Nel caso che nella cavità orale siano presenti liquidi (sangue, saliva, vomito...) potremo aiutarci
ruotando lateralmente la testa o pulendo con delle garze.
È possibile utilizzare strumenti come l’aspiratore, in casi di ostruzione “liquida”, o le Pinze di
Magill, ma dobbiamo prestare particolare attenzione a non perdere tempo inutile.
E' fondamentale che si tolga solo ciò che si vede e che si può raggiungere e che non si perda
del tempo inutilmente in manovre strane. Da sottolineare altresì che l'ispezione del cavo orale
di un paziente incosciente può, in alcuni casi, risultare pericolosa a causa di spasmi muscolari
più o meno volontari. Prestare quindi tutta la cautela necessaria nell'esecuzione di questa
manovra.
Iperestensione del capo:
lasciando la mano aperta sulla fronte nella medesima posizione, si
mettono indice e medio sotto il mento sulla parte ossea e si spinge il
capo all'indietro. Questa manovra si chiama iperestensione del capo e
impedisce alla lingua di ricadere all'indietro a ostruire sulle vie aeree.
Questo accade perché, al momento della perdita di coscienza, se ne va
anche il tono muscolare
ed essendo la lingua un
muscolo, in assenza di
esso, per la forza di
gravità tende a cadere
vanificando il nostro
lavoro.
ATTENZIONE: Questa manovra è altamente pericolosa in caso di pazienti traumatizzati, non
eseguirla per nessun motivo ma adottare i protocolli del trauma.
La posizione di iperestensione della testa deve essere mantenuta durante tutte le manovre di
rianimazione cardio-polmonare.
Fase “B-C” (Breathing-Circulation)
G.A.S.:
Procediamo adesso alla prima valutazione dei parametri
vitali: il G.A.S.
G.A.S. è un acronimo che significa:
- Guardo
- Ascolto
- Sento
Infatti, Guarderemo il torace del paziente alla ricerca di
qualche segno di espansione, ci avvicineremo con
l'orecchio alla sua bocca in modo da poter Ascoltare il
rumore dell'eventuale respiro e Sentire (tattilmente) il soffio della sua espirazione sulla nostra pelle.
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 11
Questa valutazione andrà fatta in modo molto accurato e per un tempo di 10 secondi.
Il trascorrere dei dieci secondi, e per esteso tutto ciò che facciamo durante tutte le valutazioni, deve
essere scandito contando a voce alta per dare la possibilità a chiunque assista di capire cosa stiamo
facendo.
Nella fase di osservazione, è importante inoltre porre attenzione anche alla presenza di segni
di circolo (lievi movimenti). Per “segni di circolo” si intendono tutti quei segnali inequivocabili
che ci possono far capire che al paziente batta effettivamente il cuore. Fra questi possiamo elencare
piccoli movimenti spontanei e ripetuti, colpi di tosse o, ovviamente, una modalità di respiro che
visibilmente faccia espandere il torace.
Da queste due valutazioni contemporanee prende il nome la fase BC ovvero: Breathing che
significa respirazione e Circulation che significa circolazione.
In caso di dubbio, soprattutto sui segni di circolo è fondamentale comportarsi come se non ci
sia nessun segno.
Dopodiché:
Se il paziente respira:
Se il paziente respira si dovrà mantenere l'iperestensione della testa e somministrare
ossigeno a alti flussi (> 4 lt./min.).
Nel caso ci fosse l'assoluta necessità di allontanarsi, allora, dovremo porre il pz. in
posizione laterale di sicurezza (PLS) – (vedi sotto).
Se il paziente non respira ma ha segni di circolo:
Se il paziente non respira ma ha segni di circolo si dovrà mantenere l'iperestensione della
testa e eseguire 10 insufflazioni in un minuto (1 ogni 5 secondi) con ossigeno a alti flussi.
Ogni minuto si dovrà eseguire il controllo del G.A.S. e dei segni di circolo.
In questo caso è altamente consigliato l’uso della
cannula oro-faringea (Guedel-Mayo) che va
posizionata elusivamente se non si presentano
riflessi spontanei di intolleranza. Infatti la
cannula potrebbe scatenare episodi di vomito che
comprometterebbero la pervietà stessa delle vie
aeree.
Se in qualsiasi momento spariscono i segni di
circolo, vedi sotto:
Se il paziente non respira e non ha segni di circolo:
Nel caso che il paziente non abbia né attività respiratoria né cardiaca e non sia presente
un DAE (defibrillatore semi-automatico), si provvederà a chiamare immediatamente la
C.O.118 dando notizia dell'arresto cardiocircolatorio e poi si inizierà il ciclo di
rianimazione.
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 12
Ciclo di rianimazione (R.C.P.):
Per Rianimazione Cardio Polmonare si intende l’esecuzione di 30 compressioni toraciche seguite
da 2 insufflazioni; questa sequenza è denominata “ciclo”.
30 : 2 = 1 Ciclo
Queste prime 2 insufflazioni, saranno anche il nostro strumento per sospettare o no di un'ostruzione
delle vie aeree superiori, ciò comporta che dovranno essere eseguite con il massimo della cura.
Non smetteremo mai le procedure di rianimazione fino a quando non saremo raggiunti o da
un DAE, da un medico o nel caso di evidenti segnali di ripresa.
Massaggio cardiaco esterno (MCE):
Il massaggio è il nostro modo per
sostituirci all'effetto pompa del cuore
quando questo viene a mancare.
Inginocchiati accanto al paziente,
dovremo trovare il punto dove dovremo
mettere le mani per eseguire il MCE.
Dovremo dividere lo sterno idealmente
in tre porzioni il più possibile uguali e
le mani andranno poste al centro del
torace tra la seconda e la terza parte
partendo a contare dal lato della testa.
In questo punto andrà posizionata
l'eminenza palmare di una mano, alla
quale andrà sovrapposta l'altra e le dita della seconda mano dovranno
fasciare quelle della prima tirandole verso l'alto.
A questo punto, tenendo le braccia ben stese, senza flettere i gomiti e perpendicolari a terra,
inizieremo a massaggiare sfruttando l'effetto fulcro del bacino.
Si dovrà porre attenzione a impiegare circa lo stesso tempo per la compressione che per il rilascio.
La frequenza dovrà essere di circa 100 compressioni/min e la profondità pari a 4-5 cm.
Durante tutto il BLS la priorità per tutti deve essere quella di non ritardare mai per nessun
motivo il massaggio cardiaco esterno.
Le insufflazioni (con ausilio dell'AMBU):
Le insufflazioni sono il nostro modo per sostituirci alla respirazione
spontanea quando questa viene a mancare.
L'AMBU è un pallone in materiale plastico (di
silicone o simili) auto espandibile (ovvero che si
riempie di aria da solo) con un attacco maschio
per l'ossigeno e un’interfaccia per attaccare delle
mascherine di varie dimensioni e forme.
Le mascherine sono varie per meglio adattarsi al
viso del paziente, la scelta della mascherina
giusta è importante per garantire una corretta
ventilazione del paziente; una mascherina giusta,
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 13
coprirà bocca e naso senza sbordare dal mento e appoggiando sull'attaccatura tra naso e fronte.
La mascherina, una volta attaccata all'AMBU, andrà impugnata formando una “C” con il pollice e
l'indice, andrà fatta aderire al volto del paziente e con le restanti 3 dita dovremo agganciare l'arcata
della mandibola per tenere la testa in iperestensione durante le insufflazioni.
In qualsiasi situazione ci si trovi, le insufflazioni dovranno durare circa 1 secondo (compressione +
rilascio) per un volume di 400-600 cc, considerando che un pallone di AMBU da adulti ha una
capacità di circa un litro di aria comprimerlo circa per metà / un terzo.
Durante le compressioni è importante che si controlli se avviene l'espansione toracica e che si
attacchi l'ossigeno al pallone con erogazione a alti flussi 12 lt/min ovvero il massimo consentito
dalla bombola.
Il Cambio durante il B.L.S.:
Ogni 5 cicli di R.C.P. è necessario effettuare un cambio fra i due operatori per evitare lo
sfinimento di un soccorritore che porterebbe a una riduzione della qualità della rianimazione.
Soccorritore A- esegue MCE
Soccorritore B- esegue insufflazioni
A- “Alla prossima cambio”
B- “Ok”
A- Termina le 30 compressioni
B- Esegue 2 insufflazioni
A- Riprende il MCE
B- Si sposta dal lato opposto di A e si prepara a iniziare il massaggio
A- Arriva a 15 compressioni e toglie le mani
B- Riprende il massaggio da 15 fino a 30
A- Si porta alla testa e si prepara per le 2 insufflazioni di fine ciclo
N.B. nel caso che “A” ritardi a riposizionarsi per eseguire le insufflazioni, “B” non terminerà
il massaggio ma proseguirà fino a quando “A” non sarà pronto. Come, infatti, abbiamo
precedentemente sottolineato la precedenza di tutte le azioni va data sempre al massaggio
cardiaco.
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 14
Posizione laterale
di sicurezza
La posizione laterale di sicurezza si attua su pazienti incoscienti, che però conservano la
respirazione. Serve ad impedire che materiale vomitato o comunque presente in bocca finisca nelle
vie aeree della vittima. Benché il soccorritore, una volta messa la vittima in P.L.S. (Posizione
Laterale di Sicurezza), possa allontanarsi per chiedere aiuto, deve comunque provvedere ad
un’attenta sorveglianza e rivalutarne continuamente tutti i parametri previsti dal B.L.S.
La posizione laterale di sicurezza, per la mobilizzazione che richiede a carico della vittima, non può
essere effettuata in caso di trauma.
Questa manovra è consigliata nel B.L.S. ad un soccorritore, quando questo, accertatosi della
presenza di respiro spontaneo, deve allontanarsi dal paziente incosciente per chiamare soccorsi o
per soccorrere eventuali altre vittime. È invece sconsigliabile nel B.L.S. a due soccorritori e in tutti i
casi in cui almeno un soccorritore possa rimanere accanto al paziente; in questi casi, infatti, la
posizione supina permette una rivalutazione più efficace e veloce dei parametri vitali ed una
repentina ripresa delle manovre di R.C.P., laddove ce ne fosse bisogno.
In caso di insorgenza di vomito, se il paziente è supino, il soccorritore dovrà girarlo su un fianco,
per evitare l’inalazione del vomito stesso.
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 15
Problemi e soluzioni
Durante l’esecuzione delle manovre di ventilazione e massaggio cardiaco, azioni inevitabilmente
invasive e potenzialmente lesive possono verificarsi dei problemi che sono:
1− Problemi connessi con la pervietà delle vie aeree :
la manovra di iperestensione della testa è una manovra che mobilizza le vertebre cervicali e,
pertanto, è vietata in tutti i pazienti traumatizzati.
2- Problemi connessi con la respirazione: sono legati ad una ventilazione inefficace (mancato
sollevamento del torace in corrispondenza delle ventilazioni).
La ventilazione è una delle manovre più difficili nella sequenza di BLS ed è quella che
richiede più attenzione e più manualità possibile.
Se il torace, quando facciamo le insufflazioni, non si solleva dobbiamo pensare:
- Ad un mal posizionamento della maschera facciale (agendo di conseguenza).
- Ad un’insufficiente o errata iperestensione della testa.
- Ad un’insufflazione troppo violenta o brusca (ATTENZIONE: possibile distensione
gastrica e vomito con danni al paziente).
- Ad un’ostruzione delle vie aeree da corpo estraneo: di conseguenza metteremo in atto la
manovra di disostruzione delle vie aeree (che sarà trattata in seguito).
3.
Problemi connessi con il massaggio cardiaco esterno:
le compressioni toraciche possono risultare:
- inefficaci
- lesive
Risultano inefficaci quando sono troppo superficiali, cioè tali da non abbassare il torace di 45 cm. Tali compressioni non riescono a rimandare in circolo il sangue ed è come se il cuore
stesse fermo.
Possono essere lesive, quando la forza di compressione erogata è troppa rispetto alla stazza
del paziente o quando il punto di compressione è stato localizzato scorrettamente. Se il
punto è troppo basso si possono avere delle lesioni del fegato e dello stomaco. Se il punto è
stato rilevato troppo alto si possono avere lesioni polmonari ed esofagee. Se il punto è
troppo laterale si avranno fratture costali con facili lesioni polmonari, epatiche e della milza
da parte delle coste fratturate.
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 16
Ostruzione delle vie aeree
da corpo estraneo
Per ostruzione delle vie aeree si intendono tutte quelle situazioni ove un oggetto, oppure gli stessi
fluidi del paziente, vanno ad impedire il normale passaggio dell'aria dalle vie aeree. Le cause più
frequenti sono il cibo, oppure vomito o sangue, soprattutto nel caso di incidenti traumi.
Le ostruzioni possono essere divise in due tipologie, ognuna delle quali prevede una manovra
diversa. In tutti i casi è necessario comunicare con la C.O. 118 riferendogli le condizioni e le
manovre che si andranno a mettere in pratica richiedendo, nei casi più gravi, l'intervento di
personale adeguato.
Ostruzione parziale:
Flusso respiratorio sufficiente:
In questo caso il paziente sarà cosciente, tossirà e riuscirà a articolare qualche parola.
Per evitare di aggravare la situazione, non dovremo eseguire nessuna manovra
disostruttiva, ma solo invitare il paziente a calmarsi e incoraggiarlo a tossire per facilitare
l'espulsione dell'elemento ostruttivo.
Tenendo la mascherina vicino al viso del paziente (e non appoggiata per ridurre il senso
di oppressione), erogheremo ossigeno ad alti flussi (10-12 lt/min.).
Eseguite queste manovre, avvertiremo la C.O. Della condizione del paziente e se la
situazione non si risolve provvedere al trasporto del paziente ponendo la massima
attenzione a ridurre scossoni e movimenti bruschi.
Flusso respiratorio insufficiente:
In questo caso il paziente sarà cosciente, tossirà debolmente e inizierà ad essere
cianotico (colorito bluastro della pelle). Potrà emettere anche qualche suono, ma è chiaro
che il suo respiro naturale non è sufficiente ad ossigenarne l'organismo.
Per trattare questo caso, useremo le stesse tecniche dell'ostruzione completa in paziente
cosciente.
Ostruzione completa:
Paziente cosciente:
Il paziente sarà cosciente e con le mani intorno alla gola ma non
tossirà e non riuscirà a parlare a questo si aggiungerà rapidamente
la comparsa di cianosi.
Dovremo avvertire immediatamente la C.O. e iniziare la
disostruzione con le manovre di Heimlich alternando 5
compressioni addominali sottodiaframmatiche a 5 pacche
interscapolari da ripetere continuamente fino all'espulsione o alla
perdita di coscienza del paziente.
Paziente da cosciente a incosciente:
Questo caso presume che il soccorritore sia presente durante la perdita di coscienza
oppure che la stessa sia chiaramente testimoniata dai presenti. In questo caso:
-Adageremo il paziente su un piano rigido
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 17
-Scopriremo il torace
-avviseremo la C.O. 118 della perdita di coscienza
-ispezioneremo e puliremo le vie aeree
-G.A.S. e ricerca segni di circolo.
Se il G.A.S. è negativo, procedere alla normale R.C.P. (30 compressioni e 2 insufflazioni)
con la differenza di dover controllare ogni minuto, prima di eseguire le 2 insufflazioni, se
nel cavo orale siano emersi oggetti o quant'altro causava l'ostruzione.
Proseguire comunque con questa manovra fino a evidente disostruzione (espansione
toracica spontanea) o arrivo di una medicalizzata.
Paziente trovato incosciente:
In questo caso ovviamente non saremo a conoscenza della dinamica dei fatti e quindi
procederemo come da protocollo.
Una volta eseguite le valutazioni arriveremo alle 30 compressioni e una volta fatte
procederemo alle prime 2 insufflazioni. Se ci accorgiamo che non vanno (il pallone non si
sgonfia, non c'è espansione toracica e l'aria sfiata dai lati della mascherina), come prima
cosa sospetteremo di aver sbagliato qualcosa; lasceremo quindi l'iperestensione,
controlleremo la misura della maschera e la riposizioneremo sul volto del paziente per poi
riprendere l'iperestensione e eseguire altre 2 insufflazioni con tutte le attenzioni possibili.
Se queste passano procederemo con il normale protocollo altrimenti, se anche queste 2
non vanno, dovremo considerare di avere un paziente ostruito.
Di conseguenza a ciò il nostro ciclo di rianimazione (30 compressioni e 2 insufflazioni)
che sarà intervallato ogni minuto, da un controllo delle vie aeree fino a che non si
vedranno evidenti segnali di ripresa (espansione toracica spontanea) o fino all'arrivo di
una medicalizzata.
Pacche interscapolari:
- si rimuove qualsiasi materiale o protesi dentale visibile nella bocca;
- ci posizioniamo a lato leggermente dietro il paziente;
- si sorregge il torace del paziente con una mano, lo incliniamo
leggermente in avanti in modo tale che il corpo estraneo presente possa
uscire dalla bocca invece di penetrare più profondamente nelle vie
aeree,
- utilizzando l’eminenza palmare dell’altra mano si colpisce
rapidamente la vittima per cinque volte tra le scapole. Ogni percussione
ha il fine di rimuovere il corpo estraneo, pertanto potrebbe non essere
necessario eseguire tutte e cinque le percussioni dorsali.
Compressioni addominali (Manovra di Heimlich):
- ci posizioniamo in piedi dietro il paziente e con le braccia circondiamo
la parte superiore dell’addome;
- ci assicuriamo che il paziente sia ben piegato in vanti, in modo che il
corpo estraneo presente possa essere espulso dalla bocca invece di
penetrare più profondamente nelle vie aeree;
- posizioniamo la mano stretta a pugno tra l’ombelico e l'estremità
inferiore dello sterno, mentre l’altra mano la sovrapponiamo al pugno;
- comprimiamo decisamente dal basso verso l’alto per cinque volte in
modo tale che il corpo estraneo possa fuoriuscire dalla bocca;
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 18
Aspetti medico
legali
Ci sono alcuni aspetti medico-legali che devono essere conosciuti dai soccorritori per evitare
problemi legali, etici e morali durante il soccorso.
Essi riguardano, essenzialmente il non inizio di una rianimazione cardiopolmonare e la sua
interruzione.
Le circostanze nelle quali il soccorritore è esentato dall’iniziare una RCP sono essenzialmente
quattro:
- decapitazione della vittima
- presenza di macchie ipostatiche
- presenza di fenomeni decompositivi
- presenza di rigor mortis
A queste situazioni, va aggiunta anche la condizione di causa forza maggiore (Art. 45 C.P.) che
impediscono al soccorritore di eseguire le manovre di soccorso. La forza maggiore, per essere tale,
deve essere “imprevedibile, inevitabile, irresistibile”. E’ soprattutto l’imprevedibilità e
l’inevitabilità che devono essere soddisfatte perché questa causa d’esclusione dalla colpevolezza
possa essere sostenibile (es. obbligo sotto la minaccia di armi).
In tutti gli altri casi, sempre che non sia presente un medico che esegua un accertamento della
morte, che implica l’interruzione di ogni trattamento terapeutico, dobbiamo iniziare la RCP senza
tener conto di
- età apparente
- aspetto cadaverico
- temperatura corporea
- midriasi (pupille dilatate)
- patologie terminali
Le circostanze che invece giustificano l’interruzione degli sforzi rianimatori, sono due:
-
esaurimento fisico dei soccorritori
accertamento della morte da parte di un medico (identificato con certezza)
N.B. Non confondere mai l’esaurimento fisico con la naturale stanchezza.
Non esiste un tempo predefinito oltre il quale è lecito interrompere la RCP.
In tutti gli altri casi, si profila il reato d’omissione di soccorso (Art. 593 C.P.) valicato per tutti i
cittadini.
Per i soccorritori inoltre può sussistere il più grave reato d’omissione di atti d’ufficio (Art. 328
C.P.). Per questi due reati sono previste sanzioni amministrative pesanti e, anche l'arresto.
La pena oltretutto raddoppia se, per queste omissioni, derivano lesioni personali o morte della
vittima (si configura l’omissione di soccorso aggravata).
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 19
N.B.
1° Soccorritore
2° Soccorritore
L’Algoritmo del B.L.S.
CONTROLLO
DELLA SICUREZZA
DELLO SCENARIO
NO
Contattare il 118
Richiedere messa in
sicurezza
FASE “A”
SI
- Valutazione stato Coscienza
- Ispezione del cavo orale
- Iperestensione della testa
Comunica ed
Informa la C.O. 118
Prepara Materiale:
-
G.A.S. per 10’’ secondi
Segni di circolo
FASE “B-C”
Respiro e Segni di
Circolo Assenti
- AMBU con Reservoir
- Ossigeno
Respiro Presente
Respiro Assente e
Segni di Circolo
Presenti (apnea)
Posizione Laterale
di Sicurezza
R.C.P.
30 Compressioni Toraciche
2 Insufflazioni
- fino alla comparsa di respirazione efficace o
evidenti segni di circolo
- fino all’arrivo di un DAE o di una ambulanza
medicalizzata
Esegue 30
Compressioni Toraciche
Posizionamento Cannula
di Guedel (se indicata)
Esegue 10
Ventilazioni al minuto
Ricontrolla Segni di
circolo ogni minuto
Esegue 2
Ventilazioni
Humanitas Firenze s.m.s. - Livello Avanzato - Manuale B.L.S. -
Pag. 20