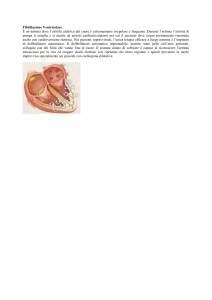
Fibrillazione atriale in Pronto Soccorso:
un caso clinico
Dott. Antonio Petrocelli
Responsabile O.B.I.
Salerno
Paestum, 14 Dicembre 2012
Fibrillazione atriale (FA)
E’ l’aritmia cardiaca sostenuta più frequente, in quanto si
riscontra 1% della popolazione generale.
Prima causa di accesso aritmico al pronto soccorso.
In Europa oltre 6 milioni di persone ne sono colpite.
Dopo i 70 anni ne è affetto il 5 % della popolazione.
In Italia:
• 600.000 casi accertati
• 120.000 nuovi casi all’anno
I nostri numeri
Periodo di
accesso
Accesso in PS
Trasferiti in
OBI
Ricoverati
Aritmologia
DH
Giugno 2012
84
29
1
5
Luglio 2012
62
22
2
3
Agosto 2012
51
19
4
4
Sett. 2012
84
15
0
2
Ottobre 2012
79
25
1
3
Novembre 2012
80
26
3
4
TOTALE
440
136
11
21
Uno dei tanti …
Ore 2.45, ♂ di 72 aa, accede in PS lamentando cardiopalmo
insorto dalla mattina precedente, eupnoico, nega angor, e altri
sintomi degni di nota.
Anamnesi: cardiopatia ipertensiva con pregressi episodi
di FA, distiroidismo iatrogeno da assunzione di Amiodarone.
Ultimo episodio di F.A. tre mesi prima, (cardioversione
farmacologica). Da allora in TAO.
TERAPIA A DOMICILIO
WARFARIN (INR all’
all’ingresso 2.88)
FUROSEMIDE 25 mg
1 cpr/die
BISOPROLOLO 1,25 mg
1 cpr/die
IRBESARTAN
1 cpr/die
300 mg
ALL‘ INGRESSO IN PRONTO SOCCORSO:
Esame Obiettivo:
Toni parafonici, attività cardiaca aritmica ( FC=150 bpm).
PA=130/80 mmHg; TC 36.5 C°; FR 16 atti al min; Sat O2 96%.
MV aspro. Non segni di stasi periferica.
All‘ ECG : fibrillazione atriale a risposta ventricolare media di 150’.
Diffuse anomalie secondarie della fase di recupero ventricolare.
Pratica prelievo per esami ematochimici .
Rx torace : negativo.
ESAME ECOCARDIOGRAFICO ESIBITO
DAL PAZIENTE
Aorta nei limiti
Atrio sinistro dilatato (48x61 mm)
Mitrale insufficienza di grado medio
Ventricolo sinistro volumetria
lievemente aumentata (vtd. ind.
81ml/m2) F.E. 40%.
Atrio destro ingrandito
Tricuspide jet di rigurgito lieve
Ventricolo destro normale
Si tenta cardioversione farmacologica con Amiodarone …
300 mg in bolo ev senza ottenere il ripristino del ritmo sinusale,
seguiti da 1200 mg/24 ore in infusione continua
Ed il tempo passa …
Dopo circa 5 h persiste al monitor FA con fvm 140 bpm.
Il paziente presenta lieve dispnea e sudorazione.
PA 90/60 mmHg, FR 22 atti al min. Sat O2 92%.
… continua infusione con Amiodarone …
Si trasferisce in OBI
… il paziente presenta dispnea ingravescente …
La rivalutazione clinica evidenzia
turgore delle giugulari e
stasi polmonare.
Esegue ecocardiogramma che mostra …
Considerata la scarsa tolleranza emodinamica all'aritmia viene
sottoposto a cardioversione elettrica, con una singola scarica di
150 J di corrente bifasica, con ripristino del RS.
Tale ripristino ha comportato un rapido e netto miglioramento delle
condizioni emodinamiche.
Dopo 30' dalla cardioversione:
PA 120/80 mmHg; FC 60 bpm, ritmico; FR 18’; Sat O2 98%.
L'ecocardiogramma, eseguito prima della dimissione, ha mostrato
netto miglioramento della funzione sistolica ventricolare sinistra
(EF = 40%), con residua, minima insufficienza mitralica.
A distanza di 2 settimane nuovo accesso in PS:
l’aritmia è recidivata!
In questo caso si è optato per il solo Rate Control
e dopo digitalizzazione con controllo della frequenza
cardiaca, il pz è stato dimesso aumentando il bisoprololo
a 1.25 mg x 2 ed aggiungendo alla terapia già praticata
digossina 0.125 mg.
L'ecocardiogramma, eseguito dopo 4 settimane,
mostrava una funzione sistolica del ventricolo sinistro
espressa in termini di frazione di eiezione sovrapponibile
a quella del precedente controllo in ritmo sinusale.
Il caso clinico si presta a diverse domande:
- il primo approccio al paziente, ha giustificato il
tentativo di
Amiodarone?
cardioversione
farmacologica
con
- le manifestazioni di insufficienza ventricolare
sinistra hanno giustificato
strategia terapeutica?
una
modifica
della
- l’esecuzione di un esame ecocardiografico in PS
avrebbe modificato la scelta terapeutica?
Con il senno di poi …
Paziente a rischio di instabilità
emodinamica?
Ecografia in urgenza
Guidare su una strada buia a fari spenti,
nonostante a nostra disposizione
ci sia un grande faro !
Parlando di F.A. al Pronto Soccorso, nella maggior
parte dei casi, il problema è la gestione di pazienti con
cosiddetta “FA acuta”
Questa terminologia include
sia una FA insorta da meno di 48 ore,
sia il primo episodio sintomatico di una FA persistente.
La corretta gestione si pone lo scopo di:
- ridurre sintomi e recidive
- prevenire le complicanze
Compiti del medico di P.S.
P.S
Diagnosi
Distinguere emergenza dall’urgenza
Stabilire l’epoca d’insorgenza
Prevenire il rischio embolico
Emergenza
Se il pz è instabile o a rischio di instabilità
emodinamica si tratta di emergenza!
- Premedicare
- Elettrodi in posizione anterolaterale o antero-posteriore
- Cardioversione sincronizzata meglio
Shock Bifasico → più efficace e
richiede meno energia
Se non emergenza… il
dilemma
RHYTHM CONTROL
RATE CONTROL
Rischi e benefici teorici delle due strategie
RATE CONTROL
RHYTHM CONTROL
no
si
persistenza
riduzione
Qualità di vita
immodificata
migliorata
Tolleranza allo sforzo
immodificata
migliorata
Rischio di HF
ridotto
ridotto
Rischio pro-aritmico
minimo
significativo
Tromboembolismo
significativo
significativo
Regolarità del ritmo
Palpitazioni
IMPLICATION OF THE RHYTHM
CONTROL VS RATE CONTROL STUDIES
N.B. RACE E AFFIRM non consideravano pazienti piu’ giovani,sintomatici.
Conclusioni: RATE CONTROL in pazienti anziani paucisintomatici per FA
RHYTHM CONTROL nei pazienti più giovani e sintomatici
VALUTAZIONE CALATA SUL SINGOLO PAZIENTE !
LA CARDIOVERSIONE NON E’
E’ CONSIGLIATA IN CASO DI
malattia cardiaca strutturale (atrio>5.5, stenosi mitralica) che preclude il mantenimento a lungo termine del RS
storia di molteplici tentativi falliti di CV e/o recidive, anche in assenza di trattamento con antiaritmici in cronico
presenza di una possibile causa di FA in fase attiva ma reversibile
reversibile (ad esempio la tireotossicosi).
ACC/AHA/ESC 2011
Il tempo: il nemico di sempre
Perchè 48 ore ?
Basso rischio di Tromboembolia con la Cardioversione
Remodeling atriale
Durata, frequenza e farmaco-resistenza
dell’aritmia tendono ad aumentare
nel tempo
Come conseguenza della FA si generano alterazioni delle
proprietà elettriche, anatomiche
e meccaniche degli atri
(rimodellamento atriale), che contribuiscono al ripetersi e
perpetuarsi dell’aritmia.
Fibrillazione atriale malattia
dinamica
La FA è una malattia progressiva:
* nel 14-24% la FA parossistica evolve in FA persistente
Schoonderwoerd BA et al Prog Cardiovasc Dis 2005
* nel 30% la FA “lone” evolve in FA permanente
Jahangir A et al Circulation 2007
Se non viene gestita adeguatamente la FA può determinare
conseguenze temibili: danno emodinamico, ictus ed altri
eventi tromboembolici, scompenso cardiaco, morte.
Fuster V et al Eur Heart J 2006
ESC 2012
AIAC 2010
Dosaggi consigliati e potenziali effetti collaterali dei
farmaci antiaritmici di sicura efficacia nella
cardioversione della F.A.
Pazienti con cardioversione a RS (%)
Confronto di efficacia di flecainide, propafenone
ed amiodarone per via ev nella cardioversione della FA
100
80
60
40
20
0
120
240
360
480
600
720
Tempo dall’inizio della terapia con antiaritmici (minuti)
(minuti
Flecainide EV
Propafenone EV
Amiodarone EV
MartinezMartinez-Marcos et al., 2000
Tornando al nostro paziente
E’ indubbio che l’esame ecocardiografico in pronto soccorso
avrebbe modificato il profilo di rischio del paziente.
Indicata la scelta iniziale dell’amiodarone sia nel tentativo
di cardioversione sia per il solo rate control.
I lunghi tempi di cardioversione associati al cattivo
controllo della risposta ventricolare avrebbero dovuto
sollecitare alternative terapeutiche già in PS.
SI
NO
CVE
SI
NO
AMIODARONE
5 mg/Kg in 1 h + 50 mg/h ev
(II a A)
FLECAINIDE
Se :
2 mg/Kg in 10 min ev (IA)
200200-300 mg PO (IIA)
(IIA)
- inefficace
- effetti collaterali
- sintomi non tollerati
- sovraffolamento PS/OBI
- vicini a 48 h
2 mg/Kg in 10 min ev (IA)
450450-600 mg PO (IIA)
Se inefficace a 2 h da EV
PROPAFENONE
Raccomandazioni per la cardioversione farmacologica della FA
FA di recente insorgenza (< 48 ore), in alternativa a
cardioversione elettrica
I
C
FA con compromissione emodinamica o sintomi mal
tollerati
IIb
C
FA di durata > 48 in paziente in appropriata terapia
anticoagulante orale
IIb
C
IIa
B
Auto-somministrazione di propafenone e flecainide
(strategia “pill in the pocket”) in pazienti con episodi
infrequenti e ricorrenti di FA senza o con lieve
cardiopatia nei quali il trattamento proposto
sia risultato efficace e sicuro in ambito ospedaliero
AIAC 2010
Raccomandazioni per il trattamento della FA
AIAC 2010
Raccomandazioni per la cardioversione farmacologica della FA
Nei pz con FA di recente insorgenza senza cardiopatia
strutturale, quando ritenuta opportuna si raccomanda
la cardioversione farmacologica con flecainide o
propafenone e.v.
Nei pz con FA di recente insorgenza con cardiopatia
strutturale, quando ritenuta opportuna si raccomanda
la cardioversione farmacologica con amiodarone e.v.
I
A
I
A
ESC 2010
Raccomandazioni per la cardioversione elettrica (CVE) della FA
FA di recente insorgenza (< 48 ore), in alternativa
alla cardioversione farmacologica
I
C
FA con compromissione emodinamica, indipendentemente
dalla durata dell’aritmia*
I
C
FA di durata > 48 in paziente già in appropriata terapia
anticoagulante orale
I
C
FA di durata > 48 ore, previa adeguata terapia anticoagulante
orale per almeno 3 settimane**
I
C
FA in presenza di preeccitazione ventricolare
IIa
C
FA sintomatica quando i periodi di ritmo sinusale tra una CVE e
l’altra sono di breve durata, nonostante trattamento
farmacologico antiaritmico adeguato
III
C
FA in presenza di ipokaliemia e intossicazione digitalica
III
C
* Se durata dell’
dell’aritmia non databile o > 48 ore somministrare eparina frazionata ev o eparina a basso
peso molecolare sc e contestualmente iniziare terapia anticoagulante
anticoagulante orale.
** Se FA recidivante, prima di eseguire nuovamente CVE, iniziare trattamento farmacologico antiaritmico.
antiaritmico
AIAC 2010
Raccomandazioni per la cardioversione elettrica (CVE) della FA
Nei pz con FA e ischemia miocardica in atto, ipotensione
sintomatica, angina o scompenso cardiaco in presenza di
rapida frequenza ventricolare non prontamente responsiva
alle misure farmacologiche
I
A
Nei pz con FA e pre-eccitazione ventricolare si raccomanda
di procedere a CVE immediata in presenza di tachicardia
rapida o instabilità emodinamica
I
B
ESC 2010