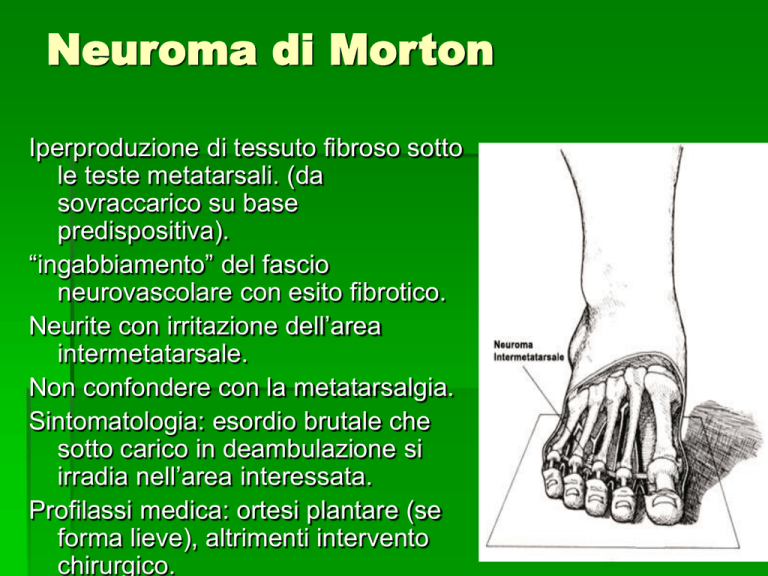
Neuroma di Morton
Iperproduzione di tessuto fibroso sotto
le teste metatarsali. (da
sovraccarico su base
predispositiva).
“ingabbiamento” del fascio
neurovascolare con esito fibrotico.
Neurite con irritazione dell’area
intermetatarsale.
Non confondere con la metatarsalgia.
Sintomatologia: esordio brutale che
sotto carico in deambulazione si
irradia nell’area interessata.
Profilassi medica: ortesi plantare (se
forma lieve), altrimenti intervento
chirurgico.
Metatarsalgia:
Termine generico
indicante sofferenza a
livello dei metatarsi
(diffusa o localizzata ad un
singolo).
L’origine: biomeccanica,
secondaria, mista.
Cause primarie:
Alterazione nell’azione delle forze che agiscono sui distretti
metatarsali (per volume o intensità). Conseguenza di:
Predisposizione congenita: alterazioni nell’allineamento
spaziale dei metatarsi, differenza di lunghezza tra
metatarsi.
Secondarie di tipo biomeccanico: successivamente a
traumi (fratture), interventi o per alterazioni neuromuscolari
(dita griffe, piede cavo), di tipo capsulolegamentose (alluce
valgo) o ancora per alterazioni osteocondrali (alluce rigido
o sesamoiditi).
Secondarie a malattie: malattie articolari (artrosi, artrite
deformante), malattie vascolari (gotta, diabete)
neurologiche (algodistrofie riflesse).
Miste: impossibilità nel definire la causa primaria.
Sintomatologia:
Dolore alternante, continuo, progressivo a
livello dell’avampiede in statica eretta e
durante la deambulazione.
Spesso per evitare il dolore si alterano i
normali appoggi plantari con conseguenza di
iperattività in zone specifiche e susseguente
comparsa di fenomeni di ipercheratosi
(callosità sulla regione calcaneare), borsiti
sierose, dita a griffe…
Alluce valgo:
Progressiva deviazione della 1° artic. Metatarso –
falangea con intersezione del 1° sul 2° dito nella fase
più evoluta.
Le cause:
Ipermobilità del 1° raggio nella deambulazione con un
aggravamento dato da un’alterata postura plantare.
Malattie reumatiche: l’artrite provoca un’infiammazione
con tumefazione che altera i rapporti muscoli – tendini Piede normale
(flessori ed estensori dell’alluce).
Patologie neuromuscolari: portano a squilibri muscolari
con conseguente alterazione della normale fisiologia
del passo.
Alterazioni post-intervento.
Nei casi di 2° - 3° il 1° dito perde la funzione di dito
propulsore nella fase di spinta del passo, che viene
trasferita alla 2° - 3° testa metatarsale.
Alluce valgo di 3°
Piede reumatico:
Il 10% (6.000.000) di persone soffrono di patologie
reumatiche.
Distingui tra malattie infiammatorie (es. artrite
reumatoide) e degenerative (es. artrosi).
L’artrite reumatoide: malattia ad andamento cronico
colpisce le articolazioni, spesso i piedi deformandoli.
La gotta malattia spesso ereditaria (> a.urico nel
sangue); la forma che colpisce il piede è una forma
acuta con coinvolgimento dell’alluce che appare
gonfio, dolente, arrossato e caldo.
L’artrosi è la più diffusa tra le patologie reumatiche che
colpiscono i piedi, è un processo degenerativo
inizialmente della cartilagine successivamente anche a
livello del tessuto osseo.
Il piede diabetico:
Complicanza cronica del diabete; due
gli elementi distintivi:
vasculopatia periferica (art. poplitea,
pedidia, tibiale). Il piede risulta freddo
alla palpazione, privo di polsi,
alterazioni trofiche della cute fino alla
necrosi. Dolori riferiti al polpaccio, pelle
assottigliata e priva di peli. Spesso
sono presenti fissurazioni sui talloni,
macchie necrotiche, ischemia dell’arto
inferiore.
Il piede diabetico:
Neuropatia). In questo caso il piede risulta invece caldo
con polsi palpabili, secco e la cute spesso è
screpolata.
La perdita di sensibilità spesso collegata alla
progressiva atrofia muscolare comporta processi di
ulcerazioni.
La neuropatia può essere sensitiva (insensibilità
dolorifica) o motoria cioè con alterazioni dell’arco
riflesso limitata alla denervazione muscolare fino
all’atrofia dei muscoli intrinseci del piede.
La conseguenza è la diversa distribuzione del peso
corporeo sulla superficie plantare durante la
deambulazione
Fascite Plantare
Infiammazione
dell’aponeurosi plantare
(dal calcagno ai legamenti
delle falangi). Questa
fascia, durante ciascun
passo, sopporta due volte
il peso dell’intero corpo.
L’infiammazione è spesso
conseguenza di un
sovraccarico sportivo o
posturale.
1) Fascite plantare distale 2) Fascite
plantare prossimale 3) Sindrome dolorosa
del cuscinetto adiposo del calcagno 4)
Intrappolamento del nervo
Sintomatologia
L’esordio è solitamente legato alla fase
iniziale del gesto sportivo (corsa).
A riposo scompare completamente.
Zoppia nei primi passi della giornata,
accompagnata da rigidità, scompare dopo
un breve riscaldamento.
Dolore alla marcia sulle punte o sui talloni.
Il dolore è spesso associato a rigidità del
tendine di Achille.
Intervento:
Spesso basta il riposo dall’attività.
Applicazioni di ghiaccio.
Si sconsiglia il caldo (dilatazione della fascia connettiva
compressione nervosa).
Utilizzare eventuale supporto ortopedico per limitare il carico.
Sostituire gli esercizi di impatto con altri in scarico (nuoto –
bici).
Effettuare esercizi di allungamento per l’aponeurosi plantare, il
tendine di Achille, i muscoli del polpaccio.
Possono venire prescritti tutori notturni (di allungamento per la
fascia).
Può essere previsto l’intervento chirurgico (risolve il 75 – 80%
dei casi).
Piede cavo:
Accentuazione della volta
plantare: l’appoggio plantare
è scompensato a carico
delle teste metatarsali.
(spesso si associano le dita
a martello). Di origine:
Congenita (rare).
Acquisita (cause neurogene,
miopatiche, posttraumatiche, degenerative,
secondarie a patologie delle
parti molli.
Essenziale (tutte le altre
cause).
Piede cavo
Varismo del retropiede.
L’evoluzione prevede:
1° stadio: abbassamento della testa del 1° MT.
sovraccarico, ipercheratosi, griffe dell’alluce.
2° stadio: appoggio spostato nel 5° MT durante la marcia, a
livello antalgico, ipercheratosi sotto la 1° e 5° Testa MT
3° stadio: in presenza di varismo del 1° MT o griffe
accentuata ripartizione sulle teste centrali (avampiede
piatto trasverso)
Piede cavo talo: paralisi del tricipite, abbassamento della
tuberosità calcaneale presenza importante di talismo
separato dal tallone anteriore da una profonda fenditura e
conseguente squilibrio del sistema Achilleo-CalcaneoPlantare.
Piede cavo misto (piede cubico).
Classificazione in funzione del
piano trasversale:
Secondo la direzione del tallone:
Varismo (per verticalizz. 1° MT,
conseguente supinazione del retropiede).
Valgismo (pronazione del calcagno e
cuboide). L’immagine podografica
evidenzia il piede cavo ma il
comportamento è da piede piatto.
Esame della marcia:
Nel piede modicamente strutturato risulta
normale.
Nei casi gravi, la deambulazione avverrà in
extra-intra rotazione. In caso di slivellamento
notevole, la marcia avviene invertendo i punti
di appoggio plantare (prima avampiede poi
tallone). In questo caso i piedi sono
particolarmente instabili con frequenti
distorsioni della tibia tarsica (piede cavo
neurologico).
Trattamento: terapia
fisica
Manipolazioni quotidiane (nel soggetto
giovane) atte a ridurre la verticalizzazione della
paletta metatarsale e ridurre il difetto del
retropiede.
Insistere su stretching di tipo fasciale per
allungare l’aponeurosi plantare.
È importante anche sviluppare gli interossei ed
i lombricali con esercizi attivi (raccogliere
oggetti con le dita dei piedi…)
Piede piatto:
Abbassamento della volta plantare alla
quale si associa spesso un valgismo del
retropiede e abd dell’avampiede.
Per diagnosticare il piattismo, puoi
chiedere al soggetto di elevare il corpo
sulle punte e verificare se si cavizza la
volta plantare, se si sorregge il valgismo
del calcagno.
Il piattismo è considerato una condizione
pre-artrosica.
Per correggere il piattismo nel soggetto
giovane (dopo i tre anni) sono consigliati
una serie di esercizi utili a “cavizzare”.
Raramente il piattismo appare in età
adulta (esempio per l’obesità) o per
squilibri muscolari.
Distorsione della caviglia:
L’inversione è la più frequente.
L’entità è misurabile dal grado
di interessamento delle
strutture adiacenti (legamenti,
capsula, tessuto osseo).
Anche dopo il recupero rimane
spesso un dolore significativo
che comporta dolore e
limitazione funzionale.
Importante il protocollo di
rieducazione.
5000 traumi distorsivi ogni giorno in Italia
20% traumi sportivi
disfunzione cronica nel 30% dei casi e
frequenti recidive
costi sociali elevati
"Una caviglia lesa e instabile rappresenta il
presupposto di distorsioni recidivanti, si
comprende quindi l'importanza di una buona
rieducazione dopo un episodio distorsivo"
CLASSIFICAZIONE DELLE
DISTORSIONI
Grado 0: tilt astragalico inferiore a 8°, non
rotture legamentose;
Grado 1: tilt astragalico (10°-20°), rottura
legamento peroneo- astragalico anteriore;
Grado 2: tilt astragalico (20°-30°), rottura
legamento peroneo- astragalico anteriore e
peroneo calcaneare;
Grado 3: tilt astragalico superiore a 30°,
rottura di tre legamenti
IL TRATTAMENTO CONSERVATIVO
E’ diviso in 3 fasi : Acuta Sub-acuta Di Rieducazione Funzionale
FASE ACUTA
Il protocollo più accreditato per le lesioni acute è il P.R.I.C.E. Protection
Rest Ice Compression Elevation In fase acuta gli obiettivi sono: a)
L’immobilizzazione; b) Diminuzione degli “irritanti chimici” che causano
dolore e favoriscono la “stasi tissutale” (ovvero l’edema); c) La
prevenzione di ulteriori sollecitazioni meccaniche della struttura lesa.
FASE SUBACUTA
In fase sub-acuta lo scopo del trattamento è quello di sottoporre il tessuto
leso ad una serie di sollecitazioni meccaniche, utili per promuovere
l’orientamento fisiologico delle fibre collagene. Gli obbiettivi in questa
fase sono: a) L’eliminazione del dolore; b) Il recupero della particolarità;
c) L’eliminazione dello spasmo muscolare; d) L’eliminazione dell’edema;
e) Il recupero della forza muscolare. Per raggiungere questi obbiettivi si
utilizzano massaggi, terapie fisiche, tecniche di mobilizzazione e la
cinesiterapia.
FASE DI RIEDUCAZIONE FUNZIONALE
Nella fase di rieducazione funzionale si mira al: a) Recupero della
propriocettività b) Recupero della forza; c) Prevenzione delle recidive.
Propriocettiva:
Con essa alleni i recettori nervosi principalmente presenti
nelle strutture articolari.
Essi inviano informazioni sullo stato di stiramento dei
tessuti per permettere al sistema nervoso di reagire in
modo adeguato ed estremamente rapido con contrazioni
della muscolatura, idonee a stabilizzare l'articolazione e
quindi conservare i rapporti articolari stessi, anche in
situazioni dinamiche particolarmente stressanti per la
caviglia.
Tali recettori forniscono anche informazioni al cervelletto,
insieme ai recettori visivi, vestibolari e uditivi, necessarie
per il mantenimento dell'equilibrio nello spazio.
Nel piede i propriocettori si situano in particolare sulla
capsula e sui legamenti dell'articolazione tibiotarsica,
sottoastragalica e metatarso-falangee del primo dito: zone
"fondamentali" per una dinamica ottimale in stazione
eretta.
FASE INIZIALE
La rieducazione propriocettiva deve essere iniziata
precocemente, anche quando ancora al paziente non è
concesso il carico sull'arto traumatizzato. In questa fase gli
esercizi sono eseguiti da seduto, ad arto quasi
completamente "scarico".
FASE INTERMEDIA A CARICO LIMITATO
In questa fase gli esercizi (1 e 2) proposti in precedenza,
vengono eseguiti dall'atleta in piedi, con il piede sano
poggiato al suolo e quello infortunato sulla tavoletta. Il
carico sul piede traumatizzato viene aumentato
progressivamente sempre comunque in un range di
assenza di dolore.
FASE FINALE
A questo punto vengono proposti esercizi con carico sugli
arti inferiori sempre maggiore e introdotti esercizi dinamici,
dove oltre ai movimenti attivi e precisi eseguiti in
precedenza, viene chiesto all'atleta di mantenere
l'equilibrio in situazioni di sempre maggiore "instabilità".