Corso
“Addetto al Pronto Soccorso
Aziendale”
D.M. 388
A cura del
Responsabile Provinciale del 118
Dr. Roberto Mannella
Nozioni di anatomia e fisiologia
cardiorespiratoria
il cuore è un muscolo cavo che svolge funzioni di pompa: da un
lato (la parte destra) invia il sangue nei polmoni per farlo
ossigenare; dall’altro (parte sinistra) invia il sangue che gli è
arrivato ossigenato dai polmoni a tutti gli organi e apparati.
L’impulso elettrico cardiaco (che ha un suo automatismo)
parte dal nodo del seno e si trasmette progressivamente attraverso
un sistema di conduzione a tutto il muscolo cardiaco.
l’impulso elettrico è seguito dall’impulso meccanico: la
contrazione del cuore.
Anatomia e fisiologia
dell’apparato respiratorio
I centri nervosi che regolano il respiro sono
situati alla base del cervello (C. pneumotassico, C.
Apneustico)
Ricevono impulsi dai recettori presenti
nell’apparato respiratorio.
I centri chimici che regolano il respiro sono
situati a livello delle carotidi (chemocettori).
Le variazioni dei gas nel sangue attivano questi
centri (C02, ph, …).
Anatomia apparato respiratorio
L’apparato respiratorio è costituito da:
- (bocca) naso: umidificazione
- laringe
- trachea, bronchi, polmoni.
I polmoni sono costituiti da tanti alveoli, la cui superficie è a
contatto con i vasi capillari.
E’ a livello alveolo capillare che avvengono gli scambi
gassosi (l’02 entra , la C02 viene eliminata).
Unità cuore-polmoni
(e cervello)
Quando una persona sta male, le funzioni che non
bisogna interrompere sono il cuore (la pompa) e i
polmoni (per ossigenare il sangue) che sono tra loro
interconnessi.
Infatti, interrompere queste funzioni per un tempo
lungo, > 4-5 minuti, significa danneggiare organi nobili
come il cervello.
Questo è lo scopo della RCP sia di Base (BLS) che RCP
avanzata.
Allertamento del Sistema 118
Con il telefonino
Con il telefono fisso
Attraverso le forze dell’ordine
E’ IMPORTANTE allertare il servizio 118 il piu’
presto possibile, per fare in modo che arrivi nei
tempi stabiliti dalla legge e per aumentare le
possibilità di sopravvivenza dell’infortunato:
8-10 minuti a livello urbano
15-20 minuti a livello extraurbano
Il Sistema di Allarme Sanitario
Il Sistema di
Allarme Sanitario
entra in contatto
con la C.O.
territoriale
118
da qualsiasi apparecchio
fisso o mobile
Il “dispatch”
L’operatore di Centrale seleziona il codice di intervento in
base al tipo di informazione che riceve attuando la strategia
migliore per ottimizzare tempi e risorse
IL TRIAGE
ALFANUMERICO
Il sofware applicativo suggerisce
le domande chiave per
l’attribuzione automatica del
codice di intervento
Codici di intervento
BIANCO = non sanitario
VERDE = sanitario domiciliare differibile
GIALLO = sanitario non differibile, trattabile
presumibilmente in loco
ROSSO = sanitario con evidente contenuto
di gravità, non trattabile in loco
Codice rosso
L’operatore invia sul posto il mezzo di
soccorso più idoneo e più vicino
Codice verde - Codice giallo
L’operatore
attiva il
SAUT POTENZIATO
I mezzi di soccorso
L’intervento può essere effettuato
con l’impiego di:
Ambulanza tipo B
Ambulanza tipo A
Idroambulanza
Eliambulanza
Il riscontro obiettivo
Il personale intervenuto
(ambulanza - SAUT - medico
di base - pediatra di base)
riferisce all’operatore di
Centrale sulla patologia
riscontrata
L’intervento si
conclude presso
l’Ospedale più vicino
e più idoneo per
trattare la patologia
in atto
Cause e circostanze
dell’infortunio I
Generalita’ del richiedente/verifica: escludere
scherzi!!
Luogo: casa, fabbrica, strada, scuola, impianto
sportivo, esercizio pubblico
L’indirizzo è importante!!!
Fornisce notizie utili sul tipo di patologia, sulla necessità
dei DPI, anche sul tipo di codice
Numero di persone coinvolte/circostanze:
numero di ambulanze necessarie, tipo di evento
Cause e circostanze dell’evento II
Tipologia evento: malore in casa, incidente
stradale, investimento, caduta, ferita da arma da
fuoco, crollo, incendio, intossicazione, etilista,
neoplasia, altro..
Stato degli infortunati: coscienza, respiro,
perdita di sangue, motilità, incastrato, dolore
toracico, dolore addominale
Codice di invio: R, G, V, B.
Invio mezzi e tempi d’intervento
Ambulanza B; B medicalizzata
CMR
Eliambulanza
Idroambulanza
Automedica
Guardia medica
Valutazione Sanitaria obiettiva
Pz che non necessita d’intervento
Pz con patologia lieve
Pz con patologia grave
Pz gravissimo (con alteraz. funzioni vitali)
Deceduto
Esito Intervento: trasporto non
effettuato
Per rifiuto
Non trovato
Disdetto
Trattato sul posto
Deceduto
Scena dell’infortunio
Scenario a rischio: comunicarlo!! Sicurezza del
soccorritore!
- esplosivo, intossicazione, liquido
infiammabile, macchina in fiamme, rischio
geologico, rissa in atto, presenza di cavi di
alta tensione incustoditi, sparatorie, …
Scenario non a rischio
Raccolta informazioni
Riguarda la raccolta di tutti i dati che possono essere
utili alla buona riuscita dell’intervento.
Previsione di pericoli evidenti e
probabili I
Black out elettrico: buio inusuale in negozi e
abitazioni, cavi sulla scena dell’incidente
Poche vetture sulla corsia opposta
Fumo nero: incendio di prodotti petroliferi e plastica
Fumo bianco: fieno e vegetali
Fumo grigio: legna, carta, indumenti
Camion che libera fumi e vapori: con binocolo codici
Kemler
Presenza di forze dell’ordine: pericolo/feriti
Previsione di pericoli evidenti o
Probabili
Odori particolari: la benzina si sente a distanza
Direzione e velocità del vento sono importanti se si tratta di
sostanze pericolose sopravento e un po piu’ in alto.
Allocazione
A 15 metri se non ci sono pericoli evidenti
A 30 metri sopravento se benzina o veicolo in fiamme
A 50 metri dai cavi di alta tensione o cavi ferroviari
Seguire le indicazioni dei VV.FF.
Analisi ambientale/meccanismo
lesioni
Misure di protezione: caschi, schermature, guanti..
Informazioni di gravità derivano dall’osservazione
dell’incidente:
- distruzione abitacolo: alta energia cinetica
- decesso di una o più persone: alte forze
interne
- investimento di pedone, motociclista, proiezione
del veicolo: elevata esposizione dell’organismo
all’impatto
Indici di impatto violento
Caduta da altezza superiore a:
5 mt per l’adulto - 3,5 mt per il bambino
Rimbalzo del veicolo per più di 6 mt o scontro frontale
Rientramento abitacolo: 40 cm lato ferito; 50 cm lato
opposto
Eiezione passeggero
Arrotamento
Parabrezza a ragnatela
Esplosione
Automezzo pesante
Accertamento condizioni
psicofisiche del lavoratore
infortunato
Cosciente: se stimolato verbalmente e/o per
contatto (scuotere le spalle del pz), l’infortunato
risponde
- ricorda cosa è successo, come si
chiama, che ora è, ecc.
o comunque risponde a ordini semplici (apri la
bocca, caccia la lingua, ecc.)
Valuta il respiro
Il torace si solleva e si abbassa
Alla stessa frequenza nostra o piu’ alta
SE RESPIRA IL POLSO C’E’
Valuta la Pressione e il polso
Colore pelle roseo: la pressione è buona
Colore pallido e sudato: la pressione è bassa o sta
scendendo
Se non respira, non ha polso
Se a livello del collo sento pulsazioni la pressione è
almeno 70 mmhg, se sento anche la radiale la
pressione è superiore a 80-90 mmhg
Se non sento il polso né a livello del collo e
nemmeno a livello radiale, devo fare il massaggio
cardiaco alternato con la respirazione
Ipotermia/Ipertermia
Non esistono sistemi di misurazione sicuri della
temperatura sul territorio, pertanto ci si aiuta in maniera
empirica: mano sulla fronte
Ipotermia Accidentale:
cause:
a) esposizione a basse temperature
(naufraghi, annegati, alpinisti, ..)
b) deficit meccanismi di difesa (anziani, alcool,
droghe, coma, sedativi, ..)
Ipotermia: cosa fare
Rimuovere abiti bagnati
Proteggere il pz dal vento e con coperte e materiale
isolante
Mantenere la posizione orizzontale
Evitare movimenti bruschi (per non creare
ipotensione)
Se sembra morto, riscaldarlo prima di constatare il
decesso
In ambulanza riscaldamento esterno passivo (coperta
termica)
BLS se necessario
Ipertermia (> 40,5): cosa fare
Denudare il paziente
Avvolgerlo in lenzuolo tenuto umido (bagnarlo
ogni 5 minuti in acqua tiepida)
Tenerlo in corrente d’aria
BLS se necessario
Ustioni
Sede: Ambiente domestico, infortuni sul
lavoro, incidenti stradali, tentativi di
suicidio.
Gravità: temperatura fonte, durata esposizione,
umidità e vascolarizzazione cute, tipo di ustione
(chimica, elettrica, ecc.)
Classificazione Ustioni
I grado: eritema (solo epidermide)
II grado: flittene (epidermide e derma)
III grado: escara (oltre la pelle fino ai tessuti
sottostanti)
Ustioni: cosa fare
Allontanare la vittima dall’agente ustionante
BLS se necessario
Rimuovere il vestiario nella zona ustionata
Lavare con acqua fredda non < 10 gradi (riduce
il calore, la profondità, l’edema e il dolore)
Dopo il raffreddamento, teli puliti e protezione
dall’ipotermia
Ustioni chimiche I
Diluire la sostanza con acqua corrente: flusso
continuo, getto non violento
Abiti, scarpe e indumenti contaminati vanno
rimossi
Se calce secca: no acqua ma spazzolamento
solo successivamente a lavaggio con flusso
continuo di acqua
Ustioni chimiche II
Fosforo: no lavaggio ma umidificazione (per evitare la
combustione di particelle di fosforo)
Fenolo: lavare prima con alcool poi con acqua
Acido fluoridrico: lavaggio con soluzione di
bicarbonato al 2-3%, poi con acqua
Acido solforico: lavare con acqua anche se produce
calore (perchè comunque è meno grave della
persistenza dell’acido)
In caso di interessamento oculare, lavaggio continuo
con acqua a bassa pressione, fino all’arrivo in
ospedale
Shock elettrico
Sede: infortuni domestici (apparecchiature
difettose, in bagno, imprudenza dei bambini, ..)
Gravità: intensità di corrente (alta tensione),
resistenza cutanea (umidità), tipo di corrente
(alternata), durata contatto, percorso della
corrente (mano-mano > mano-piede o piedepiede)
Conseguenze elettriche
Ustioni (e. elettrica-calore)
Effetto joule (fatali se vie aeree, rotture di vasi, ..)
Inibizione o eccitazione dell’attivita’ elettrica
cellulare
- corrente alternata……Fibrillazione Ventricolare
- corrente continua……asistolia
ARRESTO RESPIRATORIO:
per inibizione centro del respiro/contrazione
diaframma e/o muscoli torace
Cosa fare nello shock elettrico
Sicurezza scenario (interruzione corrente)
BLS se necessario
Rimuovere indumenti che bruciano
Immobilizzazione cervicale
Folgorazione
Fulmine: 100milioni - 2 miliardi di volt e 200 A
in qualche millisecondo; riscaldamento aria a
30.000 gradi centigradi
alpinisti, lavoratori edili, ..
asistolia/arresto respiratorio
BLS
Tecniche di autoprotezione del
personale addetto al Soccorso
Protezione vie respiratorie: maschere, respiratori
Guanti
Protezione udito
Protezione occhi e filtri per saldatura*
Calzature*
Indumenti protettivi e grembiuli*
Protezione contro le cadute dall’alto*
* Presidi antinfortunistici
Cenni Legislativi
Piano Sanitario 1998-2000 (Regione Campania
2000-2002): ridurre gli infortuni sul lavoro
D.Lgs 626/94: sicurezza sui luoghi di lavoro
Titolo IV: sette articoli e tre allegati riguardo i
Dispositivi di protezione individuale
Dispositivo di protezione individuale
Definizione
Per DPI si intende qualsiasi attrezzatura destinata ad
essere indossata e tenuta dal lavoratore allo scopo di
proteggerlo contro uno o più rischi suscettibili di
minacciare la sicurezza e la salute durante il lavoro,
nonchè ogni complemento o accessorio destinato a tale
scopo.
Dispositivi di
Protezione individuale
Il ricorso al DPI è subordinato alla
verifica da parte del datore di lavoro,
della impossibilità di eliminare o
ridurre il rischio mediante altre misure
(tecniche o procedurali) o attraverso
dispositivi di protezione collettiva
Fornitura dei DPI
Spetta al datore di lavoro, il quale dispone che
siano adottati idonei dispositivi, individuati in
collaborazione con il Servizio di Prevenzione,
Protezione e Sorveglianza Sanitaria, su proposte
e contributi professionali di altre figure aziendali.
Il datore di lavoro dovrà esigere l’effettivo
uso dei DPI scelti dall’Azienda
Obbligo del lavoratori
Avere cura e utilizzare in modo corretto i DPI e
la partecipazione al programma di Informazione
e Formazione (art. 44)
Requisiti Essenziali dei DPI
Conformità al D.Lgs. 4 dicembre 1992 n. 475 (requisiti
di sicurezza attraverso un marchio del fabbricante)
Non comportare rischi aggiuntivi per il lavoratore
Adeguati al luogo di lavoro
Tener conto delle esigenze ergonomiche e di salute dei
lavoratori
Essere adattati a chi li utilizza, secondo le necessità
Compatibilità con altri DPI nel caso si usino insieme.
Caratteristiche dei DPI
Marcatura CE
1
2
3
CE
CE
CE0044
Dichiarazione di conformità CE
1
Rischi minori
Semplice
autocertificazione
2
Attestazione CE da
Rischi che non
organo notificato
rientrano nelle
altre due categorie
3
Rischi di morte,
lesioni gravi o a
carattere
permanente
Attestazione CE da organo
notificato +
Controllo del prodotto finito
+ Controllo del sistema di
qualità
Nota informativa del
fabbricante
.
Scelta del DPI
Valutazione del rischio (analisi del rischio sul luogo di lavoro)
Presenza accertata di rischio residuo (cioè che non si può eliminare)
Obblighi impiego DPI (norme generali e specifiche)
DPI Previsti ( - individuazione sostanze e limiti
ambientali/biologiche/chimiche
- osservazioni pareri: lavoratori, RLS, RSPP, Medico
competente)
Caratteristiche DPI
- conoscenza D.Lgs 626/94; D.Lgs 475/92; norme EN; Norme
UNI
- ricerca di mercato dei costruttori
- ricerca di att.cert.; dichiarazione di conformità; marcatura
Scelta finale
DPI
per attività tecnico-manutentive I
Elmetto: in plastica ABS, resistente a raggi UV e a urti, a
norma EN 397 (lavori edili, su ponteggi, in quota, di
demolizione)
Occhiali: protettivi a maschera, in polibicarbonato,
ultraleggeri, antiappannanti.
In alternativa agli occhiali,Visiera: in materiale plastico a
norma EN166
Cuffie o inserti auricolari: a norma N352, marchio CE (per
esposizione a elevata rumorosità)
DPI
per attività tecnico-manutentive II
Mascherina: per polveri e fumi a norma EN 149
EN 149 di tipo FFP1S (muratori, falegnami,
imbianchini)
EN 149 di tipo FFP2S specifica per saldatura (fumi di
zinco, rame, ferro e piombo)
DPI
per attività tecnico-manutentive III
Guanti:
- pesanti da lavoro contro le aggressioni
meccaniche: perforazioni, tagli, vibrazioni, ecc.
- isolanti: fino a 30.000 volt, per elettricisti a
norma EN 407
- in nitrile: con fodera di cotone interlock e
polso a maglina per verniciatori
DPI
per attivita’ tecnico-manutentive IV
Scarpe antinfortunistiche: con punta
antischiacciamento, a sganciamento rapido e, per gli
elettricisti, con suola isolante, a norma EN 347
Tappeto isolante: in gomma naturale o sintetica, in
spessore da mm 3 a mm 6, collaudati con tensione di
prova da 20.000 volt, per gli elettricisti
DPI
materiale radiologico/radioattivo
Occhiali:
- anti X per protezione cristallino 0,1 mm di
Pb equivalente
- anti radiazioni Gamma per protezione del
cristallino nelle manipolazioni di sostanze
radioattive
DPI
Materiale Radiologico-Radioattivo
Collarini: a protezione della tiroide
Guanti antiX: in gomma piombifera, 0.5 mm equivalente
di Pb
Guanti chirurgici anti X: sterilizzabili, in gomma
piombifera,0.1 mm di Pb equivalente
Guanti anticontaminazione: del tipo a perdere (nelle
indagini di medicina nucleare)
DPI
Materiale Radiologico-Radioattivo
Camici
- anti X, in gomma piombifera 0.5 mm di Pb
equivalente
- anti X, in gomma piombifera, avvolgenti con
spessore anteriore da 1-3 mm: radiologia
- anti X avvolgenti, in gomma piombifera 0.5 mm di Pb
equivalente (nella manipolazione di sostanze radioattive
e di medicina nucleare)
DPI
Laboratorio
Guanti:
- in lattice, non sterili, spessore 0.2 mm (+/- 0.05)
- in nitrile, non monouso, dello spessore di
circa 0.55 mm, per la manipolazione di
solventi
- in PVC, non sterili dello spessore di circa 0.5 mm
per la manipolazione di acidi
DPI
Laboratorio
Occhiali: con protezione laterale, lavabili (non monouso)
a norma EN 166, marchio CE; in alternativa occhiale
integrale, con sistema antiappannante, ultraleggero.
Cuffie in TNT
Mascherine filtranti:
- in TNT, a tre strati
- facciali filtranti FFP1S, EN149: acidi forti o
solventi fuori cappa (o semimaschera con filtro a
carbone attivo a norma EN141 marchio CE)
Camici da laboratorio: in tessuto antiacido
DPI
Farmaci Antiblastici
Guanti impermeabili: in lattice pesante, con polso alto
circa 30 cm (per essere indossati al di sopra dei polsini del
camice), non talcati, non sterili, monouso, dello spessore
di circa 0.35 mm (+/-0.05), con spessore degradante
verso il polso (in alternativa possono essere utilizzati
guanti dello spessore di 0.2 mm, da calzare in duplice
strato), a norma EN 374, marchio CE
DPI
Farmaci Antiblastici
Occhiali:
- con protezioni laterali, lavabili (non monouso), a norma
EN 166, marchio CE
- in alternativa agli occhiali,visiere facciali trasparenti,
lavabili e sterilizzabili, atossiche, leggere, antiappannanti
(non necessarie se si lavora sotto cappa)
DPI
Farmaci Antiblastici
Mascherine
- a conchiglia, a copertura naso bocca (facciali filtranti),
appartenenti alla classe di protezione FFP2S, omologate
secondo la norma europea EN149 e conformi alla
direttiva CEE 686/86, recepita dal D.Lgs 475 del
04/12/1992 (da utilizzare solo durante la fase preparatoria
dei farmaci, non necessarie sotto cappa)
-in TNT, nella somministrazione
DPI
Farmaci Antiblastici
Camici chirurgici: di tipo idrorepellente, in TNT, (non
di stoffa), monouso, con allacciatura posteriore, con
maniche lunghe, polsini con elastico o maglia, da non
utilizzare in altri ambienti e non riutilizzare.
I camici da adottare durante la preparazione dei farmaci
devono essere muniti di rinforzo davanti e sugli
avambracci (norma EN467)
Maniche protettive impermeabili
Cuffie e calzari in TNT, resistenti allo strappo
DPI
Farmaci Antiblastici
Telini assorbenti, monouso, impermeabili sul lato inferiore
e assorbenti sul lato superiore.
Dispositivo di sicurezza Luer-Lock per la ricostruzione di
farmaci antiblastici
Kit di intervento in caso di spandimenti accidentali
Riconoscimento e limiti
d’intervento di primo soccorso:
Lipotimia: senso di malessere e di svenimento
Sincope: perdita di coscienza
Shock: perdita di coscienza con pallore e sudorazione
Lipotimia – Ipotensione - Shock
Cause: patologie neurologiche, respiratorie,
cardiovascolari, ..
Esordio: improvviso/riacutizzazione di malattia già
conosciuta dal paziente
Sintomi: “mi sento male”, pallore, tachipnea, giramento
di testa, dolori varie sedi, ..
SEGNALARE QUESTE COSE AL 118
Lipotimia – Sincope - Shock
Altri sintomi: vomito, diarrea, perdita di feci, allucinazioni
visive e olfattive
Primo intervento:
- ambiente tranquillo e confortevole
- slacciare agenti costrittivi (cravatte, cinture, pantaloni, gonne,
ecc.)
- non far fare sforzi (camminare, salire, scendere le scale)
- mettere la persona seduta (se cosciente, assecondare le
posizioni spontanee)
Lipotimia - Sincope - Shock
Sdraiato a terra (se privo di coscienza)
Non dare cibi, bevande, farmaci
Se incosciente: posizione laterale di sicurezza
Edema Polmonare acuto
Definizione: accumulo di acqua nei polmoni, per cui i
polmoni non possono ossigenare il sangue.
Cause: cardiache, polmonari, neurologiche,
pressione alta, ecc.
■ Sintomi: fame d’aria, gorgoglii provenienti dalle vie
aeree fino alla perdita di coscienza
Edema Polmonare
primo intervento
Slacciare agenti costrittivi: cinghia, cravatta, pantaloni, ..
Ambiente tranquillo e confortevole
Somministrare 02 se lo si ha a disposizione
Raccogliere informazioni sulle malattie di cui soffre la persona
e riferire al 118
Non somministrare bevande, farmaci
Paziente in piedi o semiseduto
Se privo di coscienza praticare BLS
Crisi asmatica
Definizione: fame d’aria per restringimento reversibile
dei bronchi
Cause: allergie, malattie di cuore, BPCO riacutizzata
Esordio:
improvviso (da farmaci, da sostanze inalatorie);
riacutizzazione di malattia già conosciuta dal paziente
Crisi asmatica
primo intervento
Slacciare agenti costrittivi: cinghia, cravatta, pantaloni, ..
Ambiente tranquillo e confortevole
Somministrare 02 se lo si ha a disposizione
Raccogliere informazioni sulle malattie di cui soffre la persona e riferire
al 118
Non somministrare bevande, farmaci
Paziente in piedi o semiseduto
Allontanare sostanza/e con cui è venuto in contatto per la prima volta
Se privo di coscienza praticare BLS
Dolore acuto stenocardico: Angina
Definizione: dolore acuto toracico, ad insorgenza
improvvisa per lo più durante uno sforzo o durante una
discussione
Cause: cardiache (infarto) esofago-gastriche, neurogene.
Esordio: per lo più improvviso, a meno che non insorge
in pz già sofferente di cuore
Dolore acuto stenocardico
Sintomi: dolore costrittivo associato a pallore, sudorazione,
dispnea; perdita di coscienza
Primo intervento:
Slacciare agenti costrittivi: cinghia, cravatta, pantaloni
Ambiente tranquillo e confortevole
Somministrare 02 se lo si ha a disposizione
Raccogliere informazioni sulle malattie di cui soffre la persona e sui
farmaci che prende e riferire al 118
Dolore stenocardico
primo intervento
Non somministrare bevande, farmaci
Paziente in piedi o semiseduto (assecondare le posizioni
spontanee)
Se privo di coscienza praticare BLS
Reazioni allergiche
Definizione: reazione esagerata dell’organismo verso
una sostanza (per contatto, ingestione, inalazione,
iniezione)
Insorgenza: le reazioni allergiche a insorgenza rapida
sono le più gravi
Reazione allergiche
sintomi
Cutanei: arrossamento, gonfiore
Respiratori: fame d’aria, sibili
Cardiaci: pallore, shock, collasso
Neurologici: convulsioni
Reazioni allergiche
primo intervento
Allontanare sostanza/e con cui è venuta in contatto la persona
Slacciare agenti costrittivi: cinghia, cravatta, pantaloni, ..
Ambiente tranquillo e confortevole
Somministrare 02 se lo si ha a disposizione
Raccogliere informazioni sulle allergie accertate e riferire al 118
Non somministrare bevande e/o farmaci
Paziente in piedi o semiseduto (favorire il decubito spontaneo)
Se lesione cutanea (puntura d’insetto): ghiaccio per rallentare
l’assorbimento; laccio
se privo di coscienza praticare BLS
Crisi convulsive
Definizione: tutte quelle condizioni che determinano
sofferenza cerebrale possono provocare contrazioni muscolari
e perdita di coscienza
Esordio: improvviso/riacutizzazione di malattia pre-esitente
Sintomi: scuotimento generalizzato e involontario della
persona + perdita di coscienza
Numero e durata crisi: variabili
Crisi convulsive
primo intervento
Spostare tutto ciò contro cui potrebbe impattare il paziente
Evitare il contatto con tavoli, sedie, armadi, ecc.
Inserire un fazzoletto o un panno morbido tra i denti per evitare
morsicatura lingua
Non cercare di fermare le contrazioni
No cibi, nè alimenti, nè farmaci
Se dopo la crisi, il pz respira e ha polso, metterlo in posizione laterale di
sicurezza, altrimenti BLS
Se convulsioni in bambino con febbre elevata, spogliarlo e abbassare la
temperatura con panni bagnati
Emorragie esterne post-traumatiche
e tamponamento emorragico
Le emorragie post traumatiche sono provocate da ferite:
- da taglio (oggetti taglienti): bordi netti, lunghezza maggiore
della profondita’
- da punta (oggetti acuminati, ad es. cacciavite, punteruolo):
ferita più profonda che lunga
- da sfregamento (contro superfici rigide: asfalto,
terra, pavimento)
- lacerocontuse (agente tagliente + agente contusivo): bordi
slabbrati
Emorragie esterne post-traumatiche
e tamponamento emorragico
Amputazione: distacco di un arto o di una sua parte
Tutte le ferite provocano sanguinamento piu’ o meno profuso
Se la ferita è profonda non possiamo escludere lesione organi
interni
Emorragia arteriosa: sangue rosso vivo, pulsante
- compressione arteriosa a monte; emostasi di
fortuna
Emorragia venosa: sangue rosso scuro, non pulsante
- compressione sulla parte; sollevamento arto
Primo intervento
Indossare guanti protettivi
Pz sdraiato
Liberare le parti interessate dagli abiti
Coprire con materiale pulito (garze, fazzolettini, telini)
Non rimuovere oggetti acuminati e taglienti conficcati nella
ferita
Se sanguina copiosamente: vedere se è arteria o vena
Se la ferita interessa l’arto, sollevarlo
Primo intervento
Se epistassi (da trauma, da ipertensione, ecc.)
testa in avanti (per evitare inalazione)
ghiaccio sulla fronte
con due dita compressione della piramide nasale fino
al blocco dell’epistassi
Punti di compressione arteriosi
Cenni di anatomia dello scheletro I
Cranio: ossa piatte, squamose (parietali), cavitate (seni
mascellari, frontali, etmoidali)
Collo: 7 vertebre cervicali (C1-C7) attraversate dal midollo
spinale, prolungamento del cervello, le cui radici nervose
entrano posteriormente ed escono anteriormente attraverso i
fori di coniugazione
Nella sua parte anteriore c’è l’osso ioide collegato alla lingua
con i muscoli; la cartilagine tiroidea che protegge la laringe
e la cartilagine cricoidea (anello con castone) che protegge il
passaggio laringe-trachea
Cenni di anatomia dello scheletro II
Il torace nella parte alta è delimitato dalla clavicola che è
collegata allo sterno e l’articolazione cingolo-scapolare (omero e
scapola) poi seguono al centro lo sterno e lateralmente allo
stesso le costole che vanno dallo sterno alle vertebre toraciche.
Nella parte inferiore ci sono le false coste che sono collegate
posteriormente alle vertebre toraciche e anteriormente sono
libere.
Nel torace sono contenuti: il cuore, i polmoni, i grossi vasi.
Cenni di anatomia dello scheletro III
Addome: posteriormente ci sono le vertebre lombari a cui sono
collegate i muscoli dell’addome.
Nell’addome ci sono: stomaco, intestino, fegato (a destra), milza (a
sinistra), i reni, l’aorta (grosso vaso che irrora i vari visceri), la vena cava
inferiore, la vena porta e i suoi rami (che portano sangue al fegato); il
sangue poi attraverso la cava inferiore arriva al cuore
Lussazioni, fratture e complicanze
Per lussazione intendiamo la fuoriuscita di un’osso da una
articolazione senza rottura.
Per frattura intendiamo la rottura di un osso.
A volte è difficile differenziare le due cose,
Per cui la cosa importante è sospettare che qualcosa non
va e non cercare di metterla a posto.
Complicanze: possono essere la rottura di vasi (emorragie), la
compressione/rottura di nervi che passano vicino alla zona di
frattura o lussazione.
Cenni di anatomia dello scheletro IV
Bacino: è costituito da due ossa iliache che si uniscono al sacro
posteriormente (articolazione sacro-iliaca) e anteriormente
nella sinfisi pubica
Nel bacino c’è la vescica, parte dell’intestino e i vasi degli arti
inferiori
Arto superiore: è costituito dall’omero (braccio), radio e ulna
(avambraccio) e ossa della mano
Arto inferiore: è costituito dal femore, tibia, perone e ossa del
piede
FRATTURE
Traumi cranioencefalici e della
colonna
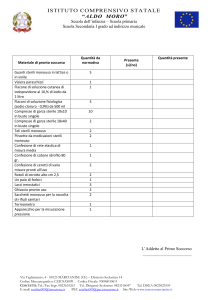
Contenuto Minimo Cassetta Pronto
Soccorso Aziende A e B –D.M.388
all.1
Guanti sterili monouso 5 paia
1 visiera paraschizzi
1 flacone lt di sol cut. Iodopovidone al 10%
3 flaconi da 500ml di NaCl 0,9 %
10 compresse garze sterili 10x10 cm in buste singole
2 compresse garze sterili 18x40 cm buste singole
2 teli sterili monouso
2 pinzette sterili monouso da medicazione
1 confezione rete elastica misura media
1 confezione di cotone idrofilo
2 confezioni di cerotti varie misure pronti all’uso
2 rotoli di cerotto alto cm 2,5
1 paio di forbici
3 lacci emostatici
Due confezioni di ghiaccio pronto uso
Due sacchetti monouso per la raccolta rifiuti sanitari
1 termometro
1 apparecchio per la misurazione della pressione (a mercurio)
Scadenza minima 2 anni - 5 anni
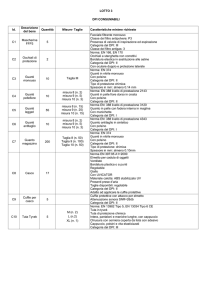
Aziende Gruppo C – Lavoratori
isolati qualunque azienda
Guanti sterili monouso 2 paia
1 flacone 125 ml di sol cut. Iodopovidone al 10%
1 flaconi da 250 ml di NaCl 0,9 %
3 compresse garze sterili 10x10 cm in buste singole
1 compresse garze sterili 18x40 cm buste singole
2 teli sterili monouso
1 pinzette sterili monouso da medicazione
1 confezione rete elastica misura media
1 confezione di cotone idrofilo
1 confezione di cerotti varie misure pronti all’uso
1 rotoli di cerotto alto cm 2,5
1 paio di forbici
1 laccio emostatico
1 confezione di ghiaccio pronto uso
1 sacchetto monouso per la raccolta rifiuti sanitari
Manuale d’uso dei presidi e di primo soccorso in attesa del 118
Armadietto Pronto Soccorso
D.M. 388
Guanti sterili monouso 5 paia
1 visiera paraschizzi
1 flacone lt di sol cut. Iodopovidone al 10%
3 flaconi da 500 ml di NaCl 0,9 %
10 compresse garze sterili 10x10 cm in buste singole
2 compresse garze sterili 18x40 cm buste singole
2 teli sterili monouso
2 pinzette sterili monouso da medicazione
1 confezione rete elastica misura media
1 confezione di cotone idrofilo
2 confezioni di cerotti varie misure pronti all’uso
2 rotoli di cerotto alto cm 2,5
1 paio di forbici
3 lacci emostatici
Due confezioni di ghiaccio pronto uso
Due sacchetti monouso per la raccolta rifiuti sanitari
1 termometro
1 apparecchio per la misurazione di pressione ( a mercurio)
Scadenza minima 3 anni -5 anni
Cassetta Pronto Soccorso Completa (all1-2-4) DM388
-Uffici, Negozi, Banche , Piccole Aziende a Basso rischio
- Settore Manifatturiero sia artigianale che
industriale
(meccanico, tessile, cartaro, pelletteria, manifatturiero in genere)
Contenuto minimo +
Materiale aggiuntivo e integrativo specifico (all2-4):
1 flacone H202
1 flacone disinfettante per cute non iodato
3 paia di guanti in nitrile
3 bende garza da 10cm
2 bende garza da 5 cm
1 pennello decontaminazione aggressivi in polvere
Materiale integrativo per emergenza sanitaria e rianimazione
1 pallone per la respirazione artificiale con maschera (mod.adulto)
2 lacci emostatici per arteria
2 coperte isotermiche monouso
1 apribocca in plastica atraumatico per crisi epilettica
2 sacchetti di plastica per amputazioni
2 bende elastiche
1 telo sterile cm 100x100
Manuale primo soccorso con istruzioni per l’utilizzo dei materiali
Cassetta Pronto Soccorso Completa - Aziende Settore Edile per i cantieri Fissi e
Magazzini
Aziende Agricole, Forestali, di allevamento e assimilabili
Settore Alberghiero e Ristorazione
Contenuto minimo
Materiale aggiuntivo e integrativo specifico (all. 2-4)
Materiale integrativo per emergenza sanitaria e rianimazione
Materiale integrativo per la protezione degli occhi:
- 1 flacone di soluzione tamponata sterile di
lavaggio
- 4 tamponi bendaggio oculare
Borsa di Pronto Soccorso
Autovetture ed Automezzi Commerciali I
Guanti sterili monouso 2 paia
1 flacone 125ml di sol cut. Iodopovidone al 10%
1 flaconi da 250ml di NaCl 0,9 %
3 compresse garze sterili 10x10 cm in buste singole
1 compresse garze sterili 18x40 cm buste singole
2 teli sterili monouso
1 pinzette sterili monouso da medicazione
1 confezione rete elastica misura media
1 confezione di cotone idrofilo
1 confezione di cerotti varie misure pronti all’uso
1 rotoli di cerotto alto cm 2,5
1 paio di forbici
1 laccio emostatico
1 confezione di ghiaccio pronto uso
1 sacchetto monouso per la raccolta rifiuti sanitari
Manuale d’uso dei presidi e di primo soccorso in attesa del 118
Borsa di Pronto Soccorso
Autovetture ed Automezzi
Commerciali I I
Materiale aggiuntivo e integrativo specifico (all. 2-4
D.M.388).
1 flacone H202
4 paia di guanti in nitrile (per contaminazione da
sostanza)
1 visiera paraschizzi
3 bende garza da 10 cm
2 sacchetti ghiaccio pronto uso
Borsa di Pronto Soccorso
Autovetture ed Automezzi
Commerciali III
Materiale integrativo per emergenza sanitaria e rianimazione
1 maschera respirazione artificiale
2 lacci emostatici per arteria
2 coperte isotermiche monouso
1 apribocca in plastica atraumatico per crisi epilettica
2 sacchetti di plastica per amputazioni
2 bende elastiche
1 telo sterile cm 50x60
Manuale primo soccorso con istruzioni per l’utilizzo dei materiali
Riepilogo procedure Bls
Basic Life Support
(Supporto Vitale di Base e Defibrillazione)
Linee Guida ILCOR 2005
Centrale Operativa Provinciale 118
Caserta
MORTE CARDIACA
IMPROVVISA
Evento naturale dovuto a cause cardiache,
preceduto da un’improvvisa perdita di coscienza,
che si verifica entro 1 ora dall’inizio della
sintomatologia acuta, in un soggetto con o senza
cardiopatia nota preesistente, in cui l’epoca e la
modalità di morte sono imprevedibili.
Centrale Operativa Provinciale 118
Caserta
MORTE IMPROVVISA
-
-
Altri meccanismi che possono portare a
morte improvvisa sono:
rottura dell’aorta
rottura aneurisma subaracnoideo
rottura del cuore
embolia polmonare massiva
ecc. ecc…
Centrale Operativa Provinciale 118
Caserta
Principale causa di morte
Arresto
cardiocircolatorio
da aritmie cardiache
Centrale Operativa Provinciale 118
Caserta
Arresto Cardiaco Improvviso
Centrale Operativa Provinciale 118
Caserta
Centrale Operativa Provinciale 118
Caserta
Centrale Operativa Provinciale 118
Caserta
OBIETTIVI BLS
Riconoscere prontamente la
compromissione delle funzioni vitali e
sostenere la respirazione e la circolazione
attraverso ventilazione e massaggio
cardiaco esterno fino all’arrivo dei mezzi
efficaci per correggere la causa che ha
prodotto l’arresto cardiaco.
Centrale Operativa Provinciale 118
Caserta
REAL TIME TO
INTERVENTION
Centrale Operativa Provinciale 118
Caserta
The First GOLDEN Minutes
Centrale Operativa Provinciale 118
Caserta
Valutazione del rischio evolutivo
Un soccorritore
MORTO
NON SERVE A NESSUNO
Centrale Operativa Provinciale 118
Caserta
AGIRE IN SICUREZZA
ASSICURARSI CHE:
non ci siano carichi pendenti pericolanti
non ci sia acqua sul pavimento
non ci siano cavi elettrici
non ci siano materiali infiammabili o
esplosivi
non ci siano fughe di gas
Centrale Operativa Provinciale 118
Caserta
AGIRE IN SICUREZZA
In caso di incendio:
Non entrare in ambienti pieni di fumo
CHIAMARE i Vigili del Fuoco
Centrale Operativa Provinciale 118
Caserta
La catena della
sopravvivenza
Centrale Operativa Provinciale 118
Caserta
SEQUENZA BLS
A = AIRWAYS (apertura delle vie eree)
B = BREATHING (respiro)
C = CIRCULATION (circolo)
Centrale Operativa Provinciale 118
Caserta
AIUTO
Scuoti e chiama
Centrale Operativa Provinciale 118
Caserta
A = Airways
AIRWAYS - IPERESTENSIONE
DEL CAPO
Centrale Operativa Provinciale 118
Caserta
SOLO PER PERSONALE ESPERTO
SUBLUSSAZIONE DELLA MANDIBOLA
Quando non è possibile l’iperestensione del capo
(es. sospetto trauma cervicale)
Centrale Operativa Provinciale 118
Caserta
SUBLUSSAZIONE DELLA MANDIBOLA
Il soccorritore si posiziona dietro al capo del
paziente.
Le dita delle due mani (dall'indice all'anulare o
al mignolo) spingono verso l'alto l'angolo della
mandibola, di fronte al lobo dell'orecchio, in
modo da portare l'arcata dentaria inferiore
davanti alla superiore.
Contemporaneamente i pollici spingono in
avanti il corpo della mandibola all'altezza dei
denti anteriori, aprendo la bocca.
I gomiti devono appoggiare sul piano rigido.
I polsi devono compiere un lieve movimento
di rotazione all'indietro.
Guardo
Ascolto
Sento
Valutazione GAS: 5 secondi
Centrale Operativa Provinciale 118
Caserta
GASPING
“respiro agonico” che consiste in una
contrazione dei muscoli respiratori accessori
senza che venga prodotta un’espansione del
torace.
=
ASSENZA DEL RESPIRO
Ricapitolando…
Centrale Operativa Provinciale 118
Caserta
RESPIRA: posizione laterale di sicurezza
NON RESPIRA: massaggio cardiaco esterno
Centrale Operativa Provinciale 118
Caserta
Posizione Laterale di
Sicurezza
MASSAGGIO CARDIACO
□ Porre la parte prossimale del palmo al
centro del torace (sullo sterno e non
sulle coste)
□ Sovrapporre l’altra mano alla prima e
intrecciare le dita delle due mani
□ Non appoggiarsi sull’addome superiore
o l’estremità inferiore dello sterno
□ Frequenza compressioni = 100 al
minuto
NB: IL PUNTO DI REPERE NON E’ CONTEMPLATO
NELLE LINEE GUIDA 2005
Centrale Operativa Provinciale 118
Caserta
Centrale Operativa Provinciale 118
Caserta
Centrale Operativa Provinciale 118
Caserta
Centrale Operativa Provinciale 118
Caserta
Centrale Operativa Provinciale 118
Caserta
BLS - Basic Life Support
Centrale Operativa Provinciale 118
Caserta
Centrale Operativa Provinciale 118
Caserta
30 compressioni
+ 2 ventilazioni
Per 5 volte (circa 2,5-3 minuti di RCP)
Centrale Operativa Provinciale 118
Caserta
B = Breathing
Insufflare con bassi volumi
(500-600 ml – 6/7 ml/Kg)
in un tempo non superiore a 1 secondo per insufflazione
Centrale Operativa Provinciale 118
Caserta
bambini…
15 compressioni
+
2 insufflazioni
x
5 volte
Centrale Operativa Provinciale 118
Caserta
Nel bambino con FC < 60 bpm
con segni di ipoperfusione sistemica
è indicata la RCP
(Linee Guida ILCOR 2005)
Centrale Operativa Provinciale 118
Caserta
Centrale Operativa Provinciale 118
Caserta
Respira:
valutare coscienza
Non
respira: 1 insufflazione ogni 5
secondi X 6 volte
Centrale Operativa Provinciale 118
Caserta
RICAPITOLIAMO…
BLS PERSONALE LAICO
scuoto e chiamo
se incosciente chiedo aiuto
iperestensione capo
GAS
respira: posizione laterale di sicurezza
non respira: massaggio cardiaco
Centrale Operativa Provinciale 118
Caserta
manovra di Heimlich (pz cosciente)
manovra di Heimlich (pz incosciente)
Centrale Operativa Provinciale 118
Caserta
Arresto TESTIMONIATO
Se il soccorritore ha direttamente assistito
all’insorgenza dell’arresto (confermandone
correttamente la diagnosi) ed ha
immediatamente a disposizione un defibrillatore,
procede direttamente con la defibrillazione
(senza che sia preceduta da manovre di RCP).
Centrale Operativa Provinciale 118
Caserta
Arresto NON TESTIMONIATO
Se il soccorritore non ha direttamente assistito
all’arresto o comunque vi sia la possibilità che la
vittima non abbia ricevuto subito un’adeguata
RCP (personale non esperto o non addestrato),
prima di procedere con la defibrillazione è
necessario eseguire un ciclo di RCP 30:2 (circa 2
minuti).
Centrale Operativa Provinciale 118
Caserta
Centrale Operativa Provinciale 118
Caserta