Ottobre-Dicembre 2013 • Vol. 43 • N. 172 • Pp. 226-232
ONCologia pediatrica
I tumori dei bambini e adolescenti in Italia
Andrea Pession1-2, Roberto Rondelli2
1
2
Cattedra di Pediatria, Università degli Studi di Bologna
Unità Operativa di Pediatria, Azienda Ospedaliero-Universitaria di Bologna
Riassunto
Il tumore in età pediatrica e adolescenziale rappresenta una patologia rara, di grande interesse biologico e di estrema rilevanza sociale e di sanità pubblica,
nella quale la multidisciplinarietà ha comportato un evidente miglioramento della prognosi e della qualità di vita. In Italia dal 1975 l’Associazione Italiana
di Ematologia e Oncologia Pediatrica (AIEOP) rappresenta un punto di riferimento per la diagnosi e la terapia di questi pazienti, grazie all’attivazione di
protocolli multicentrici utilizzati nella totalità dei centri italiani di oncoematologia pediatrica.
Il quadro disegnato dalla recente monografia pubblicata dall’Associazione Italiana dei Registri Tumori in collaborazione con AIEOP, mostra una situazione in
buona parte confortante, come la riduzione dell’incidenza dei tumori pediatrici osservata nell’ultimo decennio dopo il sensibile aumento registrato a partire
dalla fine degli anni ’80, anche se tuttavia rimane più elevata che nel resto d’Europa e se, nel contempo, si è osservato un aumento dei casi tra gli adolescenti. Un’altra nota positiva viene anche dai progressi registrati nella prognosi a lungo termine. Infatti la sopravvivenza a 5 anni dalla diagnosi è migliorata,
passando dal 72% (1988-1993) all’83% (2003-2008), sovrapponibile a quanto riportato in altri paesi occidentali. E se va registrata una positiva riduzione
del fenomeno della migrazione extraregionale, dall’altra si è assistito all’aumento dell’immigrazione per motivi sanitari. Infine, nonostante l’impegno degli
epidemiologi, al giorno d’oggi ancora poco si conosce sull’eziologia dei tumori pediatrici e pertanto è consigliabile adottare il principio di precauzione al fine
di prevenire l’esposizione dei bambini a sostanze possibilmente cancerogene.
Summary
Cancer in children and adolescents is a rare disease, of great biological interest and extremely relevant in terms of social life and public health; a multidisciplinary approach to this disease has led to definite improvement in prognosis and quality of life for patients.
Since 1975, childhood cancer patients have benefited from multicentric diagnostic and treatment protocols established by the Italian Paediatric Haematology and Oncology Association (AIEOP) and used in all Italian paediatric oncology and haematology centres.
The recent monograph published by the Italian Association of Cancer Registries in collaboration with AIEOP, shows a quite reassuring situation, such as the
reduction of cancer incidence in the last decade of observation, after the increase reported from the late 1980s, even if it remains higher than in the rest
of Europe and despite the increase of tumors in adolescents.
Another encouraging element is the progress in the long-term prognosis. In fact, the 5-year survival from diagnosis has improved from 72% (1988-1993)
to 83% (2003-2008), comparable to that reported in other European countries. The monograph reports also a reduction of extra-regional migration for
diagnosis and/or treatment, while recruitment of immigrant children underwent a progressive, steady increase over the years.
Finally, despite the efforts of epidemiologists, nowadays still little is known about the etiology of pediatric cancer and therefore it is advisable to adopt the
precautionary principle in order to prevent the exposure of children to possibly carcinogenic substances.
Parole chiave: tumori, bambini, adolescenti
Key words: cancer, children, adolescent
Obiettivo
La monografia I tumori in Italia - Rapporto 2012: I tumori dei bambini
e degli adolescenti, pubblicata su “Epidemiologia & Prevenzione”,
nel numero di gennaio-febbraio 2013, offre il pretesto per fare il
punto sull’epidemiologia dei tumori dei bambini e degli adolescenti
in Italia, su un periodo di osservazione di vent’anni (AIRTUM Working
Group et al., 2013).
Introduzione
L’assistenza dei pazienti oncologici in Italia
Il tumore in età pediatrica e adolescenziale rappresenta una patologia rara, di grande interesse biologico e di estrema rilevanza
sociale e di sanità pubblica, nella quale la multidisciplinarietà ha
comportato un evidente miglioramento della prognosi e della qualità di vita.
Negli ultimi trent’anni, la ricerca medica ha investito notevoli risorse
226
per la diagnosi e la terapia di queste neoplasie, riuscendo spesso a
modificare la storia naturale della malattia, e notevole è stato l’impatto sulla pratica clinica corrente.
Fin dal 1975, i pazienti in età pediatrica con neoplasia hanno potuto beneficiare di protocolli multicentrici diagnostico-terapeutici
attivati dall’Associazione Italiana di Ematologia e Oncologia Pediatrica (AIEOP) ed utilizzati dapprima in pochi centri specializzati, quindi nella totalità dei centri oncoematologici pediatrici
italiani.
L’attività dell’AIEOP ha contribuito a migliorare la prognosi di questi pazienti, infatti se negli anni ’70 la guarigione veniva ottenuta
in meno del 30% dei casi, attualmente oltre il 70% dei casi può
considerarsi guarito a 5 anni dalla diagnosi, risultati paragonabili a
quelli ottenuti da altri gruppi cooperatori occidentali (Pession et al.,
2008). Due elementi hanno contribuito a ciò: da un lato il crescente
reclutamento in studi clinici controllati per le diverse neoplasie e
dall’altro l’erogazione della terapia in centri altamente specializzati.
Attualmente sono 54 i centri aderenti all’AIEOP, distribuiti su quasi
tutto il territorio nazionale (Fig. 1).
I tumori dei bambini e adolescenti in Italia
adolescenti, senza differenze sostanziali per area geografica. Questi
tassi d’incidenza, anche se inferiori a quelli riportati nella monografia precedente, sono ancora relativamente elevati, se paragonati a
quelli registrati negli Stati Uniti e nei paesi dell’Europa settentrionale
(Pritchard-Jones et al., 2006; Kaatsch, 2010).
Il rapporto tra casi osservati e casi attesi
I centri AIEOP hanno dimostrato la capacità di reclutare la quasi totalità
dei casi attesi in età 0-14 anni di leucemie e linfomi, nonché dei casi
affetti da tumore a forte componente genetica, quali i neuroblastomi,
i tumori di Wilms, i retinoblastomi e gli epatoblastomi. Una particolare
lacuna nella rete AIEOP è invece risultata essere quella dei tumori del
sistema nervoso centrale (SNC) (< 30% dell’atteso) che vengono diagnosticati e trattati per lo più in centri di neurochirurgia che non aderiscono all’AIEOP. Un’ulteriore carenza è rappresentata dai carcinomi,
quali quelli tiroidei e i melanomi, seguiti prevalentemente da centri
specializzati non AIEOP (Pession e Rondelli, 2008).
Per quanto riguarda gli adolescenti, i centri AIEOP hanno fatto registrare reclutamenti molto bassi rispetto all’atteso, con valori del
10%, relativi al periodo 1989-2006, con un massimo per i sarcomi
ossei e neuroblastomi (> 40%) e minimo per carcinomi e melanomi
(< 1%) (Ferrari et al., 2009).
Figura 1.
Numero dei centri AIEOP per regione e area geografica.
Risultati
L’incidenza dei tumori pediatrici
I dati di incidenza, in Italia come in quasi tutti i paesi del mondo,
sono prodotti dai registri tumori di popolazione che in alcuni casi coprono tutto il territorio nazionale, ed in altri, come l’Italia, solo parte
della popolazione residente. In Italia, circa il 50% della popolazione
è coperto da un registro tumori dell’Associazione Italiana dei Registri
Tumori (AIRTUM).
Ogni anno in Europa si ammalano 140 bambini ogni milione di soggetti
di età 0-14 anni, con qualche variabilità tra i vari paesi e tra Europa
dell’Est e dell’Ovest. Questo tasso di incidenza è peraltro aumentato con
un incremento annuo variabile dallo 0,8 al 2,1% a seconda di istotipo,
età, sesso e nazione di residenza. L’aumento nei paesi europei è stato
rilevante per tutti i tumori e pari all’1% annuo (Kaatsch et al., 2006).
Monografia 2012 - Tumori infantili in calo: ma siamo ancora
superiori al resto d’Europa
Un dato incoraggiante è che l’aumento dell’incidenza dei tumori infantili registrato in Italia fino alla seconda metà degli anni ’90 si è
arrestato.
Risulta infatti che nell’ultimo decennio l’andamento dell’incidenza
di tutti i tumori maligni nei bambini (età 0-14 anni) è stazionario;
inoltre, dal 1995, i casi di leucemia acuta linfoblastica sono diminuiti
del 2% su base annua.
Negli adolescenti (età 15-19 anni), al contrario, l’incidenza di tutti i
tumori maligni è aumentata in media del 2% l’anno: soprattutto nelle
femmine (+2%), per lo più linfomi di Hodgkin, mentre in entrambi i
sessi si registra un aumento dei tumori della tiroide (+8%).
Attualmente sono circa 1380 e 780 rispettivamente i bambini e gli
adolescenti che ogni anno in Italia si ammalano di tumore maligno,
pari a 164 casi per milione di bambini e 269 casi per milione di
Monografia 2012 - Rapporto casi osservati e casi attesi buono,
tranne che per gli adolescenti
Le stime recenti relative al triennio 2008-2010 confermano l’ottimo
reclutamento dell’AIEOP nella fascia di età 0-14 anni, che nel complesso fa registrare un 92% dell’atteso, con valori soddisfacenti per
quasi tutti i tipi di tumore, SNC compreso (Tab. I).
Per gli adolescenti il rapporto tra casi osservati e casi attesi risulta
invece di appena il 25%, con valori superiori al 90% solo per tumori
ossei e neuroblastomi.
Infine, quando si analizza il rapporto osservati/attesi per regione di
residenza o loro aggregazioni in macroaree, questo risulta molto simile nelle varie aree geografiche: 64% al Nord, 70% al Centro e 63%
al Sud e nelle Isole.
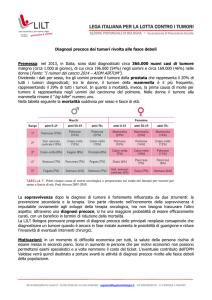
La sopravvivenza
è noto che i tumori rimangono la seconda causa di morte, dopo gli
incidenti, nei bambini tra 0 e 14 anni, con un tasso di mortalità pari a
2.8-3.5 morti ogni 100000 bambini (Bosetti et al., 2010).
Nel corso degli ultimi 3-4 decenni, la sopravvivenza (SUR) dei bambini affetti da tumore è notevolmente aumentata nei paesi ad alto
reddito grazie al perfezionamento di strumenti diagnostici, strategie
terapeutiche e sviluppo di gruppi cooperatori.
Un’analisi condotta in 23 stati europei riporta una SUR a 5 anni dalla
diagnosi pari all’81% in bambini e all’87% in adolescenti affetti da
tumore, diagnosticati nel periodo 1995-2002 (Gatta et al., 2009).
I dati pubblicati dall’AIEOP nel 2008 riportano, in una popolazione
di oltre 10000 bambini oncologici nel periodo 1989-1998, una SUR
globale a 5 e 10 anni dalla diagnosi rispettivamente di 73% e 69%,
del 76% e 73% per i disordini linfoproliferativi e del 68% e 65% per
i tumori solidi. (Pession et al., 2008).
Monografia 2012 - Sopravvivenza a lungo termine in aumento:
maggiore probabilità di guarigione
Attualmente, la SUR a 5 anni dalla diagnosi di tumore è dell’82% nei
bambini e dell’86% negli adolescenti, valori sovrapponibili a quanto
riportato in altri paesi occidentali. Inoltre, la SUR a lungo termine
(15 anni) è solo di poco inferiore, a testimoniare una probabilità di
guarigione elevata in entrambe le classi di età.
227
A. Pession, R. Rondelli
Tabella I.
Rapporto tra il numero di casi osservati (O) nella banca dati AIEOP Mod.1.01 nel periodo 2008-2010 in Italia e il numero di casi attesi (A) in base
ai tassi di incidenza AIRTUM dello stesso periodo, per tipo di tumore e fasce di età.
ICCC-3
Tipo di tumore
O
A
O/A (IC 95%)
O
A
O/A (IC 95%)
I
Leucemie
1403
1335
1.05 (1.00-1.11)
117
265
0.44 (0.37-0.53)
II
Linfomi
661
649
1.02 (0.94-1.10)
189
807
0.23 (0.20-0.27)
III
Tutti i tumori del SNC
764
916
0.83 (0.78-0.90)
80
257
0.31 (0.25-0.39)
IV
Neuroblastoma e altri tumori del SNP
366
329
1.11 (1.00-1.23)
6
6
1.00 (0.45-2.23)
V
Retinoblastoma
75
96
0.79 (0.63-0.98)
0
VI
Tumori del rene
202
209
0.97 (0.84-1.11)
4
12
0.33 (0.13-0.89)
VII
Tumori del fegato
56
48
1.16 (0.89-1.50)
6
11
0.55 (0.25-1.21)
VIII
Tumori maligni delle ossa
164
212
0.77 (0.66-0.90)
100
110
0.91 (0.75-1.11)
IX
Tumori dei tessuti molli e altri sarcomi
extra-ossei
253
268
0.95 (0.84-1.07)
63
150
0.42 (0.33-0.54)
X
Tumori a cellule germinali, tumori
trofoblastici e neoplasie delle gonadi
121
128
0.94 (0.79-1.13)
32
236
0.14 (0.10-0.19)
XI
Altre neoplasie maligne epiteliali e
melanomi
59
206
0.29 (0.22-0.37)
19
599
0.03 (0.02-0.05)
XII
Altre e non specificate neoplasie maligne
26
92
0.28 (0.19-0.42)
10
51
0.20 (0.11-0.37)
4150
4488
0.92 (0.90-0.95)
626
2504
0.25 (0.23-0.27)
Tutti i tumori maligni
0-14 anni
15-19 anni
Legenda: ICCC-3, International Classification of Childhood Cancer-Third Edition; IC 95%, intervallo di confidenza al 95%; SNC, sistema nervoso centrale; SNP, sistema
nervoso periferico.
La SUR a 5 anni dalla diagnosi risulta però diversa per i vari sottogruppi
di età: 78%, età <1 anno; 83%, età 1-4 anni; 79%, età 5-9 anni; 83%,
età 10-14 anni e anche per quanto riguarda il tipo di tumore (Tab. II).
La SUR degli adolescenti è migliorata negli ultimi 15 anni nel nostro
Paese, con un valore globale superiore all’80% nel periodo 20032008. Questi valori sono simili a quelli relativi all’Europa riportati all’inizio degli anni Duemila dal progetto EUROCARE 4 (Gatta et al., 2009).
L’eziologia
Purtroppo, poco si sa ancora sull’eziologia dei tumori pediatrici. Solo
il 5% ha una chiara origine genetica, e per meno del 3% è plausibile
una diretta correlazione con esposizioni ambientali (infezioni, agenti
fisici, sostanze chimiche). Ne consegue che, per oltre il 90% dei
tumori, la causa è ignota.
I fattori di rischio ad oggi studiati sono numerosi, ma le conclusioni
in merito al loro ruolo causale sono ancora molto incerte.
Monografia 2012 - L’eziologia è ancora ampiamente sconosciuta
Premesso che il significato dell’incremento dei tumori infantili, verificatosi negli ultimi decenni in evidente concomitanza con l’aumento,
ancor più marcato, e la progressiva anticipazione nell’età di insorgenza
di molte patologie cronico-degenerative, potrebbe deporre per un’origine embrio-fetale e/o trans generazionale di queste patologie per le
quali si imporrebbe una prevenzione primaria ed una integrazione del
paradigma di cancerogenesi infantile per il quale potrebbe aver un ruolo
fondamentale l’assetto epigenetico, la definizione di causa di tumore
pediatrico andrebbe riservata solo per le esposizioni per le quali le Monografie IARC esprimono una valutazione di “sufficiente evidenza” di
cancerogenicità, riferita specificamente all’esposizione nei bambini.
A questo proposito, per quanto riguarda le radiazioni ionizzanti, una
recente revisione della letteratura ribadisce il ruolo dell’esposizione
228
a radiazioni ionizzanti, non solo diretta, ma anche prenatale in utero,
in cui la IARC, basandosi soprattutto sulla coorte dei sopravvissuti
alla bomba atomica, conclude che l’aumento di rischio di tumori comincia nell’infanzia e persiste a lungo nell’età adulta (IARC, 2009a).
Per la maggior parte della popolazione la fonte d’esposizione non naturale più importante è rappresentata dagli esami radiografici a fini diagnostici e dalla radioterapia. Tra gli esami radiografici, la TC è la tecnica
che comporta il più alto livello di esposizione, con dimostrato aumento di
incidenza di leucemie e tumori SNC, proporzionale alla dose cumulativa
di radiazioni prima dei 22 anni d’età (Pearce et al., 2012).
La IARC ha stabilito che c’è un’evidenza limitata che campi elettrici e magnetici a bassa frequenza causino leucemia nei bambini,
mentre l’effetto dell’esposizione a radiofrequenze (es. telefoni cellulari) è ancora controverso. Pertanto resta indicato un atteggiamento
precauzionale, raccomandando, ad esempio, l’uso dell’auricolare
soprattutto nei bambini (IARC, 2002; IARC, 2013).
Vi è evidenza che il fumo passivo causi epatoblastomi nei bambini
esposti, così come per l’uso di pesticidi in gravidanza o durante l’infanzia che risulta associato a maggior rischio di leucemie e linfomi,
così come per l’esposizione lavorativa peri-concezionale dei genitori
ad alcune sostanze quali solventi o idrocarburi (IARC, 2012a; Vinson
et al., 2011; IARC, 2012c; Miligi et al., 2013).
Nota è inoltre l’associazione tra agenti infettivi e alcuni tipi di tumore
in età pediatrica, quali: virus di Epstein-Barr e linfomi, virus dell’epatite B e C ed epatocarcinomi, virus HIV e neoplasie emolinfopoietiche
(IARC, 2009b).
Anche i fattori genetici ereditari hanno un ruolo importante nell’eziologia dei tumori in età pediatrica. Infatti è noto che alcune malattie
congenite aumentano il rischio di diverse neoplasie infantili, come la
sindrome di Down, che comporta un rischio elevato di leucemia, o in
caso di neurofibromatosi di tipo 1, atassia-telangectasia o anemia di
Fanconi, dove l’incidenza di leucemie e linfomi è molto elevata. La
I tumori dei bambini e adolescenti in Italia
Tabella II.
Sopravvivenza osservata (OS) a 5 anni con l’approccio di periodo per bambini (01-14 anni) e adolescenti (15-19 anni) per le principali categorie
di tumori maligni. Banca dati AIRTUM, periodo 2003-2008.
ICCC-3
Tipo di tumore
0-14 anni
15-19 anni
I
Leucemie
OS % (IC 95%)
OS % (IC 95%)
85 (83-87)
72 (65-78)
Ia Leucemia acuta linfoblastica
89 (86-91)
68 (57-76)
Ib Leucemia acuta mieloblastica
65 (56-73)
68 (53-79)
Linfomi
89 (86-92)
91 (89-93)
IIa Linfoma di Hodgkin
94 (90-97)
94 (91-96)
IIb Linfoma non-Hodgkin (compreso Linfoma di Burkitt)
84 (79-89)
83 (76-88)
III
Tumori maligni del SNC
64 (59-68)
67 (57-75)
IIIc Tumore embrionale intracranico e intraspinale
62 (53-70)
79 (57-91)
IV
Neuroblastoma e altri tumori del SNP
73 (67-78)
48 (10-79)
V
Retinoblastoma
99 (91-100)
-
VI
Tumori del rene
89 (83-93)
100
VII
Tumori del fegato
82 (65-92)
48 (8-81)
VIII
Tumori maligni delle ossa
64 (56-71)
64 (52-73)
VIIIa Osteosarcoma
66 (54-75)
66 (48-78)
II
IX
VIIIc Sarcoma di Ewing e altri sarcomi dell’osso
64 (52-74)
53 (33-70)
Tumori dei tessuti molli e altri sarcomi extra-ossei
79 (73-84)
71 (61-78)
IXa Rabdomiosarcoma
74 (63-81)
62 (40-77)
X
Tumori a cellule germinali, tumori trofoblastici e neoplasie delle gonadi
87 (78-92)
94 (89-96)
XI
Altre neoplasie maligne epiteliali e melanomi
94 (89-97)
94 (92-96)
XIb Carcinoma della tiroide
XII
Altre e non specificate neoplasie maligne
100
100
82 (80-83)
86 (84-87)
Tutti i tumori maligni
Legenda: ICCC-3, International Classification of Childhood Cancer-Third Edition; IC 95%, intervallo di confidenza al 95%; SNC, sistema nervoso centrale; SNP, sistema
nervoso periferico.
neurofibromatosi di tipo 1 è un fattore di rischio anche per i tumori del
SNC e con la sindrome di Li-Fraumeni rappresenta uno dei fattori di
rischio noti più importanti per i sarcomi dei tessuti molli (Seif, 2011).
Per quanto riguarda l’associazione con fattori perinatali, questa è stata
presa in considerazione, in particolare con i tumori che hanno incidenza più elevata nel primo anno di vita, ipotizzando che il rischio elevato
alla nascita possa risultare da esposizioni della madre in gravidanza.
Recentemente sono comparsi in letteratura alcuni lavori che riferiscono aumenti significativi del rischio relativo di istiocitosi e leucemie
per trattamenti di stimolazione dell’ovulazione (Petridou et al., 2012).
Tra gli altri fattori che risultano essere associati ad un aumento del
rischio di tumore in età pediatrica, vanno citati l’età avanzata della
madre e l’elevato peso alla nascita, così come la presenza di malformazioni che si associa più spesso a tumori delle cellule germinali,
retinoblastoma, sarcomi dei tessuti molli e leucemie (Johnson et al.,
2009; Caughey e Michels, 2009; Carozza et al., 2012).
Infine, va citata la possibile associazione tra il consumo di alcol in gravidanza e rischio di leucemia mieloblastica nel bambino (IARC, 2012a).
Migrazione
Con il termine “migrazione sanitaria” s’intende comunemente il ricovero in una struttura ospedaliera localizzata in una regione (o nazione)
diversa rispetto a quella di residenza; rappresenta un fenomeno al-
quanto rilevante in termini quantitativi: infatti interessa l’8,3% della
popolazione infantile italiana, valore superiore dello 0,5% a quello relativo a tutta la popolazione (Centro studi investimenti sociali, 2011).
Sebbene la migrazione è un possibile indicatore di disuguaglianza
nell’accesso ai servizi sanitari, non sempre e non necessariamente
deve essere considerata un fenomeno negativo. Infatti, in alcuni casi,
come la diagnosi e la terapia di malattie rare come i tumori pediatrici, oppure in caso di prestazioni che richiedono un volume adeguato
di pazienti per assicurare qualità ed efficienza, è ragionevole favorire
l’affluenza dei pazienti presso strutture di riferimento specializzate.
Da sempre questo fenomeno è stato registrato dall’AIEOP e valutato
nell’ordine del 25% nel periodo 1989-2000, interessando soprattutto
i casi residenti nelle regioni del Sud e delle Isole, con punte di oltre il
50%, soprattutto nel caso di pazienti affetti da tumori solidi, e con flussi migratori indirizzati prevalentemente a centri AIEOP del Nord Italia.
Monografia 2012 - Migrazione: ancora elevata al sud e nelle
isole, ma in costante diminuzione
I dati dell’AIEOP, riferiti al periodo 2001-2010, dimostrano un accesso alle cure diversificato per età ed area geografica di residenza.
La migrazione extraregionale per la diagnosi e/o il trattamento dei
pazienti pediatrici verso un centro AIEOP di una regione diversa rispetto a quella di residenza interessa nel periodo 2006-2010 circa
il 20% dei casi arruolati, ma mentre risulta quasi trascurabile per
229
A. Pession, R. Rondelli
chi risiede al Nord, è particolarmente rilevante per i bambini che
risiedono in alcune regioni del Sud e nelle Isole, dove può riguardare
oltre il 30% dei casi (Tab. III).
Il fenomeno migratorio che colpisce prevalentemente i casi affetti da
tumore solido (28%), rispetto a quelli con leucemie o linfomi (11%),
si è significativamente ridotto negli ultimi 5 anni considerati, sia globalmente, sia per area geografica e patologia, con valori inferiori
anche del 5% rispetto al quinquennio precedente, anche grazie al
miglioramento dell’organizzazione dei centri AIEOP, della collaborazione con i pediatri di famiglia e della fiducia delle famiglie nei centri
vicini alla propria residenza.
Immigrazione
Mentre la migrazione all’estero per la cura dei tumori infantili è un
fenomeno non più così frequentemente osservato nel nostro Paese come in passato, da oltre dieci anni si assiste ad un aumento
dell’immigrazione sanitaria verso centri italiani, che ha portato la
quota dei bambini stranieri con tumore a quadruplicare dal 1999
ad oggi. Si tratta di bambini che provengono principalmente da paesi europei, ma anche da altri continenti, talora a seguito di accordi
nazionali, ma altre volte si tratta di bambini appartenenti a famiglie
entrate nel nostro Paese in modo irregolare, che oltre al problema
oncologico devono affrontare anche l’incertezza della vita quotidiana
(Rondelli et al., 2011).
Monografia 2012 - Immigrazione: in aumento i casi immigrati
per motivi sanitari
Con l’aumento dell’immigrazione, risultano in costante crescita anche i bambini nati all’estero curati nei centri AIEOP, passati da un 2%
del totale nel 1999 all’8% nel 2008.
Nel periodo considerato, la maggior parte dei bambini immigrati risulta provenire dall’Europa (65,7%): il 40,1% da paesi extra
Unione europea, quali Albania (21,5%), Ex-Jugoslavia (10,9%),
Ucraina (4,3%) e Russia (1,0%); il 25,6% da paesi dell’Unione europea, quali Romania (16,8%), Germania (2,1%) e Grecia (1,7%).
Il 13,2% proviene dall’America Latina, soprattutto da Venezuela
(4%) e Ecuador (1,9%). Il 10,8% proviene dall’Africa: Marocco
(3,8%), Libia (1,6%); il 10,1% dall’Asia: Iraq (1,4%); 2 casi (0.2%)
dall’Oceania.
La provenienza dei casi, oltre che dalla vicinanza geografica, può
essere condizionata, come per Iraq e Venezuela, da programmi di
cooperazione sanitaria esistenti tra l’Italia e questi paesi, in accordo
con quanto previsto dai principi guida della cooperazione italiana
allo sviluppo.
Conclusioni
I risultati della monografia 2012 sui tumori infantili sono in buona
parte confortanti, se pensiamo all’incidenza dei tumori nei bambini,
che dopo un significativo aumento del 3% annuo dalla fine degli
anni ’80 alla fine degli anni ’90, ha iniziato a diminuire di circa l’1%
l’anno nell’ultima decade, anche se rimane più elevata che nel resto
d’Europa.
Una nota positiva viene anche dai progressi registrati nella prognosi a lungo termine, dovuti soprattutto all’arruolamento dei casi nei
protocolli multicentrici attivati dall’AIEOP fin dagli anni ’70. La SUR a
5 anni dopo una diagnosi di tumore è migliorata, passando dal 72%
(1988-1993) all’83% (2003-2008), con un valore attuale dell’82%
nei bambini e dell’86% negli adolescenti, sovrapponibile a quanto
riportato in altri paesi occidentali. Rimangono tuttavia dei sottogruppi di età (es. < 1 anno) e/o patologia (es. tumori SNC) in cui la SUR
Tabella III.
Migrazione extraregionale per periodo di diagnosi.
Regione residenza
2001-2005
Migrazione % (IC 95%)
2006-2010
Migrazione % (IC 95%)
Differenza %
17.1 (13.8-20.4)
19.4 (16.1-22.4)
+ 2.3
Piemonte
Lombardia
Trentino Alto Adige
Veneto
6.7 (5.1-8.3)
7.1 (5.6-8.6)
+ 0.4
92.1 (86.0-98.2)
93.5 (88.5-98.5)
+ 1.4
8.4 (6.0-10.8)
7.2 (5.1-9.3)
- 1.2
Friuli Venezia Giulia
18.5 (11.8-25.2)
15.8 (9.7-21.9)
- 2.6
Liguria
11.0 (6.0-16.1)
7.0 (3.0-11.0)
- 4.0
Emilia Romagna
22.0 (17.8-26.2)
15.3 (12.0-18.6)
- 6.7
Toscana
12.6 (9.1-16.1)
5.9 (3.6-8.2)
- 6.8
Umbria
36.9 (27.6-46.2)
41.4 (31.7-51.1)
+ 4.5
Marche
28.9 (21.6-36.2)
19.2 (13.0-24.2)
- 9.7
8.7 (6.3-11.1)
8.7 (6.4-10.9)
-
Lazio
Abruzzo
64.9 (57.4-72.4)
63.2 (54.7-71.7)
- 1.7
Campania
31.1 (27.7-34.5)
25.6 (22.6-28.6)
- 5.4
Puglia
46.8 (42.4-51.2)
38.6 (34.3-42.9)
- 8.2
Calabria
40.7 (34.1-47.3)
43.2 (36.9-49.5)
+ 2.4
Sicilia
34.5 (30.7-38.3)
32.5 (28.7-36.3)
- 2.0
Sardegna
34.4 (27.0-41.8)
26.9 (20.3-33.5)
- 7.5
ITALIA
23.6 (22.6-24.6)
20.5 (19.6-21.4)
- 3.1
Legenda: IC 95%, intervallo di confidenza al 95%.
230
I tumori dei bambini e adolescenti in Italia
non è soddisfacente e pertanto sono necessari ulteriori progressi nel
trattamento di queste forme.
Tra le criticità emerse risulta particolarmente importante quella relativa sia all’aumento dei tumori negli adolescenti, sia al loro basso
reclutamento nei centri pediatrici. L’assistenza agli adolescenti è
ancora inadeguata, ed è strategico esplorare strumenti alternativi
alla rete dei centri AIEOP, quale quella dei registri tumori aderenti
all’AIRTUM, con i quali è nata una collaborazione che ha già portato
a pianificare progetti comuni sull’argomento.
Un altro fenomeno positivo è rappresentato dalla riduzione del
fenomeno della migrazione extraregionale dovuta alla sempre
più capillare diffusione dei centri AIEOP sul territorio nazionale.
Il fenomeno si è ridotto significativamente nel tempo, arrivando ora
a interessare circa il 20% dei casi arruolati.
Una sfida che si sta delineando per il prossimo futuro è rappresentata al contempo dall’aumento dell’immigrazione sanitaria. Se da una
parte il fenomeno dell’immigrazione è un flusso che pare inarresta-
bile, sebbene minore e con caratteristiche diverse, l’immigrazione a
scopi sanitari di bambini e adolescenti affetti da tumore è in costante aumento e prevalentemente segue canali istituzionali o umanitari
che possono essere in qualche modo pianificati.
Infine, risulta estremamente rilevante il fatto che ancora poco si
conosce sull’eziologia dei tumori pediatrici. L’elenco delle sostanze
di cui si ha la certezza che causino tumore nel bambino è ancora limitato, se paragonato a quello dell’adulto. Alle sostanze vanno
poi aggiunte le infezioni, i comportamenti, l’alimentazione e il fatto
che più spesso si assiste ad un’esposizione multipla, basti pensare all’inquinamento atmosferico. Pertanto questo è il motivo che
impone di adottare il principio di precauzione al fine di prevenire
l’esposizione dei bambini a sostanze possibilmente cancerogene,
consapevoli come sia ancora lungo il cammino da fare da parte di
epidemiologi, pediatri oncologi e operatori sanitari a qualunque titolo
coinvolti, per migliorare ancora di più il presente e il futuro di bambini e adolescenti.
Box di orientamento
Tumori infantili in calo: ma siamo ancora superiori al resto d’Europa
Eziologia ancora ampiamente sconosciuta
Sopravvivenza a lungo termine in aumento: maggiore probabilità di guarigione
Assistenza agli adolescenti ancora inadeguata: ne può risentire la prognosi
Migrazione: ancora elevata al sud e nelle isole, ma in costante diminuzione
Immigrazione: in aumento i casi immigrati per motivi sanitari
Bibliografia
AIRTUM Working Group; CCM; AIEOP Working Group. Italian cancer figures, report 2012: Cancer in children and adolescents. Epidemiol Prev 2013;37:1-225.
** Primo rapporto targato AIRTUM e AIEOP, contenente i dati più aggiornati sui
tumori che colpiscono bambini e adolescenti italiani.
Bosetti C, Bertuccio P, Chatenoud L, et al. Childhood cancer mortality in Europe,
1970-2007. Eur J Cancer 2010;46(2):384-94.
Carozza SE, Langlois PH, Miller EA, et al. Are children with birth defects at higher
risk of childhood cancers? Am J Epidemiol 2012;175(12):1217-24.
Caughey RW, Michels KB. Birth weight and childhood leukemia: a meta-analysis
and review of the current evidence. Int J Cancer 2009;124(11):2658-70.
Centro studi investimenti sociali. Il sistema del welfare. 45° Rapporto sulla situazione sociale del Paese/2011. Roma, CENSIS, 2011.
Ferrari A, Dama E, Pession A, et al. Adolescents with cancer in Italy: Entry into the national
cooperative paediatric oncology group AIEOP trials. Eur J Cancer 2009;45:328-34.
* Primo lavoro collaborativo AIEOP e AIRTUM su incidenza e sopravvivenza negli
adolescenti affetti da tumore.
Gatta G, Zigon G, Capocaccia R, et al. Survival of European children and young
adults with cancer diagnosed 1995-2002. Eur J Cancer 2009;45(6):992-1005.
* Importante studio collaborativo (EUROCARE) sulla sopravvivenza di oltre 70000
tra bambini e adolescenti affetti da neoplasia che ha coinvolto 83 registri tumori
di 23 paesi europei.
IARC monographs on the evaluation of carcinogenic risks to humans. Volume
80. Non-Ionizing Radiation, Part 1: Static and Extremely Low-Frequency (ELF)
Electric and Magnetic Fields. Lyon, IARC, 2002.
IARC monographs on the evaluation of carcinogenic risks to humans. Volume
100D. Radiation. Lyon, IARC, 2009a.
IARC monographs on the evaluation of carcinogenic risks to humans. Volume
100B. Biological Agents. Lyon, IARC, 2009b.
IARC monographs on the evaluation of carcinogenic risks to humans. Volume
100E. Personal habits and indoor combustions. Lyon, IARC, 2012a.
IARC monographs on the evaluation of carcinogenic risks to humans. Volume
100F. Chemical Agents and Related Occupations. Lyon, IARC, 2012c.
IARC monographs on the evaluation of carcinogenic risks to humans. Volume
102. Non-Ionizing Radiation, Part 2: Radiofrequency Electromagnetic Fields.
Lyon, IARC, 2013.
Johnson KJ, Carozza SE, Chow EJ, et al. Parental age and risk of childhood
cancer: a pooled analysis. Epidemiology 2009;20(4):475-83.
Kaatsch P, Steliarova-Foucher E, Crocetti E, et al. Time trends of cancer incidence in European children (1978-1997): report from the Automated Childhood
Cancer Information System project. Eur J Cancer 2006;42(13):1961-71.
* Importante studio collaborativo (ACCIS) sui trend temporali di incidenza nel
periodo 1978-1997 in Europa di oltre 77000 casi in età pediatrica affetti da
neoplasia, che ha coinvolto 33 registri tumori di 15 paesi europei.
Kaatsch P. Epidemiology of childhood cancer. Cancer Treat Rev 2010;36(4):27785.
Miligi L, Benvenuti A, Mattioli S, et al. Risk of childhood leukaemia and non
Hodgkin lymphoma after parental occupational exposure to solvents and other
industrial exposures: the SETIL Study. Occup Environ Med 2013;70(9):648-55.
* Prima pubblicazione dello studio collaborativo italiano multicentrico (SETIL)
sull’eziologia di leucemie acute e linfomi non-Hodgkin in età pediatrica, in relazione alle esposizioni professionali dei genitori.
Pearce MS, Salotti JA, Little MP, et al. Radiation exposure from CT scans in childhood and subsequent risk of leukaemia and brain tumours: a retrospective cohort study. Lancet 2012;380(9840):499-505.
Pession A, Dama E, Rondelli R, et al. Survival of children with cancer in Italy,
1989-98. A report from the hospital based registry of the Italian Association of
Paediatric Haematology and Oncology (AIEOP). Eur J Cancer 2008;44:1282-9.
* Prima pubblicazione dell’AIEOP sulla sopravvivenza di oltre 10000 bambini
trattati nel periodo 1989-1998, per periodo di diagnosi, sesso e patologia.
Pession A, Rondelli R. The italian hospital-based registry of paediatric cancer run
by AIEOP. Epidemiologia & Prevenzione 2008;32(2):102-5.
Petridou ET, Sergentanis TN, Panagopoulou P, et al. In vitro fertilization and
risk of childhood leukemia in Greece and Sweden. Pediatr Blood Cancer.
2012;58(6):930-6.
231
A. Pession, R. Rondelli
Pritchard-Jones K, Kaatsch P, Steliarova-Foucher E, et al. Cancer in children and
adolescents in Europe: developments over 20 years and future challenges. Eur J
Cancer 2006;42(13):2183-90.
Rondelli R, Dini G, De Rosa M, et al. Foreign children with cancer in Italy. Ital J
Pediatr 2011;37:44.
* Prima pubblicazione relativa al fenomeno dell’immigrazione sanitaria di bam-
bini nati e/o residenti all’estero affetti da tumore che interessa i centri AIEOP.
Seif AE. Pediatric leukemia predisposition syndromes: clues to understanding
leukemogenesis. Cancer Genet 2011;204(5):227-44.
Vinson F, Merhi M, Baldi I, et al. Exposure to pesticides and risk of childhood
cancer: a meta-analysis of recent epidemiological studies. Occup Environ Med
2011;68(9):694-702.
Corrispondenza
Andrea Pession, Direttore U.O. Pediatria, Policlinico S. Orsola-Malpighi, Azienda Ospedaliero-Universitaria di Bologna, Via Massarenti, 11, 40138
Bologna. Tel./Fax.: +39 051 346044. E-mail: [email protected]
232