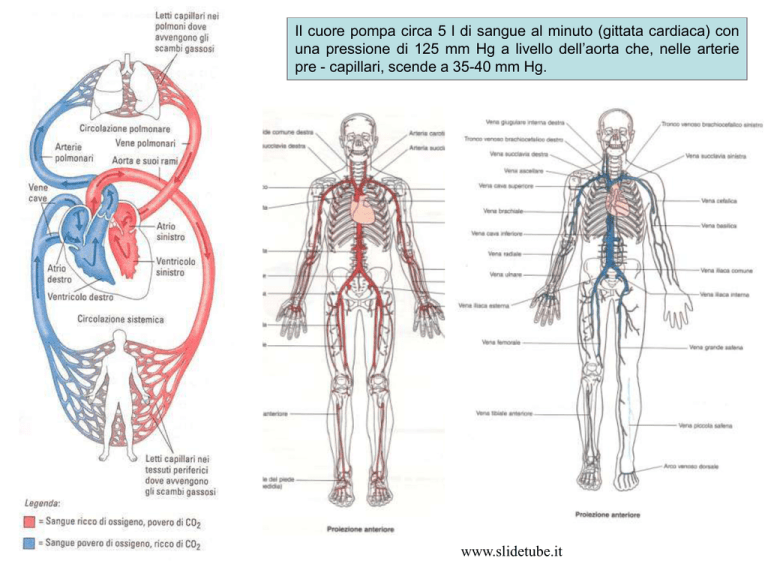
Il cuore pompa circa 5 l di sangue al minuto (gittata cardiaca) con
una pressione di 125 mm Hg a livello dell’aorta che, nelle arterie
pre - capillari, scende a 35-40 mm Hg.
www.slidetube.it
PICCOLA CIRCOLAZIONE
L’ostruzione di un arteria polmonare da parte di un embolo
(trombo, grasso, bolla d’aria) provoca una tromboembolia
polmonare; se l’embolo è di grosse dimensioni si ha
insufficienza respiratoria acuta che può portare alla morte
in pochi minuti
www.slidetube.it
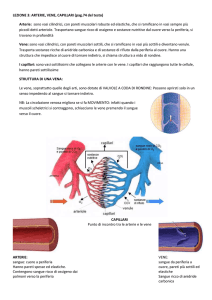
La parete di arterie e vene è formata da tre strati: tonaca intima, media, avventizia.
Nei capillari (circa 6 micron) solo endotelio che poggia sulla membrana basale.
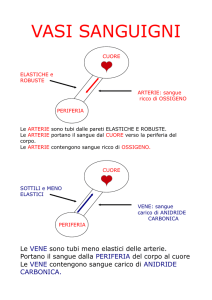
Arterie elastiche (grosso calibro > di 7 mm): attenuano le oscillazioni di pressione fra diastole e
sistole grazie al ritorno elastico della loro parete: il flusso da intermittente diventa continuo. Nelle
arterie di tipo muscolare e nelle arteriole (< di 2,5 mm), la parete offre resistenza che si può
regolare (vasocostrizione o vasodilatazione).
Arterie anastomotiche: i rami si anastomizzano tra loro, quindi se un ramo si occlude il tessuto
riceve sangue deviato nei rami collaterali.
Arterie di tipo terminale: da ciascuno dei rami si forma una rete capillare, quindi se un ramo si
occlude il tessuto non vascolarizzato va in necrosi. Ad es. a. centrale della retina, aa. coronarie.
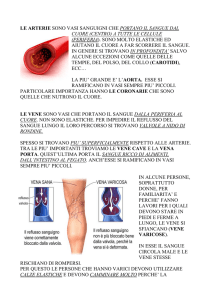
Arteriosclerosi = “indurimento delle arterie” (fibre collagene sostituiscono la componente elastica e muscolare
deteriorate. Nell’endotelio si possono accumulare depositi di lipidi (colesterolo) che ostacolano il flusso del sangue =
aterosclerosi > ischemia e infarto (cuore), ictus (cervello), gangrena (arti).
Piaghe da decubito
La pressione è la forza esercitata dal sangue sulla parete delle
arterie. La sistole ventricolare provoca la distensione delle
pareti elastiche, segue la retrazione dell’arteria che
corrisponde alla diastole ventricolare. L’alternanza di
espansione e retrazione dell’arteria è una pulsazione ritmica
che viene percepita in arterie superficiali.
La parete delle vene è più sottile ed il
lume più ampio rispetto alle arterie
Le vene sono più numerose delle arterie
(rapporto di 2:1), al taglio collassano.
Malattie delle vene: flebiti
Le vene profonde generalmente decorrono con le arterie
Le vene superficiali non sono accompagnate da arterie e si versano nelle vene profonde
La vena cubitale mediana è la vena di elezione
per le iniezioni endovenose e per i prelievi
I seni venosi della dura madre
Capillare a parete continua
Capillare a parete fenestrata
Con l’età le pareti dei capillari si modifica e si
riduce l’apporto di O2 a livello cutaneo, il
DIABETE accelera questo processo
Ricorda le piaghe da decubito
Edema =
ristagno di liquido interstiziale per
ipertensione, insufficienza cardiaca, danni epatici,
infiammazione, tumori
La linfa torna nel sistema venoso attraverso:
1) Il dotto linfatico destro
2) Il dotto toracico
La linfa contiene poche proteine, cataboliti, chilomicroni, CO2,
microrganismi, c. tumorali. La circolazione linfatica è una via
accessoria di deflusso che permette di rimuovere proteine e cellule
non drenate dai capillari sanguigni.
I linfonodi rimuovono
dal circolo linfatico
batteri, c. tumorali e
producono
linfociti
per
le
risposte
immunitarie
Area nuda> permette di arrivare al pericardio evitando il polmone
Il mediastino è il compartimento centrale della cavità toracica (spazio compreso tra i due polmoni) e contiene tutti i
visceri toracici eccetto i polmoni. E’ diviso in mediastino superiore ed inferiore dal piano teso tra angolo sternale e T4.
Quelloinferiore viene ancora suddiviso in:
mediastino anteriore,
mediastino medio o cardiaco
mediastino posteriore.
La faccia sternocostale, la faccia diaframmatica, la base, l’apice, il margine destro, il margine sinistro
Nota il solco coronario ed i solchi longitudinali anteriore e posteriore con i rami delle arterie coronarie
Il pericardio contiene il cuore e l’origine dei grossi vasi.
Nella cavità pericardica il fluido pericardico impedisce
l’attrito del cuore nel suo continuo movimento.
Accumulo di sangue o liquido compromette espansione
cardiaca (tamponamento cardiaco); con la pericardiocentesi si eliminano i fluidi in eccesso. Infiammazione
del foglietto parietale del pericardio sieroso =
pericardite (dolore precordiale ed epigastrico).
I seni del pericardio si formano durante lo sviluppo del cuore, quando il tubo cardiaco primitivo si
ripiega. Abbiamo il seno trasverso (importante nella cardiochirurgia) ed il seno obliquo. Il
pericardio è vascolarizzato principalmente dall’a. pericardico-frenica della mammaria interna,
l’innervazione sensitiva è a carico del nervo frenico.
Dai ventricoli originano le arterie:
dal destro l’arteria polmonare
dal sinistro l’aorta
Negli atri arrivano le vene:
nel destro le vene cave ed il seno coronario
nel sinistro le vene polmonari
La valvola AV destra o tricuspide
La valvola AV sinistra o mitrale
Il ciclo cardiaco inizia con la fase di
rilasciamento ventricolare (diastole) e
termina con la contrazione ventricolare
(sistole). I toni cardiaci (TUM-TAC) sono
prodotti dalla chiusura delle valvole AV
(suono più lungo e più forte) e delle valvole
semilunari (suono breve e acuto). I rumori
anormali sono chiamati soffi. Se le cuspidi
sono danneggiate si ha rigurgito di sangue
con rumore caratteristico. La valvola mitrale
è più soggetta a patologie
La coronaria destra irrora: l’atrio destro e gran parte
del ventricolo destro, la parte posteriore del setto atrioventricolare, il nodo senoatriale e atrioventricolare
(nella maggior parte degli individui)
Fattori predisponenti l’aterosclerosi:
Fumo di sigaretta, diabete mellito, ipertensione, stress,
ipercolesterolemia. Spesso, gli alti livelli di colesterolo
sono dovuti agli enzimi epatici che regolano il
trasporto e l’eliminazione dell’eccesso di colesterolo,
quindi ci può essere familiarità. Prima della
menopausa, gli estrogeni abbassano i livelli ematici di
lipidi, ecco perché gli attacchi cardiaci tra i 30 e i 50
anni sono più frequenti nei maschi
Il miocardio si contrae in modo indipendente:
grazie al sistema di conduzione si ha la
depolarizzazione ( frequenza di contrazione di circa 70 battiti al minuto). La contrazione dei ventricoli
inizia dall’apice e risale spingendo il sangue nelle arterie. Il sistema nervoso autonomo aumenta o
diminuisce la frequenza cardiaca. Il nodo SA si depolarizza circa 70 volte al minuto.
Il nodo AV si depolarizza circa 40 volte al minuto. Serve a sincronizzare la depolarizzazione
ventricolare, inizia a depolarizzarsi dopo il nodo SA, perciò gli atri si contraggono completamente
prima dei ventricoli. La frequenza è più alta nel bambino (100 battiti) e nel neonato (140): più piccolo
è l’individuo >è il metabolismo > è la frequenza. Negli atleti la frequenza è inferiore (40-50 battiti)
perché il cuore è più potente e pompa più sangue a ciascun battito
Un danno alle vie di conduzione causano aritmie; nella fibrillazione contrazioni rapide e scoordinate
si possono correggere con il defibrillatore (shock elettrico che depolarizza l’intero miocardio). Una
lesione del nodo SA determina bradicardia. Si può correggere con un pacemaker artificiale.
La frequenza viene regolata dal parasimpatico (tramite il nervo vago) e dall’ortosimpatico
(nervi cardiaci) in seguito ad afferenze provenienti dai pressocettori e chemocettori situati in
posizione strategica (non appena il sangue lascia il cuore!)
3
5
L’apice del cuore corrisponde al V spazio intercostale.
Le valvole atrio-ventricolari e semilunari si trovano sul piano del solco coronario.
Il suono della mitrale (M) proietta nel V spazio intercostale.
Il suono della tricuspide (T) si sente a destra dello sterno nel IV o V spazio intercostale.
Il suono della valvola aortica (A) proietta a destra dello sterno nel II spazio intercostale
Il suono della valvola polmonare (P) proietta a sinistra dello sterno nel II spazio intercostale
La pressione del sangue corrisponde alla forza esercitata sulle pareti dei vasi. La pressione
sistolica indica la pressione al culmine della contrazione ventricolare, la pressione diastolica
quella durante il rilasciamento dei ventricoli e la retrazione elastica delle arterie.
I linfociti entrano nel linfonodo sia con la linfa dei
linfatici afferenti (10%) che con il sistema vascolare.
Nella zona paracorticale troviamo le venule postcapillari ad endotelio alto (HEV) che permettono il
passaggio dei linfociti. Le superfici delle HEV hanno
particolari molecole di adesione (addressine) che
vengono riconosciute da recettori presenti sulla
superficie dei linfociti.
Una risposta umorale è evidenziata dalla comparsa
di molti follicoli secondari.
Una risposta cellulo- mediata è evidenziata da un
ispessimento della zona paracorticale che può
invadere l’intera midollare (reazione paracorticale)
Cr = zona corticale largamente occupata da linfociti B
aggregati in follicoli
P = zona paracorticale territorio T dipendente (Th).
Troviamo APC (dendritiche interdigitanti) e venule a endotelio
alto
M = zona midollare
CM = cordoni midollari occupati da linfociti B attivati e
plasmacellule