Taglio Cesareo : Indicazioni , Tecniche , Complicanze
Maria Grazia Frigo, Cristina Todde, Gianemilio Furicchia*
UOS Anestesia e TI Ostetrica Fatebenefratelli Isola Tiberina Roma
*AS anestesia in ostetricia e ginecologia AOU Ferrara
Il taglio cesareo è l’ intervento chirurgico mediante il quale
uno o più feti e gli annessi fetali vengono estratti attraverso
un’incisione della parete addominale e della parete anteriore
dell’ utero. “ La donna beneficia del cesareo quando l’
indicazione e la tecnica sono buoni. La donna subisce il
cesareo quando l’ indicazione è dubbia , qualunque sia la
tecnica . La donna e il bambino patiscono del cesareo quando
l’ indicazione è mal posta “( J.M. Thoulon , D. Randrant in
Taglio Cesareo di L. Gagliardi ,G. Cerruti –Torino 1986).
La frequenza dei tagli cesarei è andata aumentando nel corso
di questi anni e , spesso , senza alcuna reale indicazione .
Alcune spiegazioni potrebbero essere :
• Le donne hanno un minor numero di figli , quindi una parte
sempre maggiore di loro sono nullipare , condizione che
può provocare un rischio più elevato di taglio cesareo.
• L’ età materna è in costante aumento e le donne più anziane
, specialmente nullipare sono a maggior rischio di taglio
cesareo.
• L’ utilizzo ,ormai presente in tutti i travagli, dell’EFM è
associato ad una frequenza più elevata di taglio cesareo
anche se un taglio cesareo eseguito per “distress fetale “ è
poco frequente , mentre , invece è più frequente l’
indicazione “ anormale o non rassicurante “
cardiotocogramma.
• Tutti i feti in presentazione podalica vengono estratti con un
taglio cesareo e la pratica della versione esterna in
presentazione cefalica è poco diffusa.
• L’ utilizzo del parto operativo vaginale ( forcipe e ventosa
ostetrica ) è nettamente diminuito.
• La frequenza dell’ induzione del travaglio di parto è in
continuo incremento e il travaglio indotto , specialmente
tra le nullipare costituisce una situazione a maggior rischio
di taglio cesareo
• L’ obesità , anche grave , è in aumento tra la popolazione
femminile e l’ obesità aumenta il rischio di taglio cesareo.
• E’ aumentato il numero di donne che eseguono il taglio
cesareo per preeclampsia mentre l’ utilizzo dell’ induzione
del travaglio , per tale indicazione , è in diminuzione.
• Le donne che dopo un taglio cesareo nella successiva
gravidanza scelgono il parto vaginale (VBAC) è in
diminuzione
• L’ utilizzo del taglio cesareo elettivo è in costante aumento .
Le motivazioni e le indicazioni sono le più varie e spesso
immotivate .
• La paura , da parte degli operatori sanitari , di conseguenze
medico-legali legate a possibili lesioni fetali è sempre più
diffusa.
INDICAZIONI AL TAGLIO CESAREO E RISCHI
Le principali indicazioni al taglio cesareo sono:
MATERNE
• Precedente taglio cesareo
• Anomala Placentazione
• Richiesta Materna
• Precedente Isterotomia corporale
• Cicatrice uterina pregressa di sconosciuta localizzazione
• Deiscenza dell’ incisione uterina
• Precedente miomectomia uterina interessante tutta la parete
• Neoformazione che ostruisce il canale genitale
• Cancro cervicale invasivo
• Precedente trachelectomia
• Presenza di un cerchiaggio permanente
• Pregressa chirurgia pelvica ricostruttiva
• Anomalie del bacino
• Infezione da Virus Herpes simplex o HIV
• M. Cardio Polmonare
• Aneurisma cerebrale o malformazione artero - venosa
• Patologia che richiede un contemporaneo intervento
chirurgico addominale
• Taglio cesareo peri mortem
MATERNO –FETALI
• Sproporzione Cefalo pelvica
• Fallimento del parto operativo vaginale
• Placenta previa o distacco di placenta
FETALI
• Stato Fetale non rassicurante
• Anomalie della presentazione
• Macrosomia
• Anomalie congenite
• Flussimetria ombelicale patologica
• Trombocitopenia
• Precedente trauma neonatale alla nascita
Le indicazioni più frequenti ( circa 85%) sono: precedente taglio
cesareo , distocia , sofferenza fetale , presentazione fetale
anomala.
Morbilità e Mortalità Materna
Il taglio cesareo presenta ,per la donna sia nella gravidanza in
corso sia nelle successive , una più alta frequenza di rischi
chirurgici , mentre per il neonato vi è una minore frequenza di
traumi alla nascita . Tuttavia , anche per i neonati nati con taglio
cesareo vi è una maggiore frequenza di iniziali difficoltà
respiratorie.
La mortalità materna attribuibile solo al taglio cesareo è rara .
Negli USA è circa 2,2 per 100.000 tagli cesarei versus 0,2 per
100.000 parti vaginali (1). In caso di taglio cesareo elettivo
iterativo è 13 per 100.000 versus 4 per 100.000 donne che
partoriscono per via vaginale dopo un precedente taglio cesareo
(VBAC ) (2).
La frequenza di molte complicanze materne è maggiore nelle
donne che hanno avuto il taglio cesareo rispetto a coloro che
hanno partorito per via vaginale (3)
Complicanze Associate con Tagli cesarei programmati versus
Parti vaginali in donne in buona salute
TIPO DI PARTO
COMPLICANZE
VAGINALE
TAGLIO CESAREO
Morbilità Totale
0,9%
2,73%
Isterectomia
0,1%
0,09%
Trasfusione
0,07%
0,02%
Complicanze Anestesiologiche
0,53%
0,21%
Shock Ipovolemico
0,02%
0,01%
Arresto Cardiaco
0,04%
0,19%
Tromboembolismo Venoso
0,03%
0,06%
Infezione Puerperale
0,21%
0,60%
Deiscenza Sutura
0,05%
0.09 %
Ematoma Ferita
0,27%
1,3%
Mortalità Ospedaliera
0,002%
0
La morbilità materna è aumentata di due volte con il taglio
cesareo rispetto al parto vaginale Spontaneo , le principali cause
sono infezioni, emorragie, patologia trombo embolica. Anche le
complicanze anestesiologiche contribuiscono ad aumentare la
morbilità materna . Gli organi vicini all’ utero possono essere sede
di lesioni . Le lesioni vescicali sono il 1-3 per mille tagli cesarei,
le lesioni ureterali circa 0,3 per 1000 e i danni all’ intestino circa 1
per mille . Alle donne che desiderano eseguire un taglio cesareo
elettivo per la prima gravidanza deve essere detto che tale scelta
diminuisce il rischio di emorragia e corionamniotite rispetto al
parto vaginale ma le espone ad un maggior rischio trombo
embolico , di isterectomia e complicazioni infettive e alla ferita
laparotomia con una più lunga degenza ospedaliera . Vi è , inoltre
, un più elevato rischio di rottura d’ utero o anomalo impianto
della placenta nelle successive gravidanze . Vi è un maggior
rischio di dover ripetere un taglio cesareo nelle successive
gravidanze . Il taglio cesareo è associato con una minor frequenza
di incontinenza urinaria e prolasso degli organi pelvici . Non vi è
alcun effetto protettivo sull’ incontinenza fecale (4,5,6).
Morbilità Neonatale
Il taglio cesareo è associato con minori rischi di traumi fetali . Le
lesioni fetali complicano circa 1% dei tagli cesarei . Le lesioni
cutanee sono le più comuni ma è possibile , anche , la comparsa di
cefalo ematomi , fratture clavicolari, lesioni del plesso brachiale ,
fratture craniche e paralisi del nervo facciale . Nel caso di taglio
cesareo che segue ad un fallimento del parto operativo vaginale si
ha la maggior frequenza di lesioni fetali . L’ incidenza delle
paralisi cerebrali o convulsioni neonatali non è diminuita
nonostante l’ aumento del numero dei tagli cesarei (7,8).
Taglio Cesareo su Richiesta Materna
Si pensa che l’ incidenza di tale richiesta sia circa 1-7% . Le
ragioni appaiono molteplici , tra cui: rischio minore di lesioni
fetali, possibilità di evitare un incerto travaglio di parto e il dolore,
desiderio di proteggere il pavimento pelvico, convenienza . Nel
2006 il National Institutes of Health degli USA in una riunione sul
Taglio Cesareo su richiesta Materna concluse che i dati della
letteratura scientifica disponibili sugli esiti materni e neonatali
facevano concludere che tale richiesta era ingiustificata . Ad
analoghe conclusioni giungeva l’ ACOG nel 2013 e in particolare
affermava che se si voleva acconsentire a tale richiesta il Taglio
Cesareo doveva essere eseguito alla 39 settimana di età
gestazionale e doveva essere evitato in donne desiderose di prole
(9,10).
PREPARAZIONE DEL PAZIENTE
Non esiste un accettato standard di cure che preveda un tempo
accettabile per eseguire un taglio cesareo . Di solito circa 30
minuti tra la decisione di operare chirurgicamente e l’inizio dell’
intervento sembra un limite ragionevole . Ma secondo molti studi
l’ inizio dell’ intervento chirurgico supera tali limiti e in uno studio
sul taglio cesareo in emergenza un tempo superiore ai 30 minuti
non era associato ad cattivi esiti neonatali . L’ American Academy
of Pediatrics e l’ American College of Obstetricians and
Gynecologists raccomandano di iniziare il taglio cesareo in modo
tale da garantire I migliori esiti materno fetali (11,12,13).
E’ necessario ottenere il consenso informato della paziente dopo
aver illustrato , in modo completo , tutte le possibili alternative ,
gli obbiettivi che ci si propone e le eventuali difficoltà e rischi
chirurgici . Alle pazienti con un precedente taglio cesareo deve
essere illustrata la possibilità di un parto vaginale .
A causa di un’ immaturità neonatale un taglio cesareo elettivo
prima della 39 settimana di età gestazionale deve essere evitato (
14,15,16,17).
In caso di taglio cesareo programmato è prudente evitare la
somministrazione orale di cibo e liquidi almeno 8 ore prima dell’
intervento . L’ anestesia regionale è preferibile . Con la donna
supina è meglio , per evitare un ipotensione , collocare un cuneo
sotto l’ anca destra per avere una posizione laterale sinistra . Deve
essere documentato la presenza del BCF , in sala operatoria ,
prima di iniziare l’ intervento chirurgico . Bisogna posizionare un
catetere vescicale per ottenere un’ adeguato svuotamento vescicale
. In caso di rischio trombo embolico si deve eseguire un elaso
compressione con calze elastiche preoperatoriamente ed è
consigliabile , comunque , una precoce mobilizzazione della
paziente e deambulazione .
Una dose singola di un’ antibiotico , somministrato all’ inizio della
procedura chirurgica , diminuisce il rischio di morbilità infettiva .
Viene consigliata una dose singola di un antibiotico beta –
lattamico o cefalosporina ad ampio spettro. Una somministrazione
di 1 grammo di cefazolina sembra essere la scelta più adeguata
.Per le donne obese è meglio somministrare 2 grammi . In caso di
allergia alle penicilline e cefalosporine si può somministrare una
dose singola di 600 mg di clindamicina con un amino glicoside .
In paziento obese è opportuno somministrare 900 mg di
clindamicina. E’ opportuno somministrare tale profilassi circa 60
minuti prima di un intervento elettivo ed il prima possibile in caso
di intervento in emergenza .
Per la disinfezione della cute addominale si può utilizzare una
soluzione a base di clorexidina o povidone iodio. La detersione
della vagina preoperatoriamente , con analoghe soluzioni, in
alcuni studi ha mostrato avere dei benefici ma in altri tali vantaggi
non sono stati confermati .Importante appare essere l’ esecuzione
di un conteggio accurato di tutto il materiale utilizzato durante l’
intervento , onde evitare danni al paziente ( 18,19).
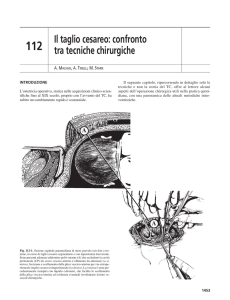
TECNICA OPERATORIA DEL TAGLIO CESAREO
Il taglio cesareo con isterotomia trasversale sul segmento uterino
inferiore è , oggi, la tecnica più diffusa.
La donna viene distesa in decubito dorsale , con una rotazione di
circa 15° a sinistra per evitare l’ ipotensione supina per
compressione della vena cava da parte dell’ utero gravido . Si
pone quindi il lettino in posizione di Trendelenburg per meglio
esporre il segmento uterino inferiore . L’ operatore si pone alla
sinistra del paziente , l’ aiuto , ed eventualmente il secondo aiuto ,
a destra.
Incisione Della Cute: Si ricorre , di solito, all’ incisione secondo
Pfannenstiel . Essa viene eseguita trasversalmente , a 2,5 -3 cm al
di sopra del margine superiore della sinfisi pubica per una
lunghezza di 10 -12 cm. Può essere rettilinea , o leggermente
arcuata , a concavità verso l’ alto , ( secondo Cherney) . In alcuni
casi ( eccessivo volume del feto , presentazione podalica
incompleta, situazione trasversa del feto, shock materno, placenta
previa, apoplessia utero-placentare) taluni preferiscono l’ incisione
ombelico –pubica . L’ incisione ombelico –pubica è ancora da
preferire quando vi sia un’ infezione amniotica accertata , in
quanto , ricorrendo alla Pfannestiel , che comporta un ampio
scollamento dello spazio sotto aponeurotico , si rischia la
suppurazione di tale spazio.
Incisione di sottocute , Fascia e Muscoli:Si incide per la stessa
lunghezza il sottocute , procedendo , eccetto in alcuni rari casi di
estrema urgenza , ad emostasi accurata . La fascia viene incisa con
il bisturi sulla linea di mezzo , 2-3 cm al di sopra del livello dell’
incisione cutanea . Attraverso questa “asola” centrale si
introducono le forbici curve , con la punta rivolta verso l’ alto e ,
aprendole e chiudendole , si separa la fascia dai muscoli
sottostanti lungo il tragitto da incidere che è trasversale , ma più
obliquo verso l’ esterno e verso l’ alto rispetto all’ incisione
cutanea : Si seziona , quindi, la fascia con le forbici : L’ incisione
deve raggiungere il margine sterno dei muscoli retti addominali :
Si afferra quindi con un Kocher il punto di mezzo del margine
superiore della fascia incisa , che viene posta in trazione. Si
evidenzia così il tratto che unisce la fascia dei muscoli retti sulla
linea di mezzo e lo si incide per circa 5 cm verso l’ alto con le
forbici , separandolo dai muscoli . Si completa lo scollamento
della fascia dai muscoli lateralmente , dove peraltro non è
necessario risalire per un tratto altrettanto lungo. Si ripete un’
analoga operazione in basso. Qui , però , si incomincia lo
scollamento lateralmente , in modo da mettere in evidenza i
muscoli piramidali che devono , preferibilmente , essere lasciati
con i muscoli retti. Si incide , quindi , il tratto che unisce sulla
linea mediana la fascia ai muscoli piramidali . Si procede ad
emostasi con diatermocoagulatore .
I muscoli retti addominali destro e sinistro vengono divaricati : in
alto sino al punto in cui sono stati separati dalla fascia , in basso
fino al pube , separando il tratto che unisce i due piramidali .
Incisione del Peritoneo Parietale: l’ operatore solleva, con una
pinza chirurgica il peritoneo , in un punto più vicino possibile al
limite superiore dello scollamento della fascia . L’ aiuto esegue la
stessa operazione . Dopo essersi assicurati che non vi siano anse
intestinali nella piega di peritoneo tesa fra le due pinze , la si
incide con il bisturi e con due Pèan si afferrano i margini liberi .
Introducendo le forbici , attraverso questa piccola apertura , si
incide il peritoneo in senso longitudinale in alto fino al punto in
cui si è scollata la fascia , in basso fino a 1 cm dalla vescica ( alla
fine della gravidanza , la vescica è addominale , anche se la si
svuota completamente con un catetere a permanenza ). Con una
branca si abbassa la vescica al di sotto della sinfisi pubica .
Isterotomia sul S.U. I.:Il segmento Uterino Inferiore si forma
durante la gravidanza con la distensione da parte del polo inferiore
del sacco amniotico , dell’ istmo , cioè di quella breve porzione
dell’ utero ( 4-6 mm) compresa fra il corpo , di cui fa parte come
struttura istologic , e il collo, di cui fa parte come struttura
anatomica .
A termine di gravidanza la parete anteriore del S.U. I. ha un
‘altezza di 8-10 cm ( leggermente meno la parete posteriore ) , una
larghezza di 9-12 cm ed uno spessore di 3-6 mm. Il suo limite
superiore è la linea lungo la quale il peritoneo viscerale diviene
aderente alla parete anteriore del corpo dell’ utero . Il limite
inferiore è meno netto ( è praticamente il limite inferiore della
parete uterina intraaddominale ) .
Lateralmente il S. U. I è in rapporto con la base del legamento
largo ; il rapporto diviene però stretto soltanto a 4-5 cm verso la
parete posteriore .
La parete anteriore del S. U. I è ricoperta da da una fascia
cellulare lassa o fascia intervescico –uterina e dal peritoneo
viscerale nel tratto al di sopra della plica vescico –uterina . La
muscolatura , a differenza di quella del corpo , è disposta soltanto
in due strati : lo strato esterno , longitudinale e lo strato interno a
fasci obliqui , che si intersecano formando un angolo ottuso (
manca lo strato intermedio plessiforme ) : Il S. U. I. è inoltre meno
vascolarizzato rispetto al corpo uterino. Sono proprio le
caratteristiche anatomo –istologiche del S.U. I. che rendono il
taglio cesareo segmentario di gran lunga più vantaggioso del
taglio cesareo sul corpo dell’ utero. Oltre alla povertà di fibre
muscolari , che rende la sutura facile e solida , la disposizione del
peritoneo viscerale assicura un perfetto isolamento fra la linea di
sutura e la grande cavità peritoneale : il facile scollamento della
sierosa ,che a questo livello non è aderente alla parete uterina , ne
assicura una sutura agevole per formare una copertura di
protezione ad ottima tenuta.
Sul corpo , invece , il peritoneo è fortemente aderente al
miometrio , tanto da renderne lo scollamento impossibile ; la
sutura è difficile ed offre una copertura precaria sulla breccia
isterotomia .
Incisione del Peritoneo Viscerale : Si solleva con pinza chirurgica
il peritoneo viscerale , circa 2 cm al di sotto della linea lungo la
quale esso diventa aderente all’ utero e lo si apre con le forbici
nella parte centrale . Quindi , introducendo le forbici , lo si scolla
a destra e a sinistra e lo si seziona lungo questa linea per 8-10 cm .
Si scolla il peritoneo in alto fino a dove diviene aderente all’ utero
e , in basso fino alla vescica , evitando , però, di incidere i vasi che
uniscono il peritoneo alla vescica . Con la valva libera si tiene
abbassato sotto il pube il margine peritoneale libero.
Incisione del Miometrio : Viene fatta 2-3 cm al di sotto del
margine superiore del segmento uterino inferiore . Con il bisturi
tenuto perpendicolarmente al S. U. I. si esegue una incisione
superficiale , trasversale, arcuata , a concavità verso l’ alto , della
lunghezza di circa 10 cm. Si approfondisce quindi l’ incisione
nella parete centrale , fino al sacco amniotico , facendo attenzione
a non provocare ferite al feto. Si introducono i due indici nell’
apertura centrale e si allarga la breccia uterina lungo l’ incisione
tracciata precedentemente . L’ aiuto aspira il liquido amniotico
dalla cavità uterina . Viene romossa la valva libera per facilitare l’
estrazione del feto. L’ incisione arcuata ( secondo Munro - Kerr)
presenta alcuni vantaggi rispetto all’ incisione retta trasversale (
descritta da Kehrer ) ; a parità di lunghezza , aumenta lo spazio a
disposizione per l’ estrazione del feto; rende minimo il rischio di
emorragia in quanto le sue estremità decorrono quasi parallele ai
vasi uterini. I vantaggi , rispetto ad un’ incisione longitudinale sul
S. U. I. ( secondo Kronig) sono : non rischia di estendersi in basso
verso la vescia, non rischia di estendersi in alto verso il corpo ,
rimanendo nella parte di utero dove il rapporto fra tessuto
muscolare (relativamente scarso ) e fibroso favorisce la
cicatrizzazione .
Estrazione del Feto : E’ il tempo che richiede la maggior
attenzione da parte dell’ operatore . Manovre inappropriate o
brutali possono comportare allargamenti della isterotomia
trasversale verso i peduncoli uterini
• Presentazione Cefalica .- L’ operatore introduce la mano
sinistra al di sotto della testa fetale in modo che funga da
piano inclinato . Contemporaneamente l’ assistente esercita
una forte pressione sul fondo dell’ utero . La manovra si
completa senza difficoltà . E’ inutile accelerare troppo il
disimpegno della testa e l’ estrazione del feto ; si può
procedere con delicatezza e con il medesimo tempo che
comporterebbe il disimpegno perineale . Quando queste
manovre sono ostacolate da contrazioni uterine , è preferibile
attenderne il completo rilassamento . La difficoltà più
frequente nell’ estrazione si incontra quando la testa è
impegnata , per cui , l’ incisione si trova all’ altezza del collo
o addirittura della spalla fetale ( testa al piano perineale ).
Con l’ introduzione di quattro dita della mano destra l’
operatore afferra il vertice e , riporta in alto la testa con una
trazione secondo l’ asse dell’ utero., evitando movimenti di
leva con appoggio sulla sinfisi. Talvolta è difficile
raggiungere il vertice cefalico , oppure la spalla rappresenta
un ostacolo a livello della ferita , o un braccio esce
spontaneamente : E’ preferibile in questi casi la versione e l’
estrazione podalica oppure l’ impiego del forcipe. Una
manovra da proscrivere è la spinta della testa fetale per via
vaginale .
• Presentazione Podalica.- Sarà possibile inserire la mano sotto
le natiche , come nel caso della testaa , oppure afferrare i
piedi , oppure uncinare l’ inguine con entrambe le mani .
Estratto il podice , si completa il parto con le stesse manovre
che si impiegherebbero nell’ assistenza al parto vaginale.
• Situazioni Trasverse :- Nella maggior parte dei casi l’
estrazione avviene senza difficoltà come per il podalico. Un
problema può essere invece rappresentato da una situazione
trasversa con dorso in basso e membrane rotte , specialmente
se con spalla incastrata . In questi casi , si può tentare, di
liberare la spalla e farla risalire con manovre delicate finché
sia possibile afferrare un piede . Se un braccio fuoriesce dall’
incisione sarà impossibile completarne l’ estrazione. Qualora
queste manovre non riescano , occorre praticare un’ incisione
longitudinale della parete uterina anteriore di lunghezza
sufficiente a permettere l’ estrazione podalica del feto. Questa
incisione , cosiddetta “ a T rovesciata “ è causa di più debole
cicatrice uterina e dovrebbe essere evitata . In caso di
situazione trasversa complicata è , quindi, preferibile
ricorrere al taglio cesareo classico o all’ incisione
longitudinale del segmento uterino inferiore ( secondo
Kronig) che può essere prolungata , in caso di necessità , sul
corpo dell’ utero con esito migliore della cicatrice
Secondamento e Controllo dell’ Emostasi: Mente si estrae il feto
vengono iniettati endovena 10 U.I. di ossitocina sintetica e/o
modificata ( Syntocinon o Duratocin) . Si clampa in doppio il
funicolo ombelicale e lo si seziona . Si esegue un prelievo dall’
arteria e vena ombelicale per la determinazione dello stato
ossigenativo fetale . E’ bene attendere che il distacco della
placenta avvenga spontaneamente per , poi, rimuoverla facendo
trazione sul cordone ombelicale . Se il secondamento ritarda e vi è
eccessivo sanguinamento , si procede dapprima a spremitura dell’
utero e , in caso di fallimento , alla rimozione manuale della
placenta. Se non vi è stata dilatazione del canale cervicale prima
dell’ intervento , si procede a dilatazione , dall’ alto verso il basso.
Il primo obiettivo , dopo il parto, è di arrestare qualunque
emorragia . Se vi è notevole sanguinamento si può ottenere un ‘
emostasi temporanea con pinze ad anello poste sui margini dell’
incisione miometriale. E’ importante identificare immediatamente
gli angoli dell’ incisione che rappresentano zone di possibili
emorragie di rilievo , particolarmente qualora si sia verificata un ‘
estensione dell’ incisione a causa di lacerazioni. Sulle estremità
della breccia vengono posti punti in Vycril e i fili vengono
conservati in modo da utilizzarli per la trazione. Si deve
identificare l’ orlo inferiore del segmento uterino inciso , spesso
ritirato in basso e ricoperto di sangue e coaguli , e applicarvi una
pinza emostatica sul suo punto mediano . Ciò permetterà il
controllo di eventuali emorragie del suo bordo e soprattutto l’
identificazione delle sue esatte relazioni con la vescia.
Sutura della Parete Uterina: Per la sutura del miometrio si usa un
ago robusto , a curvatura 40-48 con fili in Vycril n. 1 . Alcuni
consigliano l’ esecuzione di un unico strato a punti staccati e
ravvicinati , altri raccomandano l’ esecuzione di uno strato
continuo e poi di un secondo strato continuo o a punti staccati.
Importante appare essere :
• la mucosa uterina non deve essere compresa nella sutura ,
• quando si esegue un secondo strato esso deve essere
superficiale ed embricarsi leggermente con il primo per
evitare la formazione di spazi morti.
• Inappropriate sono le suture introflettenti
• E’ bene evitare il più possibile i punti a X oppure a U ,
certamente efficaci nel fare emostasi , ma causa di aree di
ischemia che rendono meno solida la cicatrice
• In caso di marcata incongruenza di spessore tra i due bordi
della cicatrice ( incisione al limite superiore del S. U. I. ) può
essere utile il punto ad X passato due volte sullo stesso piano
sagittale prima profondamente e poi superficialmente .
• Se il cesareo viene eseguito quando già vi è una certa
dilatazione , occorre porre attenzione a non suturare il labbro
superiore con il bordo posteriore del collo rovesciato o
direttamente con la parete posteriore dell’ utero. Dove, fra
corpo e segmento inferiore , si forma una plica muscolare
sporgente nella cavità uterina
Sutura della parete addominale: Si effettua una accurata pulizia
della cavità addominale e si procede alla chiusura della fascia ,
dopo aver controllato accuratamente l’ emostasi , soprattutto del
piano muscolare, con sutura continua in Vycril . La breccia
cutanea viene chiusa con agraphes o con sutura intradermica .
TAGLIO CESAREO CORPORALE : Le uniche indicazioni
rimangono :
• Impossibilità di accesso al S. U. I ( per fibromi o estese
aderenze)
• Decisione a priori di un isterectomia complementare
• Cesareo post mortem
L’ incisione cutanea è sempre ombelico pubica ampia ; l’
isterotomia è sulla parete uterina anteriore longitudinalmente ,
lungo la linea mediana per una lunghezza di 15- 20 cm . Se la
placenta è anteriore , è meglio scollarla e passarle intorno ,
piuttosto che attraversarla. Se il feto è in presentazione podalica o
in situazione trasversa si fa presa su un piede ; se è in
presentazione cefalica si fa fuoriuscire prima l’ estremo cefalico.
La sutura del miometrio viene eseguita in due strati : il primo
muscolo – muscolare ( con esclusione della mucosa ) interessante
i margini della breccia uterina a tutto spessore. Il secondo strato ,
in continua a sopraggitto.
ISTERECTOMIA PERIPARTUM
Consiste nell’ associare il taglio cesareo alla isterectomia .
La frequenza di tale intervento varia dal 0,4 per mille al 2,5 per
mille . viene , di solito , eseguito per arrestare o prevenire un ‘
emorragia intrattabile . Le principali indicazioni sono :
• Atonia uterina
• Anomala Placentazione con sanguinamento e Accrezione
placentare
• Inversione Uterina
• Rottura d’ Utero
• Lacerazioni Cervicali
• Infezioni uterine post partum
• Presenza di Leiomiomi
• Cancro Cervicale invasivo
• Neoplasia Ovarica
Le complicanze più frequenti sono dovute alle massive perdite
ematiche o a lesioni dell’ apparato urinario.
Prima di decidere l’ isterectomia è bene che l’ operatore controlli
di aver eseguito correttamente la sutura della breccia uterina ; se l’
operatore non è sufficientemente dotato di esperienza chirurgica ,
può non accorgersi di aver lasciato aperto qualche tratto della
ferita isterotomia , soprattutto in corrispondenza degli angoli : può
capitare di aver suturato il lembo superiore della ferita isterotomia
con la parete posteriore dell’ utero , anziché con il labbro inferiore
. In tal caso l’ utero non si contrae e persiste l’ emorragia . Si
esegue l’ isterectomia totale ; l’ isterectomia subtotale può
nascondere fonti emorragiche cervicali . In ogni caso sarebbe
meglio conservare almeno un annesso .
L’ isterectomia va iniziata quando l’ incisione isterotomica è
almeno in parte suturata , altrimenti i rapporti anatomici saranno
alterati. In caso fosse necessario riaccostare i lembi dell’ incisione
isterotomica , prima di procedere all’ isterectomia , si possono
eseguire 4 -5 punti staccati . Bisogna ricercare e chiudere
eventuali rami vasali sanguinanti . L’ utero viene estrinsecato .
Viene sostenuto con la pinza di Museaux ; in mancanza si possono
utilizzare due Klemmer rette poste in corrispondenza degli angoli
o un tiramiomi di Doyer fisso sul fondo. La tecnica si esegue nello
stesso modo di una isterectomia di routine, ma si deve tenere
conto di alcuni elementi, tra cui il fatto che l’ utero è di tipo
gravidico, per cui più vascolarizzato, presenza di edema ed
ipertrofia dei tessuti. I peduncoli vascolari devono essere clampati
con doppio filo, quelli piccoli devono essere assicurati ed i nodi
ben legati secondo un corretto piano anatomico senza torsioni del
peduncolo. La vescica può essere aderente al segmento inferiore
soprattutto se c’ è un pregresso TC, con possibile rischio di trauma
vescicale e quindi va adeguatamente mobilizzata (utilizzare blu di
metilene). La presenza di lesioni uterine o l’ estensione di lesioni
sugli angoli uterini può aumentare il rischio di lesioni ureterali
durante la sutura degli angoli (utilizzare indaco carminio per
visualizzare gli ureteri) .
BIBLIOGRAFIA:
• Clark SL., Belfort MA., Dildy GA.: Maternal death in the 21
st century causes , prevention , and relationship to cesarean
delivery . Am J Obstet Gynecol 199(1) : 36.e1,2008
• Guise JM., Denman MA., Emeis C.: Vaginal birth after
cesarean : new insights on maternal and neonatal outcomes :
Obstet Gynecol 115 (6) :1267 ,2010
• Liu SL., Liston RM., Joseph KS.: Maternal mortality and
severe morbility associated with low risk planned cesarean
delivery versus planned vaginal delivery at term . CMAJ 176
(4) :445,2007K., As
• Villar J., Carroli G., Zavaletta N.: Maternal and neonatal
individual risks and benefits associated with cesarea delivery
: multicentre prospective study : BJM 335:1025,2007
• Hawkins JL., Chang J., Palmer SK.: Anesthesia –related
mortality in the United States :1979-2002 . Obstet Gynecol
117(1) :69 ,2011
• Gungorduk K., Asicioglu O., Celikkol O.: Iatrogenic bladder
incurie during cesarea delivery : a case control study : J.
Obstet Gynecol 30(7):667.2010
• Alexander JM., Leveno KJ., Hauth J.: fetal injury associated
with cesarean delivery : Obstet Gynecol 108 (4) :885 ,2006
• Miller Es., Hahn K., Grobman WA.: Consequences of a
primary elective cesarean delivery across the reproductive
life . Obstet Gynecol 121 (4) :789 ,2013
• National Institutes of Health : State of the Science Conference
Statement on Cesarean Delivery on Maternal Request . NIH
Consens Sci Statements 2006 , Mar 27-29 ; 23 (1) : 1,2006
• American College of Obstetricians and Gynecologists :
Cesarean delivery on maternal request : Committee Opinion
N. 559, April 2013
• Bloom SL., Leveno KJ., Spong CY.: Decision to incision
times and maternal and fetal outcomes : Obstet Gynecol
108(1) :6,2006
• Bloom SL., for the National Institute of Child Health and
Human development Maternal – Fetal medicine Units
Cesarean Registry : Decision to incision times and infant
outcome : Am J Obstet Gynecol 185:S121,2001
• American College of Obstetricians and Gynecologists: Patient
safety in the surgical environment : Committee Opinion n.
464 , September 2010, Reaffirmed 2012b
• American Accademy of Pediatrics and America College of
Obstetricians and Gynecologists : Guidelines for Perinatal
Care , 7 ed. Elk Grove , American Academy of Pediatrics
,2012
th
• American College of Obstetricians and Gynecologists:
Preoperative planned cesarean delivery : Patient Safety
Checklist n. 4 , December 2011a
• American College of Obstetricians and Gynecologists:
Informed consent . Committee Opinion n. 439 , August 2009
, Reaffirmed 2012a
• American College of Obstetricians and Gynecologists:
Scheduling planned cesarean delivery .Patient Safety
Checklist n. 3 , December 2011c
• American College of Obstetricians and Gynecologists:
Prophylactic antibiotics in labor and delivery : Practice
Bulletin n 120 , June 2011b
• Haas DM., Morgan S., Contreras K.: Vaginal preparation with
antiseptic solution before cesarean section for preventing
postoperative infections . Cochrane Database Syst Rev 1:
CD007892,2013
Taglio Cesareo : Anestesia
Una classificazione riguardante il ricorso al taglio cesareo è utile
perche favorisce una rapida ed efficace comunicazione
nell’ambito del team di sala parto (ginecologo, ostetrica,
anestesista e neonatologo), con conseguente migliore qualità
dell’assistenza (1).
In letteratura esiste piu di una classificazione e quella clinica di
Lucas (2), riportata di seguito, è la prima a essere stata sottoposta
a valutazione di qualità da parte di medici ostetrici e anestesisti
attraverso un processo di comparazione con scale non
standardizzate.
Tabella 1. La classificazione di Lucas (2)
1. Emergency
2. Urgent
immediate threat to life of woman and/or fetus
maternal or fetal compromise which is not immediate
life-threatening
3. Scheduled
needing early delivery but no maternal or fetal
compromise
4. Elective
at a time to suit the woman and maternity team
Nonostante la classificazione di Lucas sia oggi ancora poco
utilizzata nella pratica clinica, è l’unica accettata ufficialmente dal
Royal College of Obstetricians and Gynaecologists (3) e dal
National Institute for Health and Clinical Excellence (4). Nel 2009
uno studio ha confrontato la classificazione di Lucas con una
versione modificata, che prevedeva l’introduzione di un codicecolore per la definizione delle quattro categorie (5).
Tabella 2. Versione modificata della classificazione di Lucas (5)
• codice rosso
pericolo immediato per la vita della madre e/o del feto
• codice giallo
• codice verde
compromissione delle condizioni materne e/o fetali
che non costituisce un immediato pericolo di vita
assenza di compromissione delle condizioni materne
e/o fetali, ma necessità di anticipare il parto
parto da inserire nella lista operatoria in base alle
d isponibilità del punto nascita.
• codice bianco
Anestesia per Taglio Cesareo
Possiamo considerare la procedura di Taglio Cesareo
suddivisibile in tre fasi (6)indipendentemente dalla tecnica
anestesiologica utilizzata
Tabella 3. Considerazioni relative al Taglio Cesareo (6)
Anestesia Regionale per Taglio Cesareo
l'anestesia loco-regionale è la tecnica di scelta perchè:
1. tutte le gravide sono considerate a stomaco pieno con rischio
di aspirazione del contenuto gastrico per le modificazioni
fisiologiche della gravidanza
2. il controllo delle vie aeree e l'incidenza di intubazione fallita
nelle pazienti ostetriche è 1: 300 (rischio che aumenta se
la donna esegue un Taglio Cesareo durante il travaglio di
parto in urgenza/emergenza), mentre l'incidenza di
intubazione fallita nella popolazione generale è 1:2230 (7)
3. la mortalità materna per causa anestesiologica era 16 volte
maggiore con anestesia generale rispetto anestesia locoregionale
4. l' utilizzo sempre più frequente di tecniche loco-regionale e
l'introduzione di presidi alternativi per la ventilazione
(maschere laringee ecc) ha ridotto la mortalità in ostetricia
per cause anestesiologiche
5. la soddisfazione materna è maggiore con anestesia locoregionale (interiazione precoce madre-neonato)
6. migliore è l'analgesia post-operatoria
Le tecniche loco-regionali utilizzate in ambito ostetrico sono:
• anestesia subaracnoidea
• anestesia epidurale
• anestesia combinata (spino-peridurale)
Prima di procedere con una anestesia neuro-assiale è
fondamentale incannulare un vaso venoso affidabile (18-16G),
eseguire profilassi antibiotica, posizionare un cuneo sotto il fianco
destro della paziente per evitare compressione aorto-cavale in
posizione supina, monitorizzare e riportare in cartella
anestesiologica i parametri materni quali saturazione di ossigeno,
frequenza cardiaca e pressione arteriosa, controllare il tracciato
cardiotocografico durante l'esecuzione della tecnica
anestesiologica sino alla preparazione del campo operatorio e
l'estensione del blocco (S -T ).
Una recente
revisione sistematica sulla profilassi antibiotica durante Taglio
Cesareo, ha mostrato un tasso significativamente ridotto di
endometrite in donne che hanno ricevuto antibiotici 30 minuti
prima dell'incisione chirurgica (8). Ciò è confermato anche dalle
linee guida NICE (9). Lo scopo è quello di utilizzare farmaci
quali cefalosporine (cefazolina) che sono efficaci nel prevenire
endometrite, infezioni delle vie urinarie e della ferita chirurgica.
Un'eccezione a questa regola è quando si utilizza
amoxicillina/clavulanico. Studi ORACLE hanno dimostrato che
l'esposizione del feto a tale antibiotico aumenta il rischio di
enterocolite necrotizzante nel neonato (10,11), quindi la sua
somministrazione va eseguita dopo il clampaggio del funicolo.
5
4
Anestesia Subaracnoidea
• L' anestesia subaracnoidea consiste nella somministrazione di
anestetico locale+/- oppioide direttamente nel liquor cefalorachidiano (Ropivacaina 15 mg e Sufentanil 2-3 mcg
(eventualmente Morfina 0.1 mcg) o Bupivacaina iperbarica 912 mg con sufentanil 2-3 mcg).
• L'ago spinale utilizzato è un ago Whitacre 27G con punta conica
("pencil point"). Quando la dura madre viene perforata con
questi aghi le sue fibre inizialmente vengono respinte
lateralmente e successivamente si richiudono bloccando la
liquorrea ed evitando la cefalea post puntura durale.
• La paziente, durante l'esecuzione della tecnica anestesiologica è
seduta o in decubito laterale destro
• La posizione decubito laterale destra è più confortevole,
l'ipotensione è meno spiccata e si ha ridotta congestione
vasale negli spazi neuroassiali. La posizione seduta può essere
utilizzata nelle gravide obese per ridurre le difficoltà tecniche.
• Alla paziente viene chiesto di piegare le gambe verso l'addome e
il mento verso lo sterno, si disegna immaginariamente una
linea che unisce le due creste iliache (linea di Tuffier) che
incrocia lo spazio intervetebrale tra L -L
• Con la massima sterilità si palpano i processi spinosi sulla linea
mediana al di sotto di L (termine cono midollare) e si
inserisce l'ago introduttore sino al legamento interspinoso.
• Poi, attraverso l'introduttore, l'ago spinale oltrepassa il
legamento spinoso, legamento giallo, spazio epidurale e
dura/aracnoide fino allo spazio subaracnoideo (classico "scatto
durale")
• Si rimuove il mandrino contenuto all'interno dell'ago Whitacre e
dal foro distale fuoriuscirà il liquor cefalo-rachidiano. Si
somministra quindi la miscela anestetica
• Monitorizzare la frequenza cardiaca fetale (FHR) durante
l'esecuzione dell' anestesia sino alla preparazione del campo
operatorio e, la pressione arteriosa (BP) ogni 2minuti sino alla
nascita del neonato, poi ogni 5minuti
4
2
5
Vantaggi della anestesia subaracnoidea per il Taglio Cesareo:
1. Semplicità della tecnica
2. Affidibilità con basso tasso di fallimenti (1%)
3. Onset rapido e blocco profondo
4. Minima tossicità sistemica da Anestetico Locale
5. Minima esposizione fetale ai farmaci
6. Ridotti rischi di inalazione
Svantaggi:
a. Durata di azione limitata (se il Taglio Cesareo si prolunga
oltre il tempo previsto non è possibile proseguire con
l'anestesia spinale ed è necessario la conversione in
Anestesia Generale con i rischi ad essa associati).
b. Elevata incidenza di ipotensione
c. Nausea e vomito intraoperatorio
La complicanza più frequente è l'ipotensione arteriosa, definita
come diminuzione della pressione sistolica sotto i 100mmHg o
del 25% rispetto al valore basale, conseguenza del blocco
simpatico che comporta riduzione delle resistenze vascolari
sistemiche (SVR) e del ritorno venoso di sangue al cuore.
Queste variazioni emodinamiche non sempre si accompagnano
ad una riduzione della gittata cardiaca (CO) in quanto si
instaura un meccanismo di compenso parziale dovuto
all'aumento della frequenza (HR) e del volume di eiezione.
Quando il compenso non è sufficiente si può sviluppare
ipotensione: più alto è il blocco simpatico (superiore a T ),
maggiore è questo rischio con comparsa di nausea e vomito
intraoperatorio per l'ipoperfusione cerebrale. L'ipotensione
materna deve essere prontamente riconosciuta e corretta per
evitare effetti negativi sul benessere fetale. I vasi uteroplacentari a termine sono un sistema a bassa resistenza privi di
autoregolazione e un'ipotensione prolungata può comportare
distress fetale (basso indice di APGAR, pH neonatale<7.2) (12)
4
Il trattamento prevede:
• dislocamento dell'utero a sinistra con cuneo sotto il fianco
destro per evitare la compressione aorto-cavale
• calze elastiche agli arti inferiori
• adeguato e controllato riempimento volemico
• corretto trattamento farmacologico con vasocostrittori
(fenilefrina, non in uso in Italia, da 50 a 100mcg ev ed
efedrina da 5 a 10mg ev)
Sulla base di un effetto più conservativo sulla circolazione
utero-placentare in modelli animali, l'efedrina (agonista
diretto/indiretto sui recettori alfa/beta) è stato a lungo
considerato il gold standard farmacologico. Tuttavia negli
ultimi anni, diversi studi hanno mostrato un maggior passaggio
transplacentare dell'efedrina con eccessiva stimolazione
metabolica fetale e acidosi (13). Questo ha portato a prendere in
considerazione farmaci alfa agonisti puri come la fenilefrina
che si associa a un più alto pH e migliore BE neonatale. Dal
punto di vista materno, l'effetto emodinamico della fenilefrina è
più rapido rispetto alla efedrina nel ripristinare SVR, CO anche
se può associarsi a una bradicardia riflessa.
In assenza di
monitoraggi emodinamici invasivi o miniinvasivi, la
somministrazione di vasocostrittori andrebbe calibrata sulla
frequenza cardiaca, parametro che si correla bene con la
gittata cardiaca (CO):
- ipotensione e bradicardia (efedrina)
- ipotensione e tachicardia (fenilefrina) (14,15,16).
L'incidenza di ipotensione durante Anestesia Subaracnoidea per
Taglio Cesareo nelle partorienti in travaglio attivo è minore
rispetto alle gravide non in travaglio per:
I. autotrasfusione di circa 300ml di sangue nella circolazione
sistemica materna
con le contrazioni uterine
II. riduzione delle dimensioni dell'utero secondaria alla
perdita di liquido amniotico se le membrane sono rotte, e
quindi minore compressione aorto-cavale
III. maggiore concentrazione materna di catecolamine nelle
gravide in travaglio
Anestesia Epidurale
L' anestesia peridurale consiste nella somministrazione di
anestetico locale+/- oppioide al di fuori delle meningi, tra il
legamento giallo e la dura madre. La distanza tra il legamento
giallo e la dura madre varia da 2-3mm a livello cervicale fino a
5-6mm nella regione mediolombare. Lo spazio peridurale
contiene tessuto connettivo, grasso, plessi venosi vertebrali e le
radici dei nervi spinali e nell'80-90% dei pazienti c'è una
pressione negativa al suo interno.
• L'ago peridurale utilizzato è l' ago di Tuohy 16- 18G che
possiede una punta arrotondata verso l'alto e poco tagliente
per ridurre il rischio di puntura durale e per facilitare la
fuoriuscita del cateterino ed il suo direzionamento. In genere
gli aghi sono graduati in centimetri per permettere la
misurazione della profondità raggiunta.
• Il cateterino epidurale è sufficientemente soffice da
minimizzare il trauma dovuto
al suo passaggio, specie se
sfiora le vene epidurali, ma sufficientemente consistente da
poter essere facilmente diretto dall'operatore nella direzione
voluta.
• La siringa è in materiale plastico siliconato con pistone
particolarmente scorrevole e quindi sensibile alle variazioni
di pressione.
• L'identificazione dello spazio peridurale è effettuata tramite la
tecnica della perdita di resistenza (LOR)
• Con la massima sterilità e dopo infiltrazione con anestetico
locale si inserisce l'ago di Tuohy attraverso cute, sottocute
sino al legamento interspinoso
• Si rimuove il mandrino dall'interno dell'ago di Tuohy e si
inserisce la siringa siliconata riempita di soluzione fisiologica
• Si avanza lentamente con l'ago esercitando una pressione
continua sul pistone della siringa
• La perdita di resistenza indica il passaggio dal legamento
giallo allo spazio peridurale
• Si rimuove la siringa e si inserisce il cateterino nello spazio
epidurale per 3-4cm
Una dose test di 3ml di lidocaina 2% (60mg) con adrenalina
1:200000 (20mcg) è somministrata attraverso il catetere
epidurale per escludere una iniezione intravascolare (comparsa
di tachicardia, palpitazione, vertigine, acufeni e sapore
metallico) o subaracnoidea (rapido blocco motorio/sensitivo
alle estremità).
Dopo 3-5minuti, si esegue anestesia con 15-20ml di lidocaina
al 2% (300-400mg), adrenalina 1:200000 (75-100mcg) e
bicarbonato di sodio 1mEq/10ml.
L'alcalinizzazione della miscela anestetica riduce l'onset time
del blocco ma può aumentare il rischio di ipotensione.
In alternativa alla lidocaina 2%: levobupivacaina, o ropivacaina
0.5%, 15-20ml (75-100mg), con o senza epinefrina 1:200000
e/o fentanil (50-75mcg) o sufentanil (10mcg).
Valutare sempre l'estensione del blocco (S -T ), somministrare
O se SpO inferiore al 96% e posizionare un cuneo sotto il
fianco destro.
5
2
4
2
Monitorizzare la frequenza cardiaca fetale (FHR) durante
l'esecuzione dell' anestesia epidurale sino alla preparazione del
campo operatorio e la pressione arteriosa (BP) ogni 2minuti
sino alla nascita del neonato, poi ogni 5minuti.
Trattare l'ipotensione se la pressione arteriosa sistolica (PAs)
<100mmHg o se la PAs diminuisce del 25% rispetto il valore
basale.
Se anestesia inadeguata (livello sensitivo <T ) le alternative
sono:
• dose aggiuntiva di anestetico locale attraverso il catetere
peridurale
• fentanil 50-100mcg ev
• Ketamina 5-10mg ev
• anestesia generale
4
Dopo la nascita e la rimozione placentare, iniziare infusione di
ossitocina in 250 ml di fisiologica controllando tono dell' utero
ed eventuale sanguinamento.
Fondamentale la comunicazione con il ginecologo.
In questa fase , la comparsa di dolore toracico con
sottoslivellamento S-T, lieve desaturazione e difficoltà
respiratoria possono essere dovute ad irritazione
diaframmatica provocata dal sangue o da liquido amniotico
oppure da embolia gassosa (soprattutto se durante la tecnica
chirurgica è stato effettuato la esteriorizzazione dell'utero) (17).
Vantaggi della anestesia epidurale per il Taglio Cesareo:
1. Minore incidenza e gravità di ipotensione materna
2. Permette di prolungare l'anestesia, se l'intervento
chirurgico si prolunga, attraverso il catetere posizionato
nello spazio peridurale
3. Ottimo controllo del dolore post-operatorio
Svantaggi:
a. Onset time del blocco graduale e relativamente lento
b. Tecnica più complessa
c. Maggiore incidenza di fallimento (2-6%) rispetto
l'Anestesia Subaracnoidea (1%)
d. Necessità di grandi quantità di anestetico locale e quindi
e. Aumentato rischio di tossicità
Una complicanza dell'anestesia epidurale è la cefalea postpuntura durale (PDPH) che si manifesta entro le prime 48h
quando la paziente assume la posizione ortostatica.
Generalmente è determinata da una deliquorazione attraverso il
foro provocato accidentalmente dall'ago peridurale nella dura
madre (18). L' incidenza varia tra lo
0.2-4%.
Anestesia Spino-Peridurale CSE
L'anestesia CSE è una tecnica ago-attraverso ago che implica
l'avanzamento di un ago subaracnoideo 27G lungo 136mm,
attraverso l'ago peridurale di Tuohy 16-18G lungo 90mm. Iniettare
nello spazio subaracnoideo la soluzione di Ropivacaina 10 mg
(0,2%-0,25% ; 4-5 ml) e Sufentanil 3 mcg (in alternativa:
Bupivacaina iperbarica 9 mg e Sufentanil 2 mcg).
Rimuovere l'ago spinale Whitacre e posizionare successivamente
il cateterino attraverso
per 3-4cm
l'ago di Tuohy nello spazio peridurale
Tale tecnica combina i vantaggi dell’anestesia spinale:
• Rapido onset
• Efficacia
• Minima tossicità
• Bassa incidenza di fallimento (2%)
con la flessibilità dell’anestesia peridurale:
1. Permette di prolungare l'anestesia, se l'intervento chirurgico
si prolunga, attraverso il posizionamento del catetere nello
spazio peridurale
2. Permette un ottimo controllo del dolore post-operatorio
3. Permette l’estensione di un blocco in altezza
Si distinguono due tecniche:
• CSE Standard: Il blocco spinale viene utilizzato per
l’intervento chirurgico, il catetere peridurale viene impiegato
solo in caso di blocco insufficiente e utililizzato per il
controllo del dolore postoperatorio
• CSE Sequenziale: con paziente in posizione seduta si
somministra nello spazio subaracnoideo anestetico locale +/oppioide tale da ottenere un blocco a T -T ; dopo 10
minuti, con paziente in posizione supina e cuneo sotto il
fianco destro, si estende, attraverso il cateterino peridurale
precedentemente inserito, il blocco
a T con
l'iniezione di fisiologica o di anestetico locale (es.
levobupivacaina 0.25%): 1-1.5 ml per ogni segmento che
si vuole bloccare (19)
8
9
4
La tecnica spino-peridurale è anche la tecnica di scelta per il
controllo del dolore in travaglio di parto e il cateterino
peridurale può essere utilizzato per eseguire un Taglio Cesareo
urgente/emergente.
In questi casi è fondamentale:
• La comunicazione con l'equipe di sala parto
• Il grado dell'urgenza /emergenza come codice-colore
• La conferma del corretto funzionamento del catetere
peridurale
• La somministrazione di boli della miscela anestetica già in
sala travaglio
• L'utilizzo di anestetico locale ad onset rapido (lidocaina 2%
carbonata con adrenalina)
• La monitorizzazione materno-fetale
• L'estensione del blocco (S -T )
5
4
In caso di anestesia inadeguata esistono diverse opzioni (20)
cosiderando sempre il grado dell'urgenza/emergenza:
1. Blocco incompleto o unilaterale: ritirare di poco il catetere
e iniettare ulteriore bolo di anestetico locale
2. Nessun blocco: nel caso di Taglio Cesareo Categoria 1-2
eseguire una anestesia spinale single shot (attenzione ad
un'eventuale spinale totale) o una anestesia generale
3. Nessun blocco: nel caso di Taglio cesareo Categoria 3-4 si
può eseguire una anestesia spinale single shot (attenzione
ad un'eventuale spinale totale) , una anestesia generale, ma
indicato sarebbe una anestesia combinata con appropriata
somministazione della miscela anestetica
Anestesia Generale
Esistono a tutt'oggi indicazioni precise all'anestesia generale per
Taglio Cesareo che includono situazioni cliniche particolari
(21):
• anestesia loco-regionale non riuscita
• grave emorragia con instabilità emodinamica
• alcune patologie cardiache in cui il blocco simpatico è
controindicato e pericoloso
• coagulopatie
• terapia anticoagulante
• sepsi
• infezioni nella zona lombare
• ipertensione intracranica
• urgenze estreme (es. prolasso del funicolo), quando
l'intervento deve iniziare immediatamene senza ritardi (?)
Bjornestad ha evidenziato un risparmio di tempi con l'anestesia
generale rispetto alla conversione analgesia-anestesia nei casi in
cui era presente un catetere peridurale
in situ per
analgesia in travaglio di parto (8.3 minuti vs 13 minuti) che
comunque non si rifletteva sull'outcome fetale. I tempi rilevati
dall'autore norvegese sono tuttavia in contrasto con i dati
riportati da Gaiser (22) che ottiene l'estensione del blocco in
4.4 minuti con lidocaina 1.5% carbonata e da Lam (23) che
ottiene la conversione del blocco in 5.2 minuti con lidocaina
2% carbonata contro i 9.7 minuti necessari con la lidocaina non
carbonata.
Procedura per Anestesia Generale in corso di Taglio Cesareo
a. Controllare il buon funzionamento della via venosa
b. Valutare attentamente le vie aeree della paziente
c. Controllare la presenza nel carrello di emergenza di presidi
alternativi per
eventuale intubazione difficile (24)
d. Posizionare la paziente supina con cuneo sotto il fianco
destro
e. Monitorizzare i parametri materno-fetale sino alla
preparazione del campo chirurgico
f. Preossigenare la paziente per 3 minuti o far eseguire 8 atti
respiratori profondi (25)
g. Induzione a rapida sequenza: fentanil 1mcg/kg, propofol
2mg/kg o tiopentone 4mg/kg seguito da succinilcolina 11.5 mg/kg
h. Intubazione con tubo endotracheale di calibro adeguato
i. Confermare il posizionamento del tubo endotracheale con
monitoraggio
della CO di fine espirazione (EtCO )
e auscultazione bilaterale dei campi pomonari con
fonendoscopio
j. Informare l'ostetrico della corretta intubazione per iniziare
l'intervento
k. Inserire il sondino naso-gastrico
l. Somministrare ossigeno al100% e gas alogenato
m. dopo la nascita del neonato controllare il tono uterino, l'
2
2
eventuale sanguinamento ed iniziare infusione di
uterotonici (ossitocina)
n. Estubare la paziente alla ripresa dei riflessi
Indipendentemente dalla tecnica anestesiologica utilizzata
ricordare che è fondamentale:
• Mantenere un buon livello di ossigenazione materno-fetale
• Mantenere una adeguata perfusione placentare
• Garantire sufficiente analgesia materna senza provocare
depressione neonatale
BIBLIOGRAFIA
1) SNLG-ISS LINEA GUIDA 22 Taglio Cesareo: una scelta
appropriata e consapevole. Gennaio 2012
2) Lucas DN, Yentis SM et al. Urgency of caesarean section: a
new classification. J R Soc Med 2000; 93: 346-50
3) Thomas J, Paranjothy S. Royal College of Obstetricians and
Gynaecologists Clinical Effectiveness Support Unit. The
National sentinel cesarean section audit report. RCOG Press,
London, 2001
4) National Institute for Clinical Excellence (NICE): Cesarean
section clinical guidelines. RCOG Press, London, 2004
5) Kinsella SM, Scrutton MJL. Assessment of a modified fourcategory classification of urgency of caesarean section. J Obstet
Gynaecol 2009; 29: 110-3
6) Fuller AJ. Obstetrical Anesthesia in Chu LF, Fuller AJ.
Manual of Clinical Anesthesiology. Ed Lippincott Williams &
Wilkins 2012
7) Samsoon GLT, Young JRB. Difficult tracheal intubation: a
retrospective study. Anesthesia 1987; 42: 487-90
8) Baaqeel H, Baaqeel R. Timing of administration of
prophylactic antibiotics for caesarean section: a systematic
review and meta-anlysis. BJOG 2012.
htt//dx.doi.org/10.1111/1471-0528.12036.
9) National Institute for Health and Clinical Excellence (NHS).
Caesarean Section. NICE clinical guideline 132. 2011
10) Kenyon SL, Taylor DJ, Tarnow-Mordi W. Broad-spectrum
antibiotics for preterm, prelabour rupture of fetal membrane:
the ORACLE I randomised trial. ORACLE Collaborative
Group. Lancet 2001; 357 (9261): 979-88
11) Kenyon SL, Taylor DJ, Tarnow-Mordi W. Broad-spectrum
antibiotics for spontaneous preterm labour: the ORACLE II
randomised trial. ORACLE Collaborative Group. Lancet 2001;
357 (9261): 989-94
12) Dyer RA, Biccardi BM. Ephedrine for spinal hypotension
during elective caesarean section: the final nail in the coffin?
Acta Anaesthesiol Scand 2012 Aug; 56 (7): 807-9
13) Warwick D, Ngan Kee WD et al. Placental transfer and fetal
metabolic effects of phenylephrine and ephedrine during spinal
anesthesia for cesarean delivery. Anesthesiology 2009; 111: 506
14) Veeser M et al. Vasopressors for the management of
hypotension after spinal anesthesia for elective caesarean
setion. Systematic review and cumulative meta-analysis. Acta
Anaesthesiol Scand 2012 Aug; 56 (7): 810-6
15) Habib AS et al. A review of the impact of phenylephrine
administration on maternal hemodynamics and maternal and
neonatal outcomes in women undergoing cesarean delivery
under spinal anesthesia. Anesth Analg 2012 Feb; 114 (2): 37790
16) Sanjay DN et al. Vasopressors in obstetric anesthesia: a
current perspective. World J Clin Cases 2015 Jan 16; 3 (1): 5864
17) Siddiqui M, Goldszmidt E. et al Complications of
exteriorized compared with in situ uterine repair at cesarean
delivery under spinal anesthesia. A randomized controlled
trials. Obstet & Gynecol 2007; 110 (3)
18) Sachs A, Smiley R. Post-dural puncture headache: the worst
common complication in obstetric anesthesia. Semin Perinatol
2014 Oct; 38 (6): 386-94
19) Van de Velde M. Combined spinal-epidural anesthesia for
cesarean delivery: dose-dependent effects of hyperbaric
bupivacaine on maternal hemodynamics. Anesth Analg 2006;
103: 187:90
20) Depuydt E, Van de Velde M. Unplanned cesarean section in
parturients with an epidural catheter in-situ: how to obtain
surgical anesthesia? Acta Anaesth Belg 2013; 64: 61-74
21) Bimbach DJ, ESA Refresher Course, Euroanaesthesia 2003Glasgow
22) Gaiser RR, Cheek TG et al. Epidural lidocaina for cesarean
delivery of the distress fetus. Int J Obstet Anesth 1998 Jan; 7
(1): 27-31
23) Lam DT, Ngan Kee WD et al. Extension of epidural
blockade in labour for emergency caesarean section using 2%
lidocaine with epinephrine and fentanyl with or without
alkalinisation. Anaesthesia 2001; 56 (8): 790:4
24) Mhyre JM, Healy D. The unanticipated difficult intubation
in obstetrics. Anesth Analg 2011; 112: 648-52
25) Chiron B, Laffon M et al. Standard preoxygenation
technique versus rapid techniques in pregnant patients. Int J
Obstet Anesth 2004 Jan; 13 (1): 11-4
depressione