Anteprima Estratta dall' Appunto di
Medicina interna
Università : Università degli Studi di Roma Tor Vergata
Facoltà : Medicina
Indice di questo documento
L' Appunto
Le Domande d'esame
ABCtribe.com e' un sito di knowledge sharing per facilitare lo scambio di materiali ed informazioni per lo studio e la
formazione.Centinaia di migliaia di studenti usano ABCtribe quotidianamente per scambiare materiali, consigli e
opportunità Più gli utenti ne diffondono l'utilizzo maggiore e' il vantaggio che ne si può trarre :
1. Migliora i tuoi voti ed il tempo di studio gestendo tutti i materiali e le risorse condivise
2. Costruisci un network che ti aiuti nei tuoi studi e nella tua professione
3. Ottimizza con il tuo libretto elettronico il percorso di studi facendo in anticipo le scelte migliori per ogni esame
4. Possibilità di guadagno vendendo appunti, tesine, lezioni private, tesi, svolgendo lavori stagionali o part time.
www.ABCtribe.com
ABCtribe.com - [Pagina 1]
L' Appunto
A partire dalla pagina successiva potete trovare l' Anteprima Estratta dall' Appunto.
Se desideri l'appunto completo clicca questo link.
Il numero di pagina tra le parentesi tonde si riferisce a tutto il documento contenente l'appunto.
Sull'appunto stesso in alcuni casi potrete trovare una altra numerazione delle pagine che si riferisce al solo
appunto.
Grafico dei voti medi per questo
esame:
Grafico dei giorni medi per la
preparazione di questo esame:
Grafico Copyright © ABCtribe.com. Vietata la
riproduzione.
Grafico Copyright © ABCtribe.com. Vietata la
riproduzione.
Clicca qui per i grafici aggionati su Medicina interna >>
ABCtribe.com - [Pagina 2]
IPERTIROIDISMO
e.
co
m
Eziologia
1. Ipertiroidismo autoimmune (malattia di Basedow); i 2/3 dei casi si manifestano dopo i 35 anni; F:M = 5:1.
a) ipertiroidismo senza gozzo
b) ipertiroidismo con gozzo diffuso
c) ipertiroidismo con gozzo nodulare.
2. Ipertiroidismo da autonomia tiroidea; la maggior parte dei casi si manifesta in età
avanzata. In base al reperto scintigrafico del tessuto tiroideo autonomo si distinguono 3 forme:
— autonomia unifocale (adenoma autonomo secondo la vecchia terminologia)
— autonomia multifocale
— autonomia diffusa.
Nota: sindrome di Marine-Lenhart = associazione di malattia di Basedow e autonomia tiroidea (interessa sino al 10% dei pazienti con malattia di Basedow nelle aree
geografiche con carenza di iodio).
3. Forme più rare di ipertiroidismo:
— transitorio nelle tiroiditi subacute
— carcinoma della tiroide
— iatrogeno (ipertiroidismo factitio = apporto esogeno di ormoni tiroidei)
— ipertiroidismo «centrale», molto raro, ad es. iperproduzione di TSH da adenoma
ipofisario
— molto raramente, produzione paraneoplastica di TSH.
AB
Ct
rib
Patogenesi
1. Ipertiroidismo autoimmune (malattia di Basedow).
L’ipertiroidismo è causato da autoanticorpi verso i recettori per il TSH, che hanno
un’effetto stimolante sulla tiroide.
Predisposizione genetica (distribuzione famigliare, maggiore frequenza di HLA-B8
e DR3) + agente scatenante (ad es. antigeni batterici o virali).
2. Ipertiroidismo da autonomia tiroidea
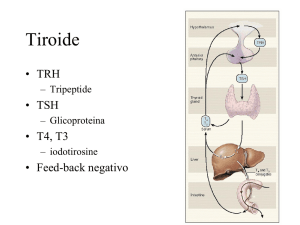
La causa più frequente è costituita dal gozzo da carenza di iodio. Nella tiroide normale esistono aree autonome che si sottraggono al feed-back regolatorio dell’ipotalamo/ipofisi (autonomia fisiologica basale); per questo motivo nel test di soppressione non si ottiene mai una soppressione del 100%. Si parla di ipertiroidismo latente quando, in pazienti eutiroidei, la massa tiroidea autonoma supera un limite critico (TcTUsupp ≥ 3%). La quantità di ormoni tiroidei prodotti autonomamente dipende da due fattori:
— massa del tessuto tiroideo autonomo
— entità dell’apporto di iodio.
Nelle zone carenti di iodio, la quota di tessuto tiroideo autonomo può diventare relativamente grande, senza oltrepassare l’eutiroidismo. Un apporto di iodio esogeno
(ad es. mezzi di contrasto radiologici iodati e farmaci come l’amiodarone) provoca
tuttavia quasi sicuramente un ipertiroidismo. Questo spiega perché nelle regioni dove manca lo iodio si vada incontro nell’80% dei casi a ipertiroidismo (non autoimmune, conseguente ad apporto esogeno di iodio!).
Cause rare di autonomia tiroidea sono mutazioni che attivano il recettore per il TSH
(forme ereditarie o sporadiche da nuova mutazione).
817
ABCtribe.com - [Pagina 3]
AB
Ct
rib
e.
co
m
Clinica
A) dell’ipertiroidismo:
— gozzo (70-90% dei pazienti); per l’ipervascolarizzazione della tiroide si apprezza un soffio all’auscultazione
— agitazione psicomotoria: fine tremore delle dita delle mani, ansietà, insonnia
— tachicardia sinusale, eventuale disturbi del ritmo (extrasistoli, fibrillazione atriale), pressione arteriosa differenziale aumentata
— calo ponderale (nonostante l’aumento dell’appetito), eventuale iperglicemia (a
causa dell’aumentato metabolismo, con mobilizzazione dei depositi di lipidi e di
glicogeno). Diagnosi differenziale: diabete mellito non trattato
— cute calda, umida, capelli morbidi, sottili
— intolleranza al caldo (vampate di calore, eventuale temperatura subfebbrile)
— eventuale diarrea (la stipsi tuttavia non esclude l’ipertiroidismo)
— miopatia: debolezza della muscolatura dei cingoli, adinamia
— osteopatia: bilancio negativo del calcio: nel 15-20% dei casi ipercalcemia, ipercalciuria, fosfatasi alcalina aumentata
— alterata tolleranza glucidica (50% dei casi)
— evtl. steatosi epatica
— evtl. alterazioni mestruali, infertilità (più raramente che nell’ipotiroidismo).
B) Ulteriori sintomi in caso di ipertiroidismo autoimmune (malattia di Basedow):
— oftalmopatia endocrina nel 50% dei casi (per i dettagli vedi il relativo capitolo)
— triade di Merseburg della malattia di Basedow (50% dei casi): gozzo, esoftalmo,
tachicardia
— mixedema pretibiale nel 5% dei casi: come nell’oftalmopatia endocrina, si giunge a depositi di glicosaminoglicani nel tessuto sottocutaneo pretibiale, raramente anche a livello dell’avambraccio e delle spalle. È possibile la regressione
spontanea
— raramente acropachia (deformazione a clava delle dita e dell’alluce).
Forme particolari di ipertiroidismo
1. Ipertiroidismo nell’anziano (oltre i 60 anni): ipertiroidismo «mascherato» mono-oligosintomatico:
— calo ponderale, astenia (diagnosi errata «cachessia tumorale»): prudenza in questi casi nell’eseguire esami radiologici con mezzo di contrasto iodato per la «ricerca del tumore» prima di avere indagato la funzionalità tiroidea. Se si somministra a un paziente ipertiroideo un mezzo di contrasto contenente iodio, lo si
porta a una crisi tireotossica, anche alla morte!
— «depressione senile»
— insufficienza cardiaca («high-output-failure»)
— disturbi del ritmo (extrasistoli, fibrillazione atriale).
2. Crisi tireotossica/coma
Può verificarsi spontaneamente nei pazienti ipertiroidei; dopo somministrazione di
una dose elevata di iodio (mezzi di contrasto, farmaci) in pazienti con ipertiroidismo latente misconosciuto; dopo la sospensione di un trattamento tireostatico, dopo
tiroidectomia in pazienti non eutiroidei, dopo interventi chirurgici ed in seguito a
grave malattia secondaria con ipertiroidismo spiccato. Si riconoscono 3 stadi (sec.
Hermann):
Stadio I:
— tachicardia (> 150/min), tachiaritmia con fibrillazione atriale
— febbre fino a 41°C, sudorazione, disidratazione
— agitazione psicomotoria, tremore, paura
818
ABCtribe.com - [Pagina 4]
— vomito, diarrea
— sintomi simili alla miastenia, adinamia.
Stadio II: anche
— disturbi della coscienza, sonnolenza, stato psicotico, disorientamento.
Stadio III: anche
— coma con insufficienza cortico-surrenale e collasso circolatorio.
Diagnosi differenziale
Psicosi, stati febbrili, abuso di cocaina o amfetamine, tachicardia di altra genesi; tiroidite subacuta (VES aumentata).
Distonia vegetativa: il paziente ipertiroideo ha un alvo tendenzialmente diarroico, le
mani calde e non parla dei suoi disturbi; il paziente con distonia vegetativa tende ad
avere stipsi, ha spesso le mani fredde e sottolinea i suoi disturbi.
AB
Ct
rib
e.
co
m
Diagnosi
Diagnosi dell’ipertiroidismo manifesto:
1. anamnesi (farmaci contenenti iodio, mezzo di contrasto iodato, ecc.)
2. clinica (sintomi di ipertiroidismo)
3. laboratorio:
— TSH basale diminuito (è il test di screening)
— FT3 sempre aumentata
— FT4 aumentata nel 90% dei casi.
In caso di TSH basale ridotto, la sola determinazione di FT4 non è sufficiente,
in quanto esistono ipertiroidismi isolati da T3 (ad es. nello stadio iniziale dell’ipertiroidismo).
Dal punto di vista della diagnosi differenziale bisogna chiarire la possibilità che
si può presentare in caso di estrema carenza di iodio: FT3 aumentata, FT4 diminuita, test con TRH positivo = situazione eutiroidea. La terapia con tireostatici
è controindicata.
Nota: diagnosi del raro ipertiroidismo centrale (ad es. da adenoma ipofisario
TSH-secernente): ormoni tiroidei aumentati + TSH basale non soppresso, talvolta persino aumentato. Una situazione analoga è presente nella rara forma di resistenza agli ormoni tiroidei (da difetto del recettore ormonale).
— dimostrazione di autoanticorpi verso i recettori per il TSH nell’80% dei casi e
anti-TPO nel 70% dei casi di ipertiroidismo autoimmune
— dimostrazione di iodio nelle urine in caso di contaminazione da iodio quale
agente scatenante dell’ipertiroidismo
4. diagnostica per immagini:
— ecografia: ipoecogenicità circoscritta o diffusa + ipervascolarizzazione al colordoppler.
— scintigrafia: TcTU aumentato
• ipercaptazione intensa e omogenea nell’ipertiroidismo autoimmune
• ipercaptazione unifocale, multifocale o diffusa nelle 3 forme di autonomia tiroidea.
Diagnosi di ipertiroidismo factitio = da assunzione di ormoni tiroidei:
a) non intenzionale nell’ambito di una terapia sostitutiva
b) abuso intenzionale del paziente, per lo più allo scopo di perdere peso (ad es. nel paziente con anoressia nervosa).
• Discrepanza tra aumento eccessivo di FT3 e FT4 e una evidente calma del paziente.
• Decisivo: captazione tiroidea di iodio radioattivo completamente soppressa: TcTU diminuito (meccanismo di regolazione intatto!).
819
ABCtribe.com - [Pagina 5]
Diagnosi di ipertiroidismo latente:
TSH basale diminuito, FT3 ed FT4 normali.
Diagnosi di ipertiroidismo facoltativo:
TSH basale, FT3 e FT4 normali (stato di eutiroidismo); TcTUsupp ≥ 3%.
AB
Ct
rib
e.
co
m
Terapia
Trattamento dell’ipertiroidismo
Non si conosce nessun trattamento causale. La scelta della terapia dipende dall’età del
paziente e dalla forma di ipertiroidismo.
a) Terapia tireostatica farmacologica
Tireostatici: bloccano la sintesi degli ormoni tireoidei. Tutte le forme di ipertiroidismo vengono trattate con tireostatici sino al raggiungimento di uno stato eutiroideo.
• Perclorati: inibiscono la captazione di iodio da parte della tiroide.
• Tireostatici contenenti zolfo: inibiscono la sintesi di MIT e DIT, ma non la liberazione degli ormoni definitivi (T3 e T4); l’effetto terapeutico inizia perciò dopo
6-8 giorni di latenza
— propiltiouracile
— tiamazolo
— carbimazolo
Effetti collaterali
— reazioni allergiche con esantema, febbre, dolori articolari e muscolari, ecc.
— piastrinopenia, leucopenia; raramente agranulocitosi da ipersensibilità (controllo dei leucociti)
— alterazioni degli enzimi epatici, colestasi, ecc.
Il carbimazolo è un profarmaco, che viene trasformato in tiamazolo. Il rapporto
di dosaggio tra carbimazolo e tiamazolo è di 1,5:1.
Dose iniziale del carbimazolo: 15-40 mg/die, dose di mantenimento: 2,5-15
mg/die.
In caso di ipertiroidismo da autonomia tiroidea, una volta conseguito lo stato di
eutiroidismo si dovrebbe considerare una terapia definitiva (terapia con radioiodio
o intervento chirurgico; per le indicazioni vedi sotto).
In caso di ipertiroidismo autoimmune, la terapia tireostatica va protratta per circa
1 anno. Dopo la sospensione del trattamento, una recidiva compare nel 50% circa dei casi. Si deve allora valutare l’indicazione ad un trattamento risolutore (terapia con radioiodio o intervento chirurgico).
Nell’ipertiroidismo autoimmune si deve assolutamente evitare un’evoluzione in
ipotiroidismo che peggiorerebbe l’oftalmopatia endocrina eventualmente presente.
Terapia farmacologia aggiuntiva: in caso di tachicardia, betabloccanti, ad es. propranololo che inibisce la conversione T4 R T3.
b) Terapia chirurgica
Trattamento tireostatico prima dell’intervento per riportare i pazienti ad una situazione di eutiroidismo. Successivamente procedere all’intervento con tiroidectomia
subtotale, lasciando circa 4 ml di tiroide. In caso di sospetta neoplasia maligna della tiroide, tiroidectomia totale.
Indicazioni:
— gozzo pronunciato
— segni di compressione
— sospetto di malignità (ad es. nodulo freddo)
— crisi tireotossica.
820
ABCtribe.com - [Pagina 6]
AB
Ct
rib
e.
co
m
Controindicazioni:
piccolo struma diffuso, inoperabilità, ipertiroidismo florido (non trattato); in caso di
oftalmopatia endocrina alcuni autori sono contrari all’intervento chirurgico.
Complicanze:
— ipotiroidismo (sino al 50% dei casi)
— paresi del nervo ricorrente (1-2%, parzialmente transitoria)
— tetania paratireopriva (attualmente rara)
— mortalità: estremamente rara.
c) Terapia con iodio radioattivo
Poiché la terapia con iodio radioattivo diventa efficace solo dopo settimane, è quasi sempre necessario eseguire un pre- e post-trattamento con tireostatici. Dosaggio
dello 131Iodio: 200-2.000 MBq, a seconda del tipo di terapia:
• trattamento volto a ottimizzare la funzione tiroidea, con bassa incidenza di ipotiroidismo
• trattamento a scopo tireoablativo, con costante ipotiroidismo R trattamento ormonale sostitutivo con L-T4 per tutta la vita.
Indicazioni:
— ipertiroidismo autoimmune (malattia di Basedow)
— autonomia tiroidea
— recidiva dell’ipertiroidismo dopo tiroidectomia
— noduli piccoli
— intervento controindicato
— oftalmopatia endocrina progressiva.
Controindicazioni:
— età dello sviluppo
— gravidanza, allattamento
— ipertiroidismo florido (non trattato)
— sospetto di malignità (R intervento chirurgico!).
Complicanze:
— tiroidite da raggi, innocua e transitoria
— ipotiroidismo (vedi sopra)
— evtl. peggioramento dell’oftalmopatia endocrina (R somministrare steroidi a
scopo preventivo).
Nessun rischio radiologico di carattere genetico o somatico!
Trattamento dell’ipertiroidismo latente o facoltativo
I farmaci a base di iodio (ad es. amiodarone e mezzi di contrasto radiologici iodati) sono controindicati poiché possono scatenare un ipertiroidismo manifesto!
Per evitare al paziente il rischio incombente di un ipertiroidismo a causa di un apporto
incontrollato di iodio, molti autori ravvisano una indicazione relativa ad un trattamento
preventivo: in condizioni di soppressione della tiroide, una terapia con radioiodio agisce selettivamente sulle aree funzionalmente autonome. Se in caso di fibrillazione atriale si ipotizza che essa derivi da un ipertiroidismo latente è possibile attuare un tentativo terapeutico momentaneo con tireostatici. Se, così agendo, si ripristina il ritmo sinusale, l’ipotesi è verosimile ed è consigliabile la terapia con radioiodio per una correzione duratura della funzione tiroidea.
Trattamento della crisi tireotossica (sempre con ricovero in terapia intensiva):
a) terapia causale:
— inibizione della sintesi ormonale: tiamazolo 160-200 mg/die e.v.
— in caso di incombente crisi tireotossica indotta dallo iodio le misure causali più
efficaci sono la plasmaferesi e la tiroidectomia subtotale
821
ABCtribe.com - [Pagina 7]
b) terapia sintomatica:
— apporto per via parenterale di liquidi, elettroliti e calorie (errore frequente: trascurare lo stato di disidratazione): 3-4 l di liquidi al giorno; 3000 kcal/die
— betabloccanti, con attenzione agli effetti collaterali e alle controindicazioni
— i glucocorticosteroidi sono consigliati per una situazione di insufficienza corticosurrenale relativa; dovrebbero anche inibire la conversione di T4 a T3
— riduzione della temperatura corporea con mezzi fisici
— evtl. sedativi
— prevenzione del tromboembolismo.
OFTALMOPATIA ENDOCRINA
m
Epidemiologia: in più del 90% dei casi è associata ad ipertiroidismo autoimmune (malattia di Basedow). È considerata una manifestazione extra-tiroidea della malattia di Basedow (come il mixedema pretibiale e l’acropachia). In oltre il 90% dei casi l’oftalmopatia endocrina si associa ad iperfunzione tiroidea; ma può anche coesistere con un quadro di eutiroidismo o, più raramente, di ipotiroidismo. Può precedere, essere contemporanea oppure successiva alla comparsa di ipertiroidismo. Non esiste infatti alcuna correlazione tra gravità dell’oftalmopatia endocrina e funzionalità tiroidea.
co
Eziologia: sconosciuta. Si tratta probabilmente di una malattia autoimmune geneticamente
determinata (autoanticorpi anti-recettore del TSH). Recettori del TSH si trovano anche
nel tessuto orbitario.
Ct
rib
e.
Anatomia patologica: nell’oftalmopatia endocrina si verificano infiltrazioni da parte di
linfociti T autoreattivi, proliferazione di fibroblasti, aumento della sintesi di collagene e
deposito di glicosaminoglicani (Gag) nel tessuto periorbitale e nella muscolatura estrinseca dell’occhio. Ciò porta ad esoftalmo e limitazioni al movimento dei bulbi con diplopia.
AB
Clinica
Sintomi oculari secondari all’esoftalmo:
— ammiccamento quasi assente (segno di Stellwag)
— stria sclerale visibile al di sopra della cornea nello sguardo orizzontale (segno di
Dalrymple)
— retrazione palpebrale superiore all’abbassarsi dello sguardo (segno di Graefe)
— deficit di convergenza (segno di Möbius)
— edema della porzione laterale delle sopracciglia (segno precoce)
— ipersensibilità alla luce, senso di pressione dolorosa retrooculare, sensazione di corpo estraneo, diplopia, peggioramento della vista.
Inoltre:
— sintomi di ipertiroidismo (malattia di Basedow) in oltre il 90% dei casi.
Ma: comparsa di oftalmopatia endocrina anche nell’eutiroidismo!
— raramente mixedema pretibiale: cute di consistenza gelatinosa a grandi pori, anch’essa con deposito di glicosaminoglicani nel tessuto sottocutaneo pre-tibiale, raramente anche a livello degli avambracci e delle spalle. È possibile la remissione
spontanea (< 50%)
— raramente acropachia (deformazione a clava delle dita e degli alluci).
Sette sintomi hanno significato di parametri d’attività:
• dolore retrobulbare spontaneo
• dolore al movimento degli occhi
822
ABCtribe.com - [Pagina 8]
• edema della caruncola
• iniezione congiuntivale
• chemosi
• eritema palpebrale
• edema palpebrale.
Livelli di gravità: 6 stadi (secondo Grußendorf e Horster)
I disturbi riferiti dal paziente: sensazione di corpo estraneo, lacrimazione, fotofobia,
sensazione di compressione retrooculare
II retrazione palpebrale e modifiche del tessuto connettivale: congiuntivite, chemosi
(= edema del tessuto connettivale), gonfiore periorbitale, ingrossamento delle ghiandole lacrimali
III protrusione bulbare a) lieve, b) marcata, c) molto marcata;
misurazione della distanza tra superficie anteriore della cornea e angolo laterale dell’orbita mediante oftalmometro di Hertel o Gwinup
IV blocco della muscolatura oculare con diplopia
V ulcerazioni corneali da lagoftalmo
VI calo del visus fino alla cecità.
co
m
Laboratorio
— anticorpi anti-recettore del TSH spesso presenti ad alto titolo
— spesso ipertiroidismo (TSH basale diminuito, FT3 e FT4 aumentate); evtl. anche eutiroidismo; raramente ipotiroidismo (in caso di anticorpi anti-recettore del TSH ad
attività bloccante).
e.
Diagnostica per immagini
Ecografia, RMN.
Ct
rib
Diagnosi differenziale
In caso di oftalmopatia monolaterale: neoplasie retrobulbari, trombosi del seno cavernoso, ascesso, mucocele, ecc. L’esoftalmo endocrino è quasi sempre bilaterale!
AB
Diagnosi
Clinica - diagnostica della tiroide - diagnostica oftalmologica.
Terapia
Non è noto alcun trattamento causale.
Collaborazione tra endocrinologo e oculista, evtl. radioterapista e chirurgo:
— conseguire e mantenere uno stato di eutiroidismo (tireostatici); evitare assolutamente un ipotiroidismo (peggiora l’oftalmopatia endocrina)
— misure locali: occhiali scuri, di notte pomata oftalmica a base di dexpantenolo, dormire con la testata del letto rialzata (al mattino l’edema palpebrale è così meno
marcato); in caso di necessità, lacrime artificiali
— corticosteroidi
— irradiazione retrobulbare dell’orbita risparmiando il cristallino
— decompressione chirurgica dell’orbita, tramite varie procedure, ad es. asportazione
del tessuto adiposo
— in fase di studio clinico: trattamento con octreotide.
Prognosi
30% miglioramento clinico, 60% nessun cambiamento, 10% peggioramento.
823
ABCtribe.com - [Pagina 9]
TIROIDITI
Tiroidite acuta
e.
Tiroidite subacuta di De Quervain
co
m
Epidemiologia: relativamente rara.
Eziologia
— batteri, virus
— traumi
— radiazioni.
Clinica
Esordio acuto con febbre, dolore locale, eventuale linfoadenomegalia regionale.
Laboratorio
Aumento della VES e PCR; evtl. leucocitosi; eutiroidismo.
Ecografia
Evtl. lesioni anecogene confluenti.
Biopsia con agoaspirato
In caso di tiroidite batterica dimostrazione di granulociti; evtl. documentazione dell’agente eziologico.
Terapia
Quando la causa è batterica: antibiotici; in caso di ascesso: drenaggio del materiale purulento (coltura, citologia), evtl. incisione.
AB
Ct
rib
Epidemiologia
M:F = 1:5 (soprattutto nelle donne nella 3ª-5ª decade di vita).
Eziologia
Non chiara, spesso segue un’infezione virale delle vie respiratorie, predisposizione genetica (frequente comparsa nei soggetti con HLA-B35).
Clinica
— marcato malessere, eventualmente febbre, non linfoadenomegalia
— tiroide talvolta dolente alla palpazione, ma talvolta non dolente
Laboratorio
— aumento marcato della VES e PCR con conta leucocitaria normale
— funzionalità tiroidea: inizialmente spesso ipertiroidismo, poi eutiroidismo, in seguito
evtl. ipotiroidismo transitorio.
Ecografia
Aree tiroidee anecogene, talvolta confluenti.
Scintigrafia
Netta riduzione della captazione tiroidea di radionuclidi (TcTU ridotta) oppure presenza di noduli freddi.
Biopsia con agoaspirato e istologia
Tiroidite granulomatosa con cellule epitelioidi e cellule giganti di Langhans.
Terapia
Guarigione spontanea nei 2/3 dei casi senza terapia; non somministrare tireostatici;
eventualmente FANS o, nei casi gravi, corticosteroidi (prednisolone 1 mg/kg); se con
gli steroidi non si verifica il miglioramento clinico, va riconsiderata la diagnosi.
824
ABCtribe.com - [Pagina 10]
Questo documento e' un frammento dell'intero appunto utile come
anteprima. Se desideri l'appunto completo clicca questo link.
ABCtribe.com - [Pagina 11]
Preparati con le domande di ABCtribe su Medicina interna.
* Carica Appunti,Domande,Suggerimenti su : Medicina interna e guadagna punti >>
* Lezioni Private per Medicina interna >>
Avvertenze:
La maggior parte del materiale di ABCtribe.com è offerto/prodotto direttamente dagli studenti (appunti, riassunti, dispense,
esercitazioni, domande ecc.) ed è quindi da intendersi ad integrazione dei tradizionali metodi di studio e non vuole
sostituire o prevaricare le indicazioni istituzionali fornite dai docenti. Il presente file può essere utilizzato in base alle tue
necessità ma non deve essere modificato in alcuna sua parte, conservando in particolare tutti i riferimenti all’autore ed a
ABCtribe.com; non potrà essere in alcun modo pubblicato tramite alcun mezzo, senza diverso accordo scritto con l’autore
ed i responsabili del progetto ABCtribe.com. Per eventuali informazioni, dubbi o controversie contattate la redazione
all’indirizzo [email protected].
ABCtribe.com - [Pagina 12]